Os cuidados geriátricos incluem a prevenção, o diagnóstico e a gestão das doenças, das limitações e de outros problemas de saúde em indivíduos com idade ≥ 65 anos. Nesta área da medicina é dada especial atenção no abordar de aspetos que são específicos do envelhecimento. As medidas preventivas como a vacinação e os rastreios de cancro e de outras doenças não comunicáveis são essenciais nesta faixa etária devido à elevada incidência de infeções, cancro e doenças crónicas. A maioria dos idosos tem pelo menos uma condição médica crónica, o que aumenta a probabilidade de polimedicação e de reações adversas aos medicamentos. A visão, a audição, a função cognitiva, a marcha e o equilíbrio são exemplos de funções que decaem na população geriátrica. Esses fatores relacionados à doença e à idade afetam as atividades da vida diária. A avaliação dos recursos financeiros e sociais dos idosos é também importante, dado o impacto direto desses fatores na saúde. Uma abordagem multidisciplinar, envolvendo diversos profissionais, é fundamental para uma abordagem holística do idoso.
Última atualização: Nov 4, 2023
A abordagem aos idosos deverá ser uma abordagem multidisciplinar envolvendo vários profissionais (por exemplo, médicos, assistentes sociais, nutricionistas, fisioterapeutas) que trabalham em conjunto no sentido de avaliar:
| Fármacos | Efeitos adversos |
|---|---|
| Antipsicóticos |
|
| Gliburida | Sulfonilureia de ação prolongada associada a um alto risco de hipoglicemia |
| Benzodiazepinas | Aumento do risco de delírio, de sedação e de quedas |
| Opioides | Aumento do risco de delírio, de sedação, de quedas, de obstipação, de retenção urinária e de depressão respiratória |
| Anticolinérgicos (inclui alguns antidepressivos e anti-histamínicos) | Aumento do risco de delírio, de sedação, de quedas, de obstipação e de retenção urinária |
| AINEs |
|
| α-bloqueantes | Aumento do risco de hipotensão |
| Inibidores da bomba de protões (IBPs) |
|
Nos rastreios, para além da idade do indivíduo, devem ser considerados os fatores de risco. O idoso e /ou os cuidadores devem ser envolvidos na tomada de decisão sobre a realização de exames de rastreio. Em geral, a maioria dos rastreios não está recomendada se a esperança de vida for < 5 anos.
Homens entre 65 e 75 anos com história de tabagismo devem ser submetidos a um ultrassom abdominal.
Com base na US Preventive Services Task Force (USPSTF):
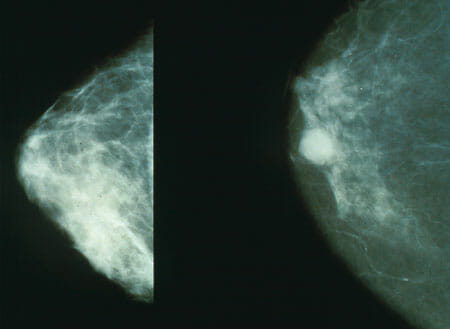
A 1.ª imagem mostra uma mamografia com tecido mamário normal; a 2.ª imagem mostra tecido mamário cancerígeno. A mamografia é feita para deteção precoce do cancro da mama.
Imagem: “Mammo breast cancer” por National Cnacer Institute. Licença: Public Domain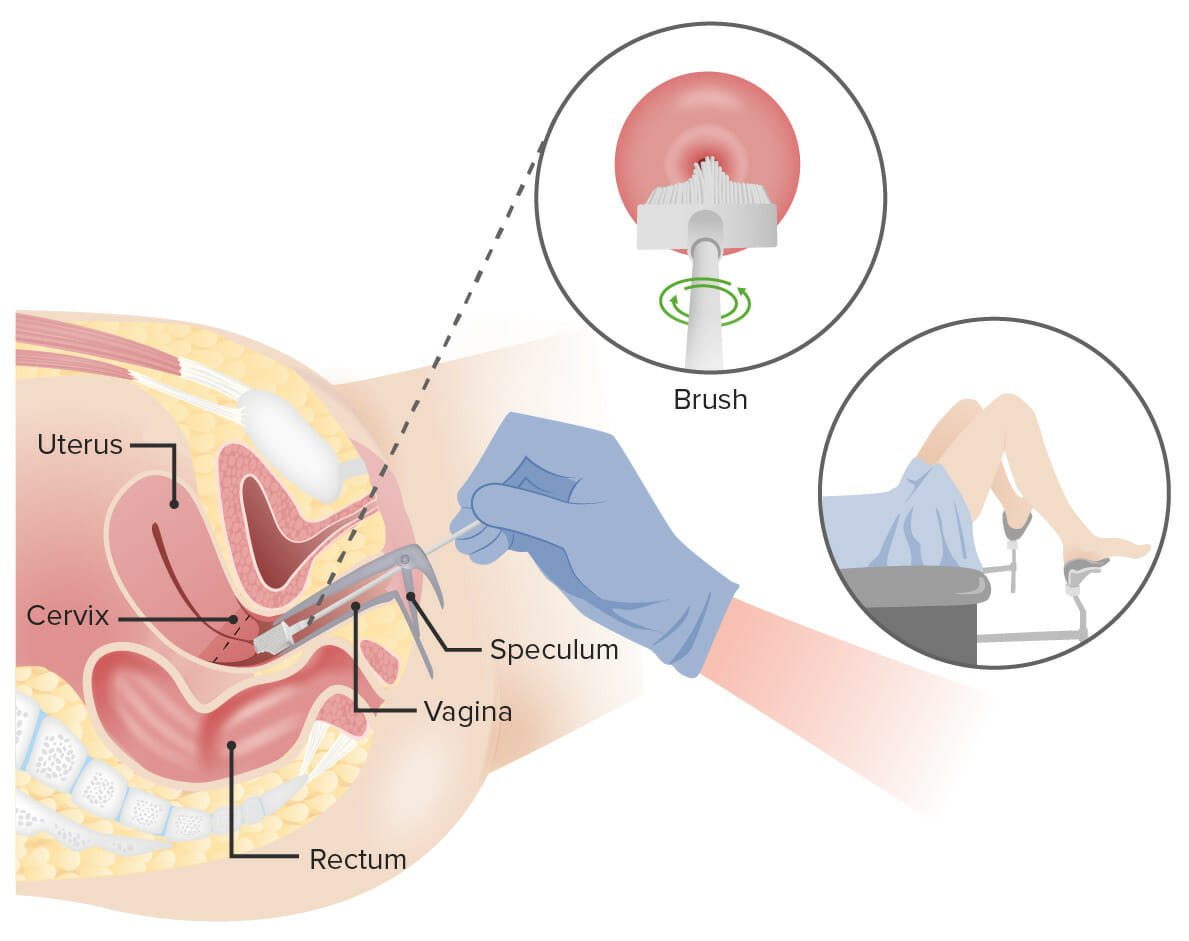
Teste de Papanicolau:
Insere-se um espéculo na vagina para alargar a área. Depois, insere-se uma escova na vagina para colher as células do colo do útero. As célilas são observadas ao microscópio para avaliar sinais de doença.
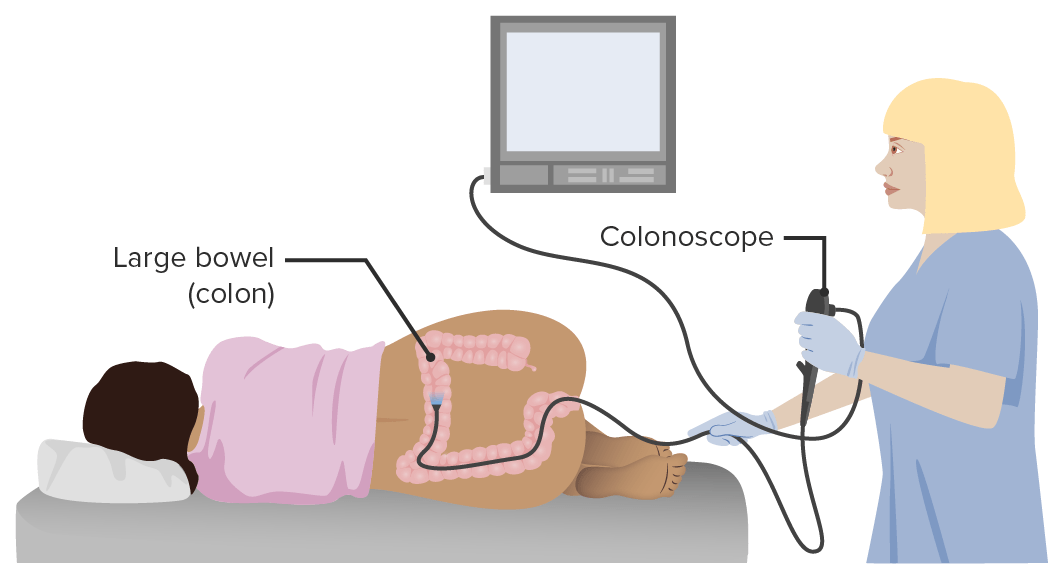
Representação de uma colonoscopia
Imagem por Lecturio.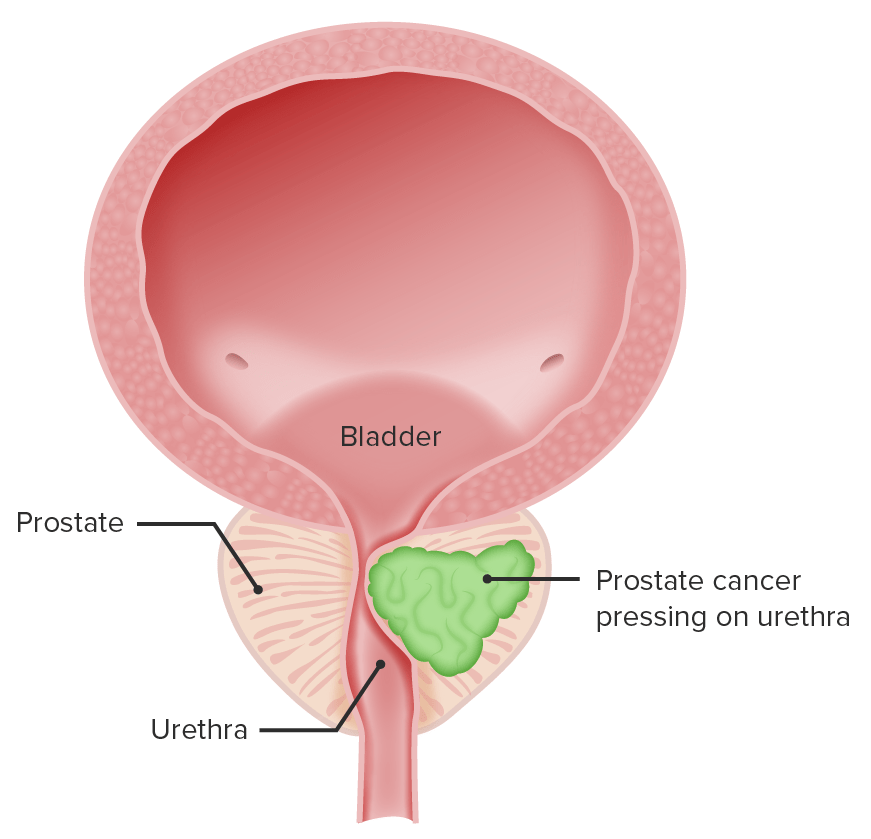
Representação de cancro da próstata comprimindo a uretra (resulta em sintomas urinários)
Imagem por Lecturio.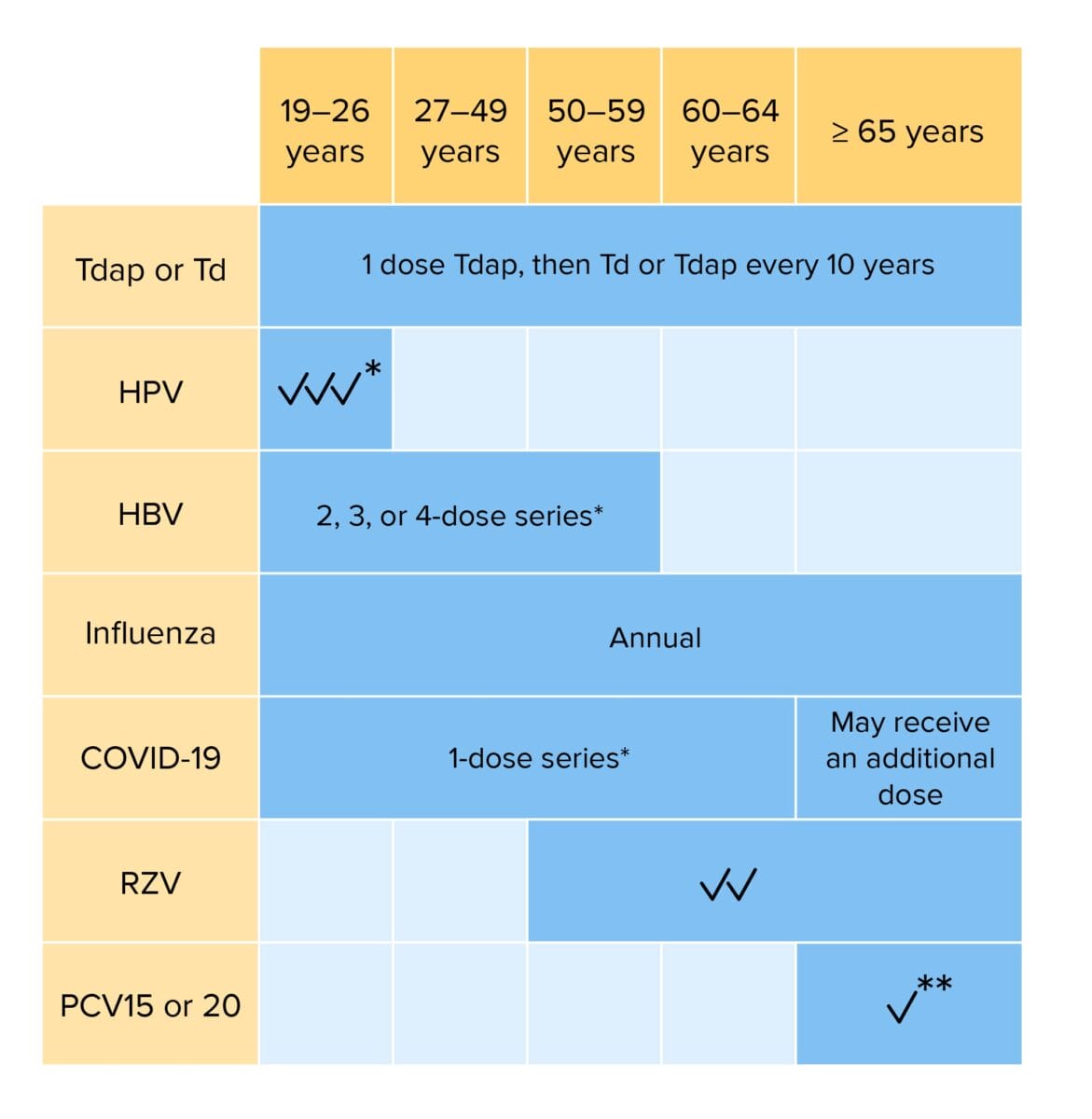
Vacinação de rotina para adultos:
Os indivíduos com fatores de risco podem necessitar de vacinas adicionais ou de alterações no esquema de dosagem.
Tdap, pela sigla em inglês: vacinação contra o tétano, a difteria e a tosse convulsa acelular
Td: vacinação contra o tétano e a difteria
HPV: vacinação contra o vírus do papiloma humano
HBV, pela sigla em inglês: vacinação contra o vírus da hepatite B
COVID-19: vacinação contra a doença do coronavírus 2019 (bivalente)
RZV, pela sigla em inglês: vacina recombinante contra o zoster
PCV, pela sigla em inglês: vacina pneumocócica conjugada
*Se não tiver sido vacinado anteriormente
**Se for administrada a PCV15, deve seguir-se a PPSV23 (vacina polissacárida pneumocócica)