O cancro urológico é um termo amplo que envolve o cancro dos tratos urinários masculino e feminino e dos órgãos reprodutivos masculinos. Os fatores de risco para cancro urológico são tabagismo; exposição a produtos químicos como benzidina e beta-naftilamina e arsénico; predisposição genética; e irritação crónica do sistema urinário. A apresentação clínica inclui hematúria indolor, dor no flanco e / ou suprapúbica, disúria e perda de peso significativa inexplicada. O "gold standard" para o diagnóstico é a endoscopia das estruturas urológicas (cistoscopia, cistouretroscopia, ureteropieloscopia) com biópsia. Estudos adicionais incluem exames de imagem radiológicos, que fornecem informações sobre a invasão do tumor e a disseminação da doença para outros locais ou órgãos. O tratamento inclui cirurgia, quimioterapia, radioterapia e tratamento de suporte, dependendo da localização, extensão e histologia.
Última atualização: May 31, 2022
Crescimento de células anormais do revestimento de órgãos dos tratos urinários masculino e feminino e dos órgãos reprodutores masculinos.
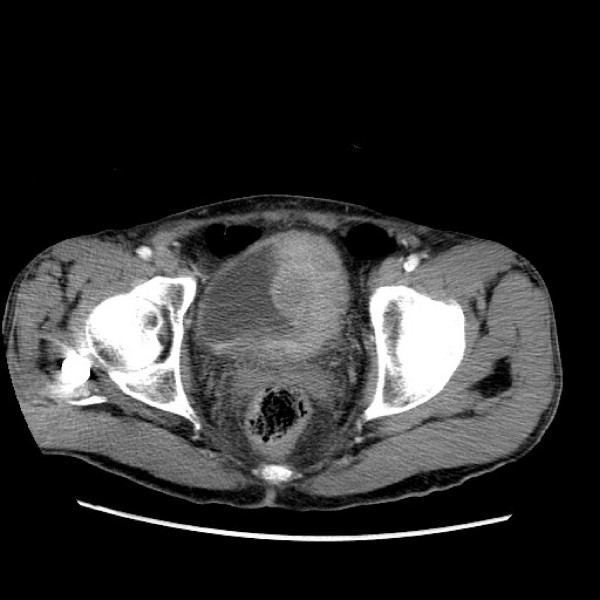
TC do cancro da bexiga:
–Massa de tecido mole lobulada com marcação no lado esquerdo da bexiga.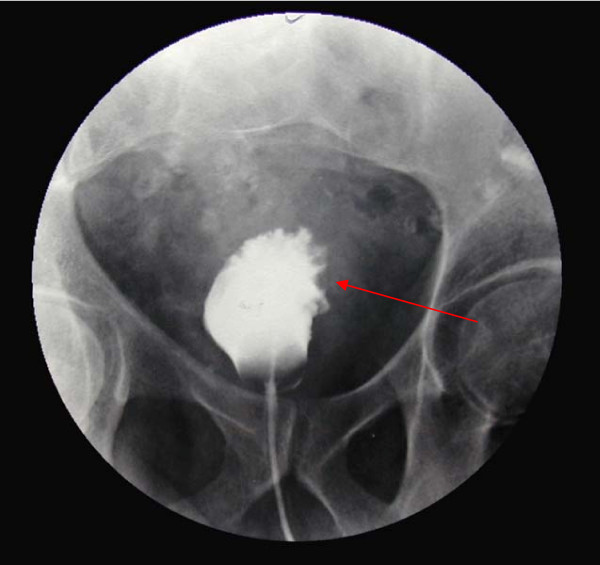
Cistograma (fase da pielografia intravenosa) mostra espessamento trabecular acentuado em indivíduo com carcinoma da bexiga.
Imagem: “Cystogram showing marked trabecular thickening” por Gaurav K, Fitch J, Panda M. License: CC BY 2.0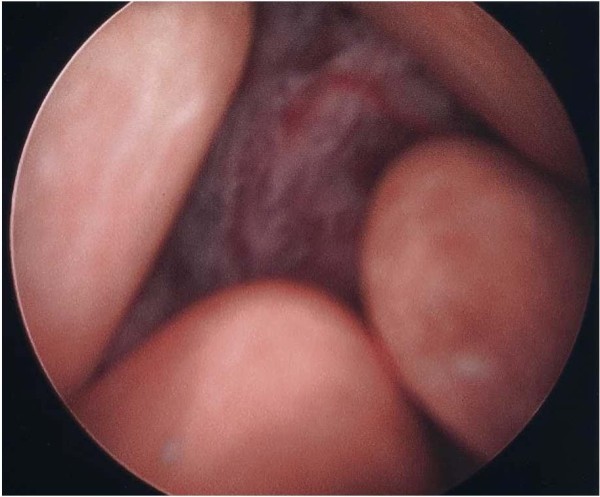
Imagem cistoscópica que mostra uma massa na bexiga e vários cálculos
Imagem: “Cystoscopy showing a bladder mass and multiple calculi.” por Cho JH, Holley JL. Licença: CC BY 2.0Os estadios patológicos do cancro da bexiga são baseados no sistema de estadiamento TNM.
| Tumor (T) categoria |
Descrição |
|---|---|
| Tx | O tumor primário não pode ser avaliado. |
| T0 | Sem evidência de tumor primário |
| Ta | Lesões papilares ou exofíticas não invasivas |
| Tis | Carcinoma in situ (“tumor plano”) |
| T1 | O tumor invade a lâmina própria (ou submucosa). |
| T2 | O tumor invade a camada muscular própria. |
| T2a: O tumor invade a muscular própria superficial (metade interna). | |
| T2b: O tumor invade a muscular própria profunda (metade externa). | |
| T3 | O tumor invade a gordura perivesical. |
| T3a: invasão microscópica | |
| T3b: invasão macroscópica (massa extravesical) | |
| T4 | O tumor invade 1 dos seguintes: estroma prostático, vesículas seminais, útero, vagina, parede pélvica, parede abdominal. |
| T4a: O tumor invade o estroma prostático, o útero, a vagina (órgãos adjacentes). | |
| T4b: O tumor invade a parede pélvica, a parede abdominal ou outros órgãos. |
| Categoria do nódulo (N) | Descrição |
|---|---|
| Nx | Os gânglios linfáticos não podem ser avaliados. |
| N0 | Sem metástases nos gânglios linfáticos |
| N1 | Metástase de gânglio linfático único na pelve (perivesical, obturador, ilíaco interno e externo ou gânglios sacrais) |
| N2 | Múltiplas metástases em gânglios linfáticos regionais na pelve (perivesical, obturador, ilíaca interna e externa ou metástases em gânglios sacrais) |
| N3 | Metástase para os gânglios ilíacos comuns |
| Categoria da metástase (M) | Descrição |
|---|---|
| M0 | Sem metástases à distância |
| M1 | Metástases à distância |
| M1a: metástase à distância limitada a gânglios além dos gânglios ilíacos comuns | |
| M1b: metástase à distância de gânglios não linfáticos |
| Estadiamento | T | N | M |
|---|---|---|---|
| Estadio 0a | Ta | N0 | M0 |
| Estadio 0is | Tis | N0 | M0 |
| Estadio I | T1 | N0 | M0 |
| Estadio II | T2a | N0 | M0 |
| T2b | N0 | M0 | |
| Estadio IIIA | T3a, T3b, T4a | N0 | M0 |
| Estadio IIIA | T1 – T4a | N1 | M0 |
| Estadio IIIB | T1 – T4a | N2, N3 | M0 |
| Estadio IVA | T4b | Qualquer N | M0 |
| Estadio IVA | Qualquer T | Qualquer N | M1a |
| Estadio IVB | Qualquer T | Qualquer N | M1b |
Crescimento anormal de células no revestimento interno do ureter / ureteres, dos quais> 90% são carcinomas uroteliais.
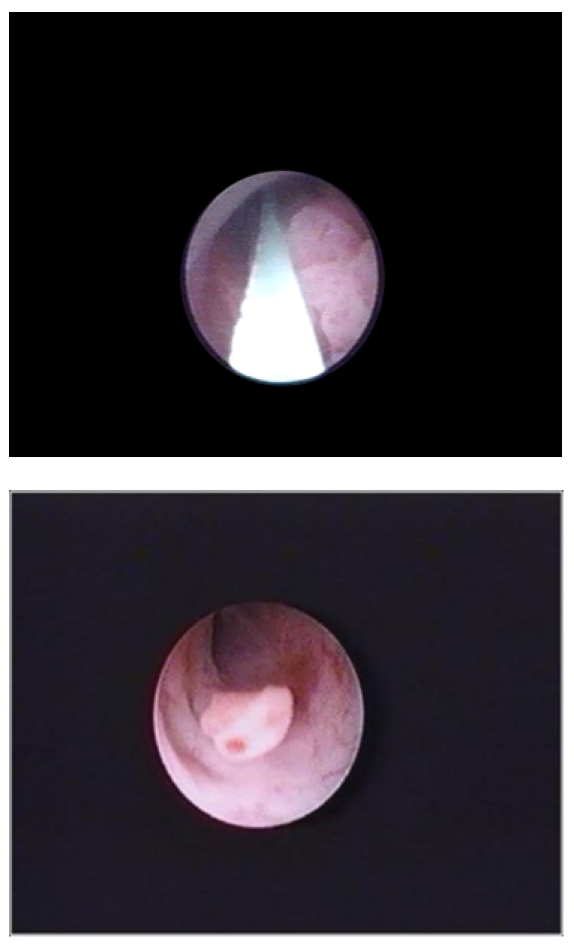
Tumor ureteral observado no exame endoscópico do ureter.
Imagem: “Ureteral tumour with elective indication for endoscopic treatment” por Niţă G, Georgescu D, Mulţescu R, Draguţescu M, Mihai B, Geavlete B, Persu C, Geavlete P. Licença: CC BY 2.0O estadiamento aplica-se ao cancro que envolve a pelve renal e o ureter.
| Categoria T | Descrição |
|---|---|
| TX | O tumor primário não pode ser avaliado. |
| T0 | Sem evidência de tumor primário |
| Ta | Lesões papilares ou exofíticas não invasivas |
| Tis | CIS |
| T1 | Invasão tumoral do tecido conjuntivo subepitelial |
| T2 | Invasão tumoral da camada muscular |
| T3 | Somente para o ureter: invasão além da camada muscular para a gordura periureteral. Apenas para a pelve renal: invasão além da camada muscular para a gordura peripélvica ou parênquima renal |
| T4 | Invasão tumoral de órgãos adjacentes ou do rim para a gordura perinéfrica |
| Categoria do nódulo | Descrição |
|---|---|
| NX | Os gânglios linfáticos não podem ser avaliados. |
| N0 | Sem metástases nos gânglios linfáticos |
| N1 | Metástase ≤ 2 cm (gânglio único) |
| N2 | Metástase> 2 cm (gânglio único ou múltiplos gânglios) |
| Categoria M | Descrição |
|---|---|
| M0 | Sem metástases à distância |
| M1 | Metástases à distância |
| Estadio | T | N | M |
|---|---|---|---|
| Estadio 0a | Ta | N0 | M0 |
| Estadio 0is | Tis | N0 | M0 |
| Estadio I | T1 | N0 | M0 |
| Estadio II | T2 | N0 | M0 |
| Estadio III | T3 | N0 | M0 |
| Estadio IV | T4 | NX, N0 | M0 |
| Qualquer T | N1, N2 | M0 | |
| Qualquer T | Qualquer N | M1 |
O tratamento do cancro ureteral depende do local, tamanho e extensão do cancro, sendo que a cirurgia fornece tratamento curativo.
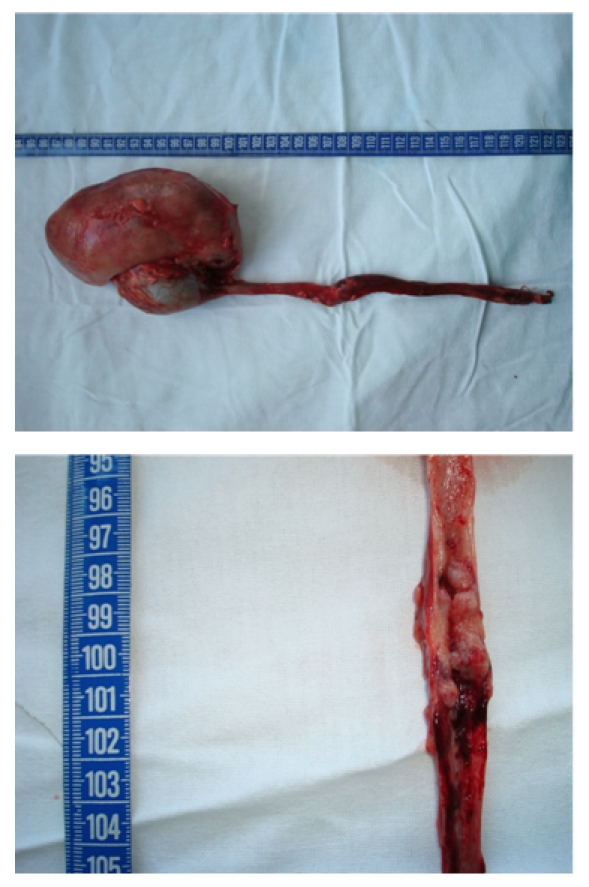
Nefroureterectomia no cancro ureteral
Imagem: “Nephroureterectomy (with endoscopic desinsertion) for ureteral tumours” por Niţă G, Georgescu D, Mulţescu R, Draguţescu M, Mihai B, Geavlete B, Persu C, Geavlete P. Licença: CC BY 2.0O cancro uretral é uma doença maligna extremamente rara (<1% de todas as doenças malignas geniturinárias) que envolve o crescimento anormal de células no revestimento da uretra.
O cancro uretral tem um início insidioso e pode permanecer assintomático por muito tempo. Os sintomas variam entre homens e mulheres:
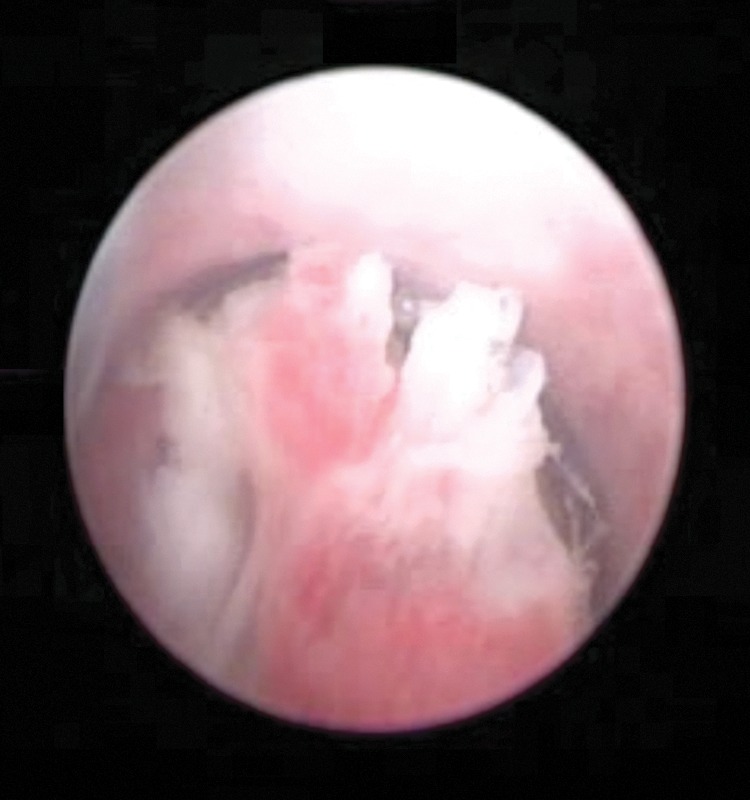
Vídeo de uretrocistoscopia que mostra um tumor papilar na uretra bulbar
Imagem: “Video urethrocystoscopy showing papillary tumor at the level of bulbar urethra.” por Journal of Endourology Case Reports. Licença: CC BY 4.0O estadiamento do cancro uretral é feito segundo os critérios do TNM.
| Categoria T | Descrição |
|---|---|
| Tx | O tumor primário não pode ser avaliado. |
| T0 | Sem evidência de tumor primário |
| Ta | Carcinoma papilar não invasivo |
| Tis | Carcinoma in situ |
| T1 | Invasão tumoral do tecido conjuntivo subepitelial |
| T2 | Invasão tumoral do corpo esponjoso ou músculo periuretral |
| T3 | Invasão tumoral do corpo cavernoso ou vagina anterior |
| T4 | Invasão tumoral de outros órgãos adjacentes |
| Categoria T | Descrição |
|---|---|
| Tx | O tumor primário não pode ser avaliado. |
| T0 | Sem evidência de tumor primário |
| Ta | Carcinoma papilar não invasivo |
| Tis | Carcinoma in situ (envolve a uretra prostática ou, os ductos periuretrais ou prostáticos sem invasão do estroma) |
| T1 | Invasão tumoral do tecido conjuntivo subepitelial imediatamente subjacente ao urotélio |
| T2 | Invasão tumoral do estroma prostático em redor dos ductos (estendendo-se diretamente da superfície urotelial ou invadindo os ductos prostáticos) |
| T3 | Invasão tumoral da gordura periprostática |
| T4 | Invasão tumoral dos órgãos adjacentes |
| Categoria N | Descrição |
|---|---|
| Nx | Os gânglios linfáticos regionais não podem ser avaliados. |
| N0 | A metástase de gânglio linfático regional não está presente. |
| N1 | Metástase de gânglio linfático regional único na região inguinal ou pelve ou gânglio pré-sacral |
| N2 | Múltiplas metástases de gânglios linfáticos na região inguinal ou pelve ou gânglio pré-sacral |
| Categoria M | Descrição |
|---|---|
| M0 | Sem metástase à distância |
| M1 | Metástase à distância |
| Estadio | T | N | M |
|---|---|---|---|
| Estadio 0a | Ta | N0 | M0 |
| Estadio 0is | Tis | N0 | M0 |
| Estadio I | T1 | N0 | M0 |
| Estadio II | T2 | M0 | |
| Estadio III | T1, T2 | N1 | M0 |
| T3 | N0, N1 | M0 | |
| Estadio IV | T4 | N0, N1 | M0 |
| Qualquer T | N2 | M0 | |
| Qualquer T | Qualquer N | M1 |
A doença localizada (até T2) é geralmente tratada com cirurgia, enquanto as condições localmente avançadas são tratadas com terapia multimodal.
Os seguintes diagnósticos diferenciais são considerados tendo em conta um indivíduo que apresenta hematúria: