O Acidente Isquémico Transitório (AIT) corresponde a um episódio temporário de disfunção neurológica causado por isquemia, sem enfarte, que resolve completamente quando o suprimento sanguíneo é restabelecido. O AIT é uma emergência neurológica que requer observação médica urgente. Atualmente, utiliza-se uma definição "baseada no dano tecidual", em detrimento do limite de duração dos sintomas inferior a 24 horas, anteriormente considerado. As causas do AIT podem ser pequenos coágulos ou fenómenos de tromboembolismo com deposição num vaso sanguíneo já comprometido por aterosclerose, inflamação ou amiloide, ou, consequência de um fluxo sanguíneo cerebral inadequado devido à vasoconstrição ou hipotensão grave. Os doentes apresentam défices neurológicos transitórios que resolvem espontaneamente. O tratamento consiste na minimização dos fatores de risco de forma a reduzir a probabilidade de Acidente Vascular Cerebral (AVC) no futuro.
Última atualização: Jun 13, 2022
O Acidente Isquémico Transitório (AIT) corresponde a um episódio temporário de disfunção neurológica causado por isquemia, sem enfarte, que resolve completamente quando o suprimento sanguíneo é restabelecido.
A apresentação depende do mecanismo fisiopatológico: AIT embólico, lacunar (pequeno vasos penetrantes) ou AIT de grandes vasos.
O doente pode não se recordar do momento do início dos sintomas neurológicos. É importante obter uma descrição detalhada do evento, se possível, a partir de familiares ou cuidadores, que inclua o momento de início e resolução, caso os sintomas já tiverem melhorado.
Os sintomas do AIT estão relacionados com o território vascular afetado:
Dado que as etiologias do AVC e AIT são muito semelhantes, a avaliação diagnóstica do AIT assemelha-se à do AVC isquémico.
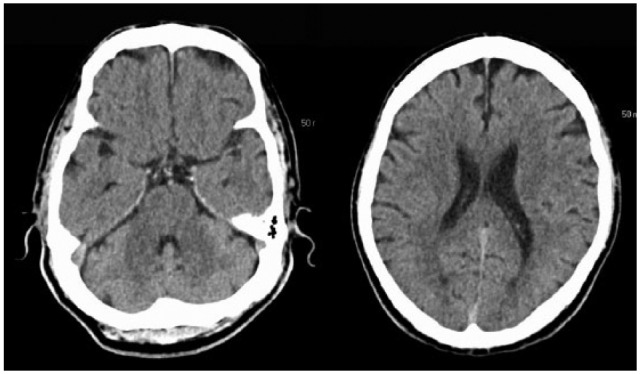
Tomografia computadorizada, em corte axial, de um doente com acidente vascular cerebral isquémico agudo, realizada no momento da admissão:
Observe a ausência de alterações percetíveis.