El virus de la hepatitis D (HDV, por sus siglas en inglés) es un virus pequeño de ARN monocatenario, envuelto. El virus de la hepatitis D se considera un virus satélite, ya que requiere la presencia del virus de la hepatitis B (HBV, por sus siglas en inglés) para su ensamblaje y secreción. Por lo tanto, para que un individuo contraiga la hepatitis D, se requiere la coinfección o sobreinfección con el HBV. Al igual que el HBV, el HDV se transmite por vía parenteral, a través de relaciones sexuales sin protección, o por vía perinatal. La presentación clínica es la de una hepatitis vírica clásica, incluida la coinfección por el HDV y el HBV, que se considera la forma más grave de hepatitis debido a la elevada tasa de mortalidad. En los casos agudos, el tratamiento es de apoyo, mientras que en los casos crónicos se necesita interferón alfa pegilado.
Última actualización: Ene 17, 2024
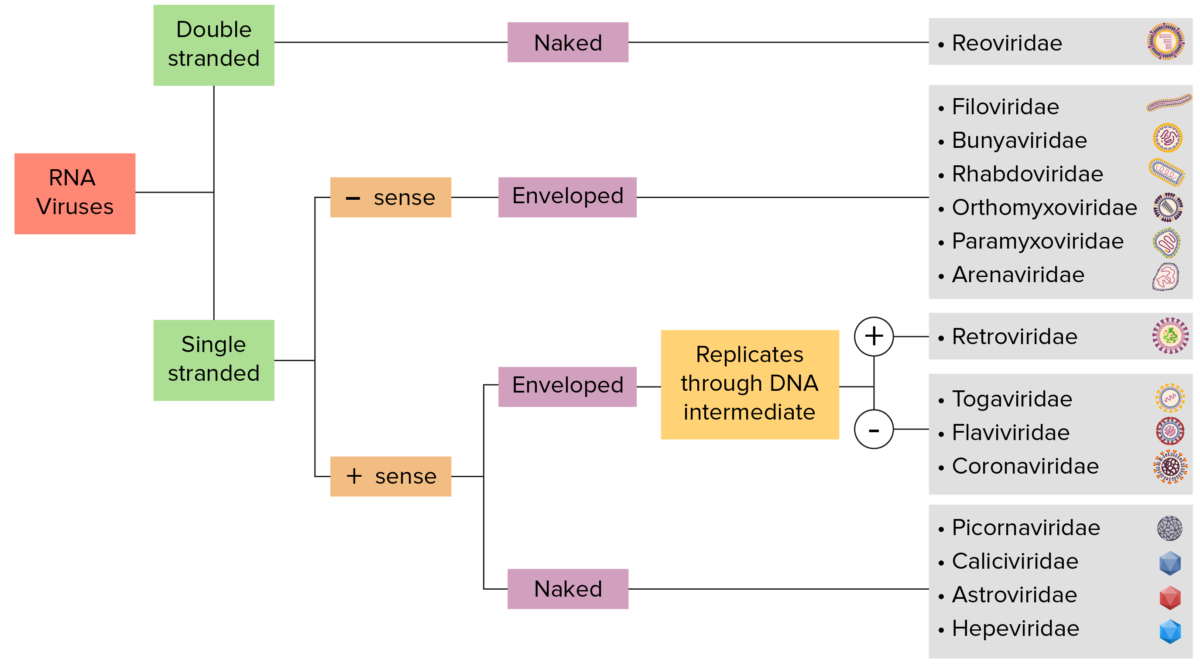
Identificación de los virus ARN:
Los virus pueden clasificarse de muchas maneras. Sin embargo, la mayoría de los virus tienen un genoma formado por ADN o ARN. Los virus con genoma ARN pueden caracterizarse además por tener ARN monocatenario o bicatenario. Los virus «envueltos» están cubiertos por una fina capa de membrana celular (normalmente tomada de la célula huésped). Si la capa está ausente, los virus se denominan «desnudos». Los virus con genomas monocatenarios son positivos si el genoma se emplea directamente como ARN mensajero (ARNm), que se traduce en proteínas. Los virus monocatenarios negativos emplean la ARN polimerasa, una enzima viral, para transcribir su genoma en ARNm.
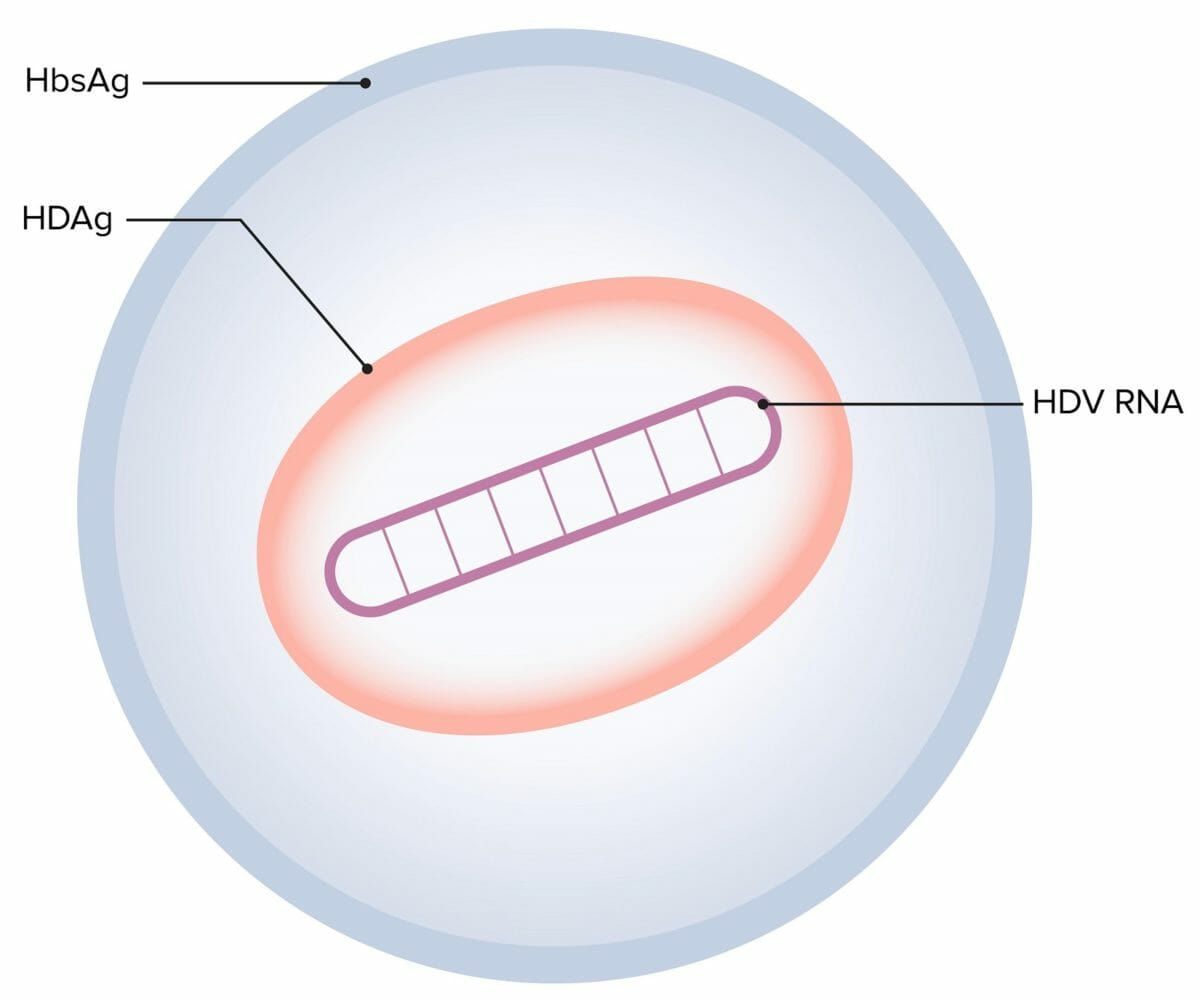
Virus de la hepatitis D (HDV):
El virión de la hepatitis D está formado por un ARN circular monocatenario (ARN del HDV), un único antígeno codificado por el HDV (HDAg) y una envoltura lipoproteica (HbsAg), que proviene del virus de la hepatitis B (HBV).
La transmisión de la hepatitis D es similar a la de la hepatitis B.
| Marcadores séricos | Coinfección por HBV/HDV aguda | Superinfección aguda por HDV | Infección crónica por HDV |
|---|---|---|---|
| HBsAg | Positivo | Positivo | Positivo |
| Anti-HBc IgM | Positivo | Negativo | Negativo |
| RNA HDV sérico | Temprano, transitorio | Temprano, persistente | Positivo |
| HDAg sérico* | Positivo (transitorio) | Positivo (transitorio) | Negativo |
| Anti-HDV IgM | Positivo (transitorio) | Positivo (persistente y títulos en incremento) | Positivo (títulos altos) |
| Anti-HDV IgG | Positivo (tardío) | Positivo (tardío) | Positivo (títulos altos) |
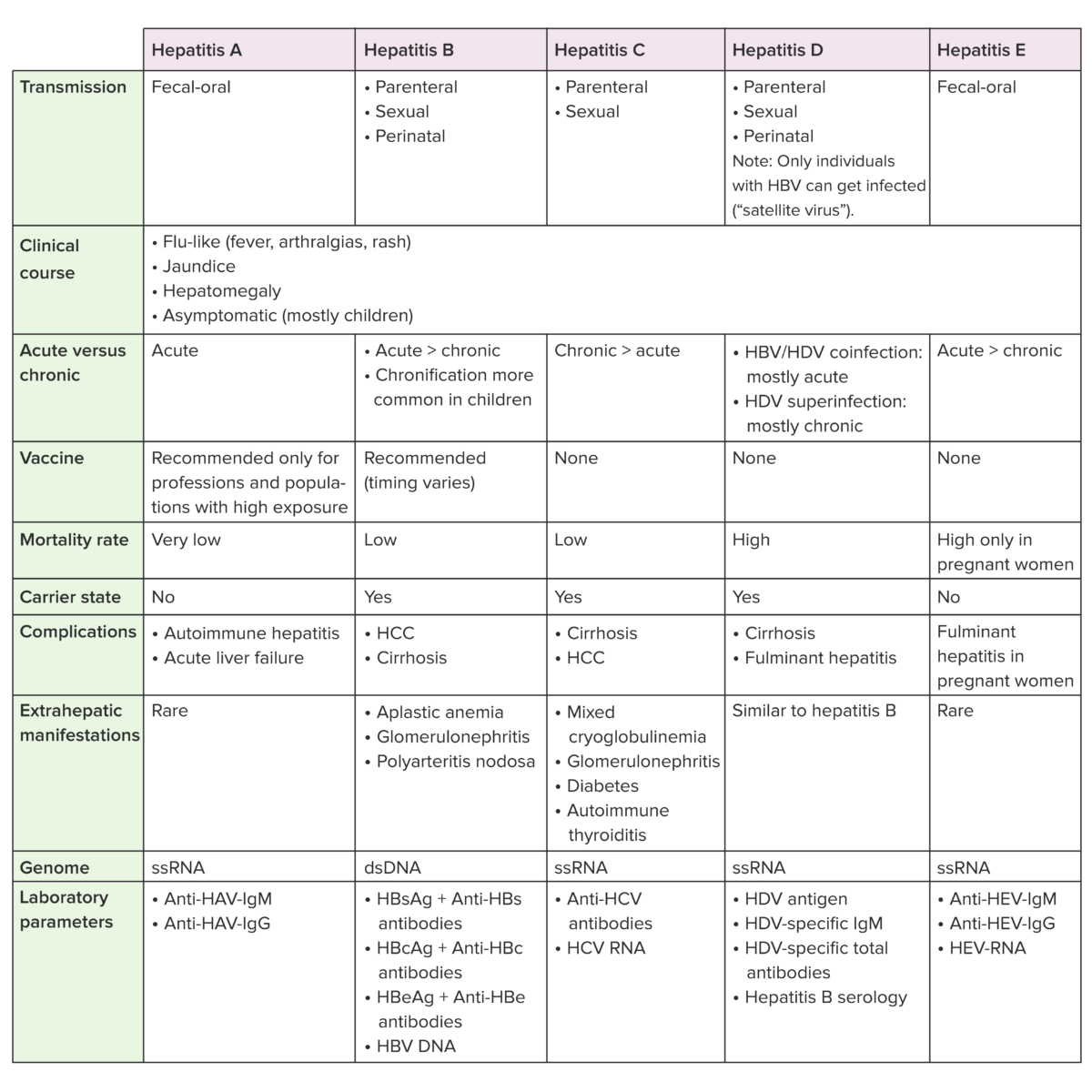
Anti-HBc antibodies: anticuerpos del núcleo de la hepatitis B
Anti-HBs antibodies: anticuerpos de superficie contra la hepatitis B
HBcAg: antígeno del núcleo de la hepatitis B
HBsAg: antígeno de superficie de la hepatitis B
HBV: virus de la hepatitis B
HCC: carcinoma hepatocelular
HCV: virus de la hepatitis C
HDV: virus de la hepatitis D