La tromboangeítis obliterante, también conocida como enfermedad de Buerger, es una afección poco frecuente que provoca trombosis inflamatoria de arterias y venas de pequeño y mediano calibre de las extremidades superiores e inferiores. Los LOS Neisseria pacientes suelen ser jóvenes fumadores que presentan isquemia en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum las extremidades distales, úlceras o gangrena. La tromboflebitis superficial y el fenómeno de Raynaud pueden ser manifestaciones tempranas. El diagnóstico se basa en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum los LOS Neisseria hallazgos clínicos, pruebas vasculares y angiografía. Se deben descartar otros posibles diagnósticos. El uso de productos del tabaco está fuertemente asociado a la enfermedad; por lo tanto, dejar de fumar es una parte esencial del tratamiento y disminuye el riesgo de amputación.
Last updated: Dec 15, 2025
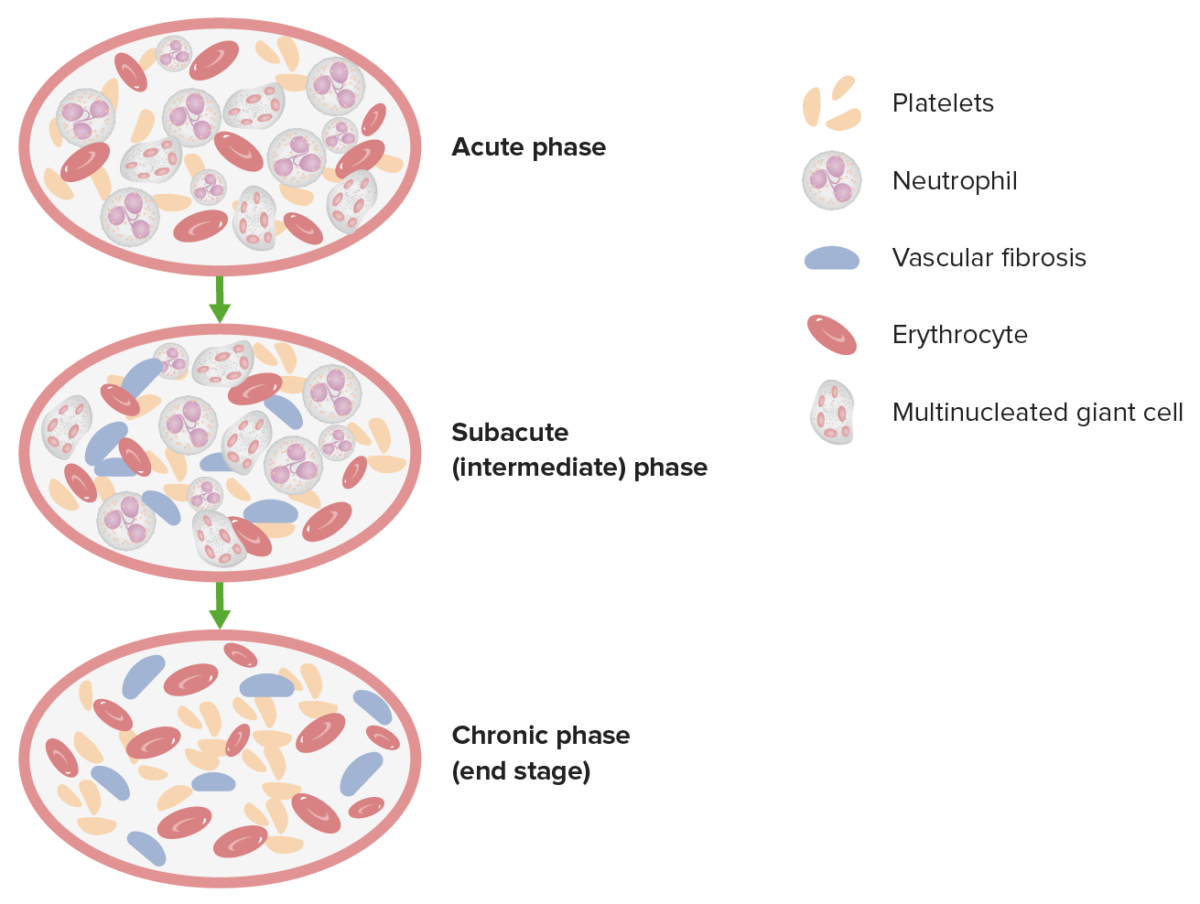
Esta imagen muestra las 3 fases patológicas de la tromboangeítis obliterante.
Imagen por Lecturio.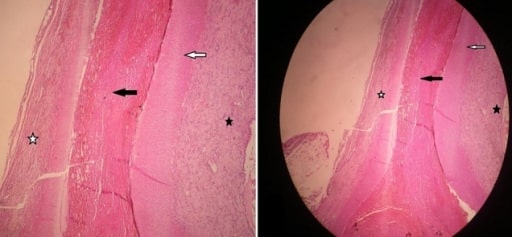
Muestra histopatológica obtenida de un paciente con tromboangeítis obliterante. La luz del vaso tiene un trombo rico en neutrófilos (estrella negra). Tanto la túnica íntima como la media son normales (flechas blanca y negra). Se observa un infiltrado linfocítico periarterial (estrella blanca).
Imagen: “Severe mesenteric infarction by superior mesenteric artery occlusion in a patient suffering from Buerger’s disease” por Ratbi MI, Abissegue GY, Tarchouli M, Tajedine MT. Licencia: CC BY 2.0.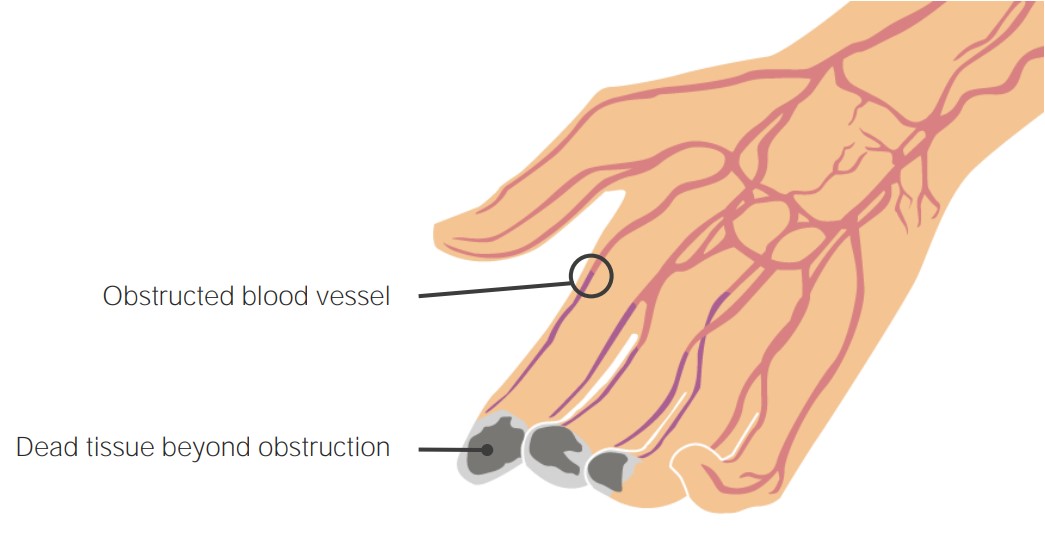
El trombo inflamatorio que ocluye arterias y venas de las extremidades distales provoca una disminución del suministro de sangre, causando daño y la muerte de los tejidos a nivel distal.
Imagen por Lecturio.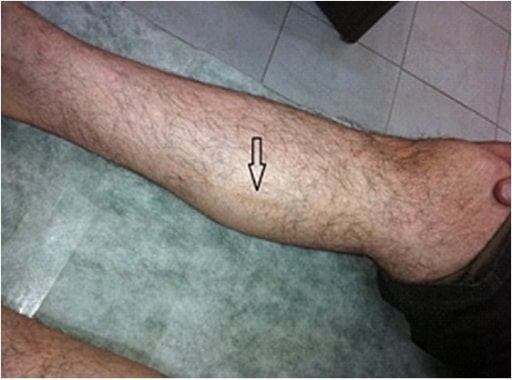
Tromboflebitis superficial de la pierna derecha. Obsérvese la flecha que señala una estructura oscura en forma de cordón que sigue la distribución venosa. Las estructuras en forma de cordón son sensibles y pueden ser la presentación inicial de la tromboangeítis obliterante.
Imagen: “Ischemic toes after venous thromboembolism: a difficult differential diagnosis with good response to combination therapy-a case report” por Owlia MB, Salimzadeh A, Alishiri G, Kargar S. Licencia: CC BY 3.0.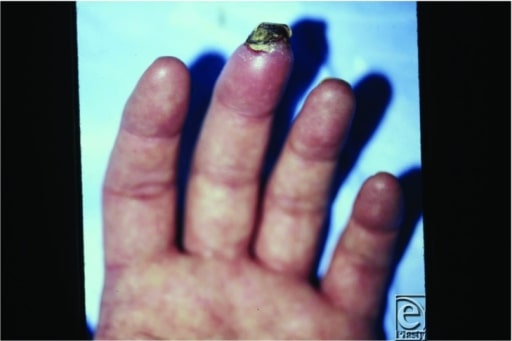
Ulceración isquémica y necrosis del dedo medio de la mano izquierda en un paciente con tromboangeítis obliterante. El trombo inflamatorio en las arterias y venas distales provoca isquemia digital, ulceración y necrosis.
Imagen: “Raynaud’s Phenomenon” por Shah J, Billington AR, Elston JB, Payne WG. Licencia: CC BY 2.0.El diagnóstico puede establecerse sin biopsia si se cumplen los LOS Neisseria siguientes criterios:
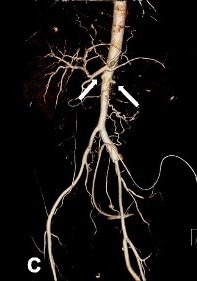
Angiografía por TC de la aorta abdominal de un paciente con tromboangeítis obliterante que muestra la oclusión total de ambas arterias renales (flechas blancas)
Imagen: “Contrast-enhanced abdominal CT and abdominal aorta CT angiography” por Yun et al. 2015. Licencia: CC BY 4.0, editado por Lecturio.