Una taquicardia ventricular es cualquier ritmo cardíaco más rápido que 100 latidos/min, con 3 o más latidos irregulares seguidos, que surgen distalmente al AL Amyloidosis haz de His. La taquicardia ventricular es la forma más común de taquicardia de complejo ancho, y se asocia con una alta tasa de mortalidad. La taquicardia ventricular suele estar causada por una isquemia miocárdica, una enfermedad estructural, condiciones congénitas o una alteración electrolítica. Las personas pueden presentar dolor Dolor Inflammation torácico, disnea, palpitaciones, síncope e inestabilidad hemodinámica. El diagnóstico se basa en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum los LOS Neisseria hallazgos característicos del ECG ECG An electrocardiogram (ECG) is a graphic representation of the electrical activity of the heart plotted against time. Adhesive electrodes are affixed to the skin surface allowing measurement of cardiac impulses from many angles. The ECG provides 3-dimensional information about the conduction system of the heart, the myocardium, and other cardiac structures. Electrocardiogram (ECG): complejo QRS ancho, fusión y latidos de captura. El tratamiento puede requerir medicamentos antiarrítmicos o cardioversión eléctrica para evitar complicaciones como la insuficiencia cardíaca, el fallo multiorgánico y el paro cardíaco.
Last updated: Jan 22, 2026
El diagnóstico se realiza mediante ECG ECG An electrocardiogram (ECG) is a graphic representation of the electrical activity of the heart plotted against time. Adhesive electrodes are affixed to the skin surface allowing measurement of cardiac impulses from many angles. The ECG provides 3-dimensional information about the conduction system of the heart, the myocardium, and other cardiac structures. Electrocardiogram (ECG) o monitorización cardíaca.
Existen 2 tipos principales de taquicardia ventricular:
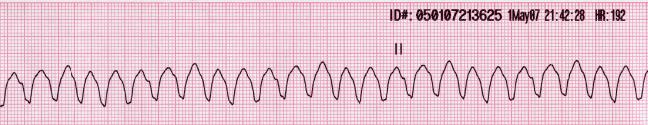
Tira rítmica de taquicardia ventricular que muestra un ritmo regular, de complejo amplio, con una frecuencia superior a 100/min
Este es un ritmo desfibrilable.
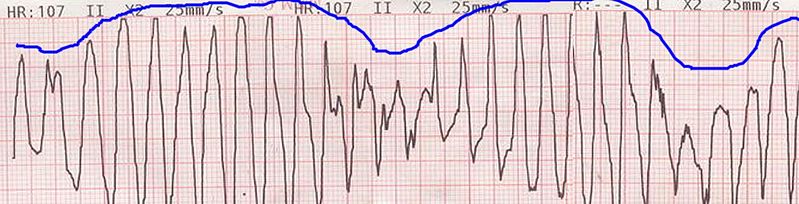
Ejemplo de un trazado de ECG que muestra la desviación del eje de los complejos QRS alrededor de la línea de base en las torsades de pointes
Imagen: “Torsade de pointes” por Panthro. Licencia: Dominio PúblicoEl tratamiento de la taquicardia ventricular se basa en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum la presencia de pulso y, si lo hay, en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum sí el individuo está hemodinámicamente estable.

Tratamiento de la taquicardia ventricular
Imagen por Lecturio.Siga el algoritmo del paro cardíaco en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum adultos.

Algoritmo de tratamiento de la fibrilación ventricular/taquicardia ventricular sin pulso
Imagen por Lecturio.