El síndrome medular anterior es un síndrome medular incompleto que afecta predominantemente a la parte anterior (ventral) de la médula espinal, pero no a las columnas dorsales. El síndrome puede estar causado por la oclusión de la arteria espinal anterior o por un traumatismo, que provoque una hernia Hernia Protrusion of tissue, structure, or part of an organ through the bone, muscular tissue, or the membrane by which it is normally contained. Hernia may involve tissues such as the abdominal wall or the respiratory diaphragm. Hernias may be internal, external, congenital, or acquired. Abdominal Hernias discal o fragmentos óseos que interrumpan a la médula espinal. Las manifestaciones clínicas incluyen la pérdida de la función motora y sensorial por debajo del nivel de la lesión. El diagnóstico se realiza mediante un examen clínico y neuroimagenología con RM. El tratamiento está dirigido a resolver la causa subyacente. La preservación de la función motora es prioritaria, pero el pronóstico es malo.
Last updated: Dec 15, 2025
El síndrome medular anterior es un síndrome medular incompleto que afecta a los LOS Neisseria ⅔ anteriores de la médula espinal, mientras que preserva a las columnas dorsales, lo que provoca la pérdida de la función motora y sensorial por debajo del nivel de la lesión.
El síndrome medular anterior comienza con oclusión del suministro de sangre o lesión de la columna vertebral. El síndrome se debe con poca frecuencia a tumores de la médula espinal.
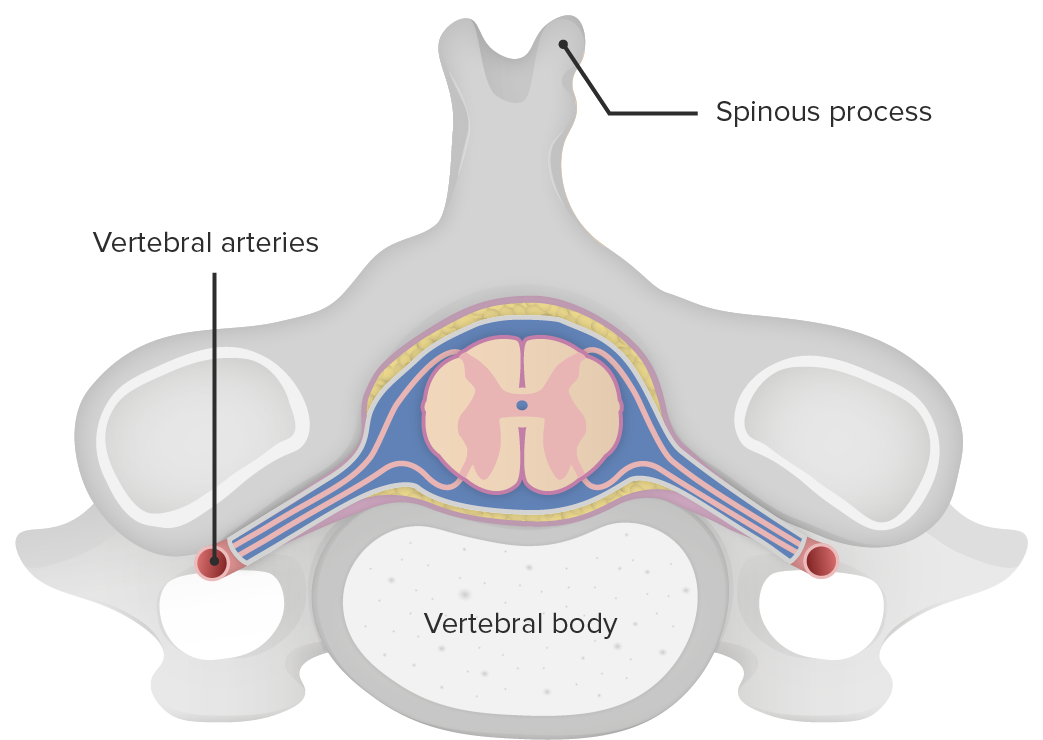
Sección transversal de la médula espinal en relación con el cuerpo vertebral
Imagen por Lecturio.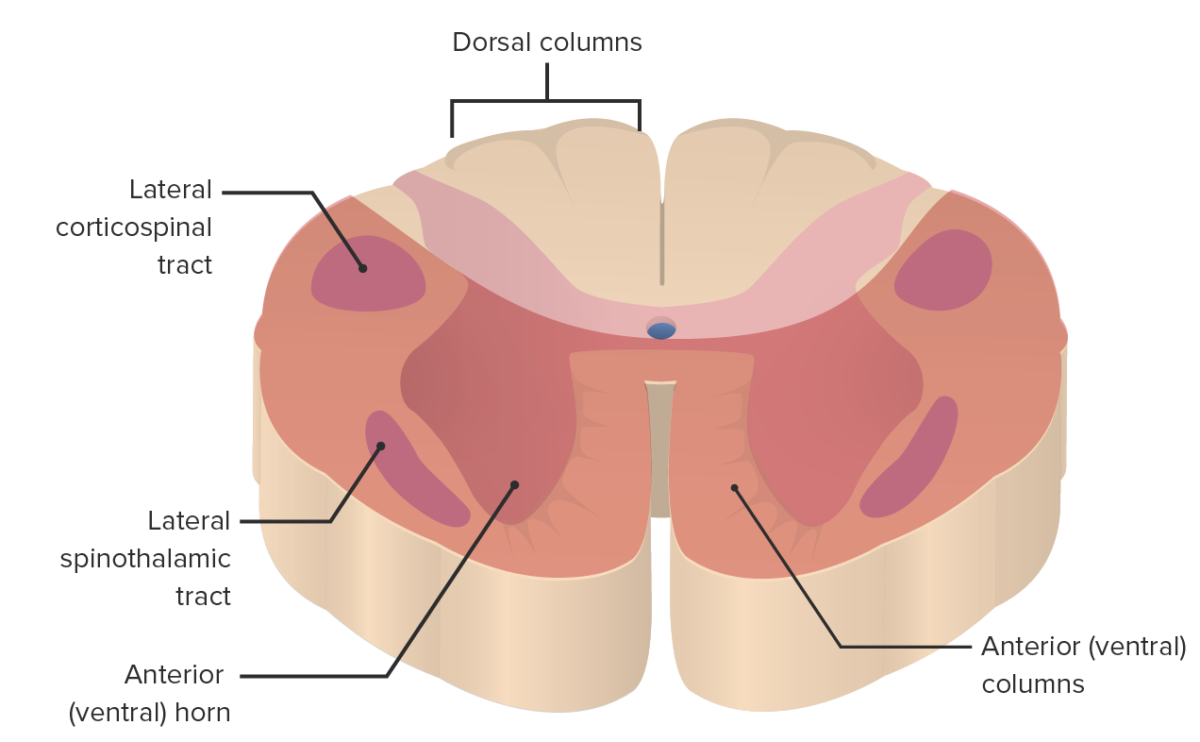
La zona afectada por el síndrome medular anterior (color salmón)
Imagen por Lecturio.Comprender las estructuras afectadas por una lesión de la parte anterior de la médula es clave para correlacionar los LOS Neisseria signos y síntomas clínicos.
Antecedentes:
Hallazgos al AL Amyloidosis examen físico:
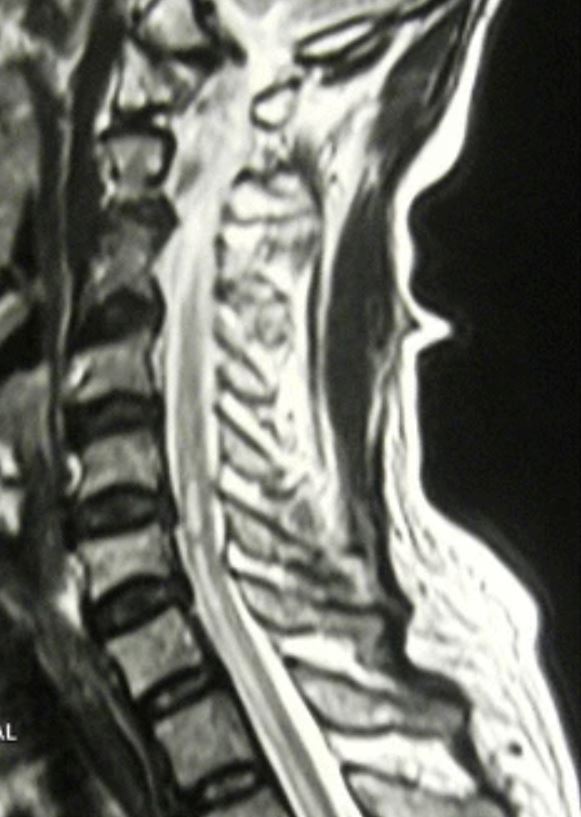
Vista sagital de una resonancia magnética espinal en T2 que muestra cambios isquémicos “en forma de lápiz” en la médula espinal consistentes con el síndrome medular anterior
Imagen: “T2 Weighted sagittal image shows linear hyperintensity along the lower cervical and thoracic cord without cord expansion” por Nilukshana Yogendranathan, et al. Licencia: CC BY 4.0El tratamiento está dirigido a aliviar los LOS Neisseria síntomas y preservar la función motora.