La sarcoidosis Sarcoidosis Sarcoidosis is a multisystem inflammatory disease that causes noncaseating granulomas. The exact etiology is unknown. Sarcoidosis usually affects the lungs and thoracic lymph nodes, but it can also affect almost every system in the body, including the skin, heart, and eyes, most commonly. Sarcoidosis es una enfermedad inflamatoria multisistémica que provoca granulomas Granulomas A relatively small nodular inflammatory lesion containing grouped mononuclear phagocytes, caused by infectious and noninfectious agents. Sarcoidosis no caseificantes. La etiología exacta es desconocida. La sarcoidosis Sarcoidosis Sarcoidosis is a multisystem inflammatory disease that causes noncaseating granulomas. The exact etiology is unknown. Sarcoidosis usually affects the lungs and thoracic lymph nodes, but it can also affect almost every system in the body, including the skin, heart, and eyes, most commonly. Sarcoidosis suele afectar a los LOS Neisseria pulmones y a los LOS Neisseria ganglios linfáticos torácicos, pero también puede afectar a casi todos los LOS Neisseria sistemas del cuerpo, incluidos la piel, el corazón y los LOS Neisseria ojos, comúnmente. De forma aguda, la sarcoidosis Sarcoidosis Sarcoidosis is a multisystem inflammatory disease that causes noncaseating granulomas. The exact etiology is unknown. Sarcoidosis usually affects the lungs and thoracic lymph nodes, but it can also affect almost every system in the body, including the skin, heart, and eyes, most commonly. Sarcoidosis se presenta con linfadenopatía, fiebre, malestar general, dolores articulares, una paniculitis en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum las espinillas conocida como eritema nodoso y, ocasionalmente, tos TOS Thoracic outlet syndrome (TOS) is a broad term used for a spectrum of syndromes related to the general region of the thoracic outlet, which involves the compression or irritation of elements of the brachial plexus, subclavian artery, or subclavian vein. Thoracic Outlet Syndrome y dificultad respiratoria. La sarcoidosis Sarcoidosis Sarcoidosis is a multisystem inflammatory disease that causes noncaseating granulomas. The exact etiology is unknown. Sarcoidosis usually affects the lungs and thoracic lymph nodes, but it can also affect almost every system in the body, including the skin, heart, and eyes, most commonly. Sarcoidosis pulmonar crónica se presenta con una aparición insidiosa de disnea, tos TOS Thoracic outlet syndrome (TOS) is a broad term used for a spectrum of syndromes related to the general region of the thoracic outlet, which involves the compression or irritation of elements of the brachial plexus, subclavian artery, or subclavian vein. Thoracic Outlet Syndrome, dolor Dolor Inflammation torácico y una variedad de otros síntomas que dependen de los LOS Neisseria sistemas de órganos afectados. El diagnóstico suele requerir una biopsia de los LOS Neisseria granulomas Granulomas A relatively small nodular inflammatory lesion containing grouped mononuclear phagocytes, caused by infectious and noninfectious agents. Sarcoidosis. El tratamiento incluye la observación, AINE, glucocorticoides y, potencialmente, uno de los LOS Neisseria diversos agentes ahorradores de esteroides. La sarcoidosis Sarcoidosis Sarcoidosis is a multisystem inflammatory disease that causes noncaseating granulomas. The exact etiology is unknown. Sarcoidosis usually affects the lungs and thoracic lymph nodes, but it can also affect almost every system in the body, including the skin, heart, and eyes, most commonly. Sarcoidosis aguda suele ser autolimitada con un pronóstico excelente, pero la sarcoidosis Sarcoidosis Sarcoidosis is a multisystem inflammatory disease that causes noncaseating granulomas. The exact etiology is unknown. Sarcoidosis usually affects the lungs and thoracic lymph nodes, but it can also affect almost every system in the body, including the skin, heart, and eyes, most commonly. Sarcoidosis crónica puede provocar una fibrosis Fibrosis Any pathological condition where fibrous connective tissue invades any organ, usually as a consequence of inflammation or other injury. Bronchiolitis Obliterans pulmonar grave.
Last updated: Dec 15, 2025
La sarcoidosis Sarcoidosis Sarcoidosis is a multisystem inflammatory disease that causes noncaseating granulomas. The exact etiology is unknown. Sarcoidosis usually affects the lungs and thoracic lymph nodes, but it can also affect almost every system in the body, including the skin, heart, and eyes, most commonly. Sarcoidosis es una enfermedad inflamatoria multisistémica que se caracteriza por la formación de granulomas Granulomas A relatively small nodular inflammatory lesion containing grouped mononuclear phagocytes, caused by infectious and noninfectious agents. Sarcoidosis no caseificantes causados probablemente por una reacción inmunitaria celular de etiología desconocida.
La sarcoidosis Sarcoidosis Sarcoidosis is a multisystem inflammatory disease that causes noncaseating granulomas. The exact etiology is unknown. Sarcoidosis usually affects the lungs and thoracic lymph nodes, but it can also affect almost every system in the body, including the skin, heart, and eyes, most commonly. Sarcoidosis pulmonar es una enfermedad pulmonar intersticial restrictiva con formación de granulomas Granulomas A relatively small nodular inflammatory lesion containing grouped mononuclear phagocytes, caused by infectious and noninfectious agents. Sarcoidosis en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum:
La sarcoidosis Sarcoidosis Sarcoidosis is a multisystem inflammatory disease that causes noncaseating granulomas. The exact etiology is unknown. Sarcoidosis usually affects the lungs and thoracic lymph nodes, but it can also affect almost every system in the body, including the skin, heart, and eyes, most commonly. Sarcoidosis extrapulmonar se caracteriza por la formación de granulomas Granulomas A relatively small nodular inflammatory lesion containing grouped mononuclear phagocytes, caused by infectious and noninfectious agents. Sarcoidosis en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum:
La sarcoidosis Sarcoidosis Sarcoidosis is a multisystem inflammatory disease that causes noncaseating granulomas. The exact etiology is unknown. Sarcoidosis usually affects the lungs and thoracic lymph nodes, but it can also affect almost every system in the body, including the skin, heart, and eyes, most commonly. Sarcoidosis puede ser aguda o crónica:
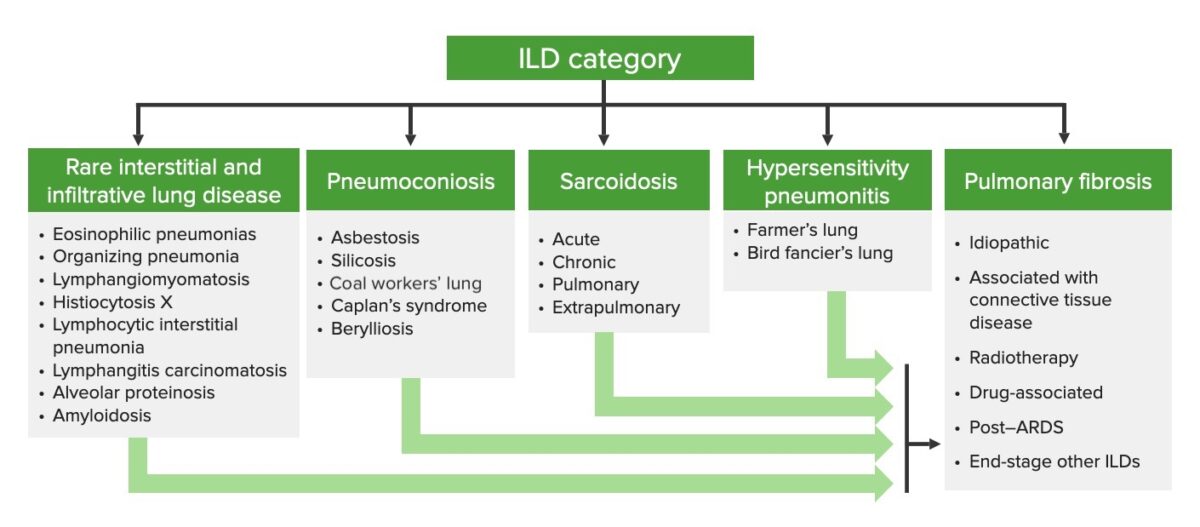
Categorización de las enfermedades pulmonares intersticiales
ILD: enfermedad pulmonar intersticial (por sus siglas en inglés)
La etiología es indeterminada, pero lo más probable es que sea multifactorial.
Teoría: Un agente infeccioso o ambiental desencadena una respuesta inmunitaria inflamatoria mediada por células en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum un huésped genéticamente susceptible, lo que conduce a la formación de granulomas Granulomas A relatively small nodular inflammatory lesion containing grouped mononuclear phagocytes, caused by infectious and noninfectious agents. Sarcoidosis.
Posibles exposiciones desencadenantes:
Predisposiciones genéticas:
La sarcoidosis Sarcoidosis Sarcoidosis is a multisystem inflammatory disease that causes noncaseating granulomas. The exact etiology is unknown. Sarcoidosis usually affects the lungs and thoracic lymph nodes, but it can also affect almost every system in the body, including the skin, heart, and eyes, most commonly. Sarcoidosis es el resultado de una reacción inmunitaria celular.
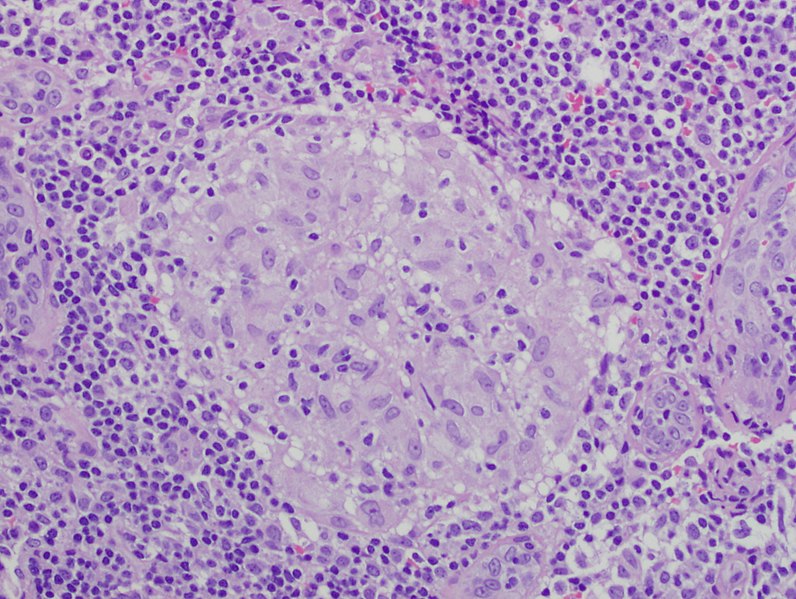
Granuloma no caseificante
Imagen: “Granuloma 20x” por Mutleysmith. Licencia: Dominio PúblicoLa sarcoidosis Sarcoidosis Sarcoidosis is a multisystem inflammatory disease that causes noncaseating granulomas. The exact etiology is unknown. Sarcoidosis usually affects the lungs and thoracic lymph nodes, but it can also affect almost every system in the body, including the skin, heart, and eyes, most commonly. Sarcoidosis suele progresar lentamente, con pocos síntomas en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum un principio. Los LOS Neisseria síntomas aparecen a medida que un número creciente de granulomas Granulomas A relatively small nodular inflammatory lesion containing grouped mononuclear phagocytes, caused by infectious and noninfectious agents. Sarcoidosis empieza a afectar al AL Amyloidosis funcionamiento de los LOS Neisseria órganos.
| Sistema | Presentación clínica de la sarcoidosis Sarcoidosis Sarcoidosis is a multisystem inflammatory disease that causes noncaseating granulomas. The exact etiology is unknown. Sarcoidosis usually affects the lungs and thoracic lymph nodes, but it can also affect almost every system in the body, including the skin, heart, and eyes, most commonly. Sarcoidosis |
|---|---|
| Síntomas sistémicos (típicamente en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum presentaciones agudas) |
|
| Pulmonar |
|
| Linfático |
|
| Ocular |
|
| Cutáneo |
|
| Musculoesquelético |
|
| Cardíaco |
|
| Sistema nervioso |
|
| Otros sitios potenciales de afectación |
|
Una presentación aguda de sarcoidosis Sarcoidosis Sarcoidosis is a multisystem inflammatory disease that causes noncaseating granulomas. The exact etiology is unknown. Sarcoidosis usually affects the lungs and thoracic lymph nodes, but it can also affect almost every system in the body, including the skin, heart, and eyes, most commonly. Sarcoidosis con una tríada clásica de síntomas:

Eritema nodoso
Imagen: “Bilateral shin lesions” por MRC Clinical Trials Unit at UCL, Aviation House, 125 Kingsway, London, WC2B 6NH, UK. Licencia: CC BY 4.0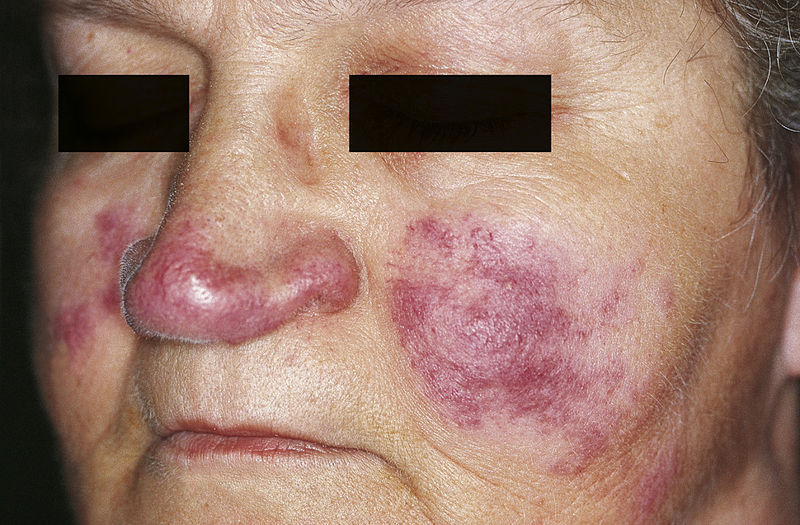
Lupus pernio: lesiones cutáneas de la sarcoidosis
Imagen: “Cutaneous lesions of sarcoidosis” por M. Sand et al. Licencia: CC BY 2.0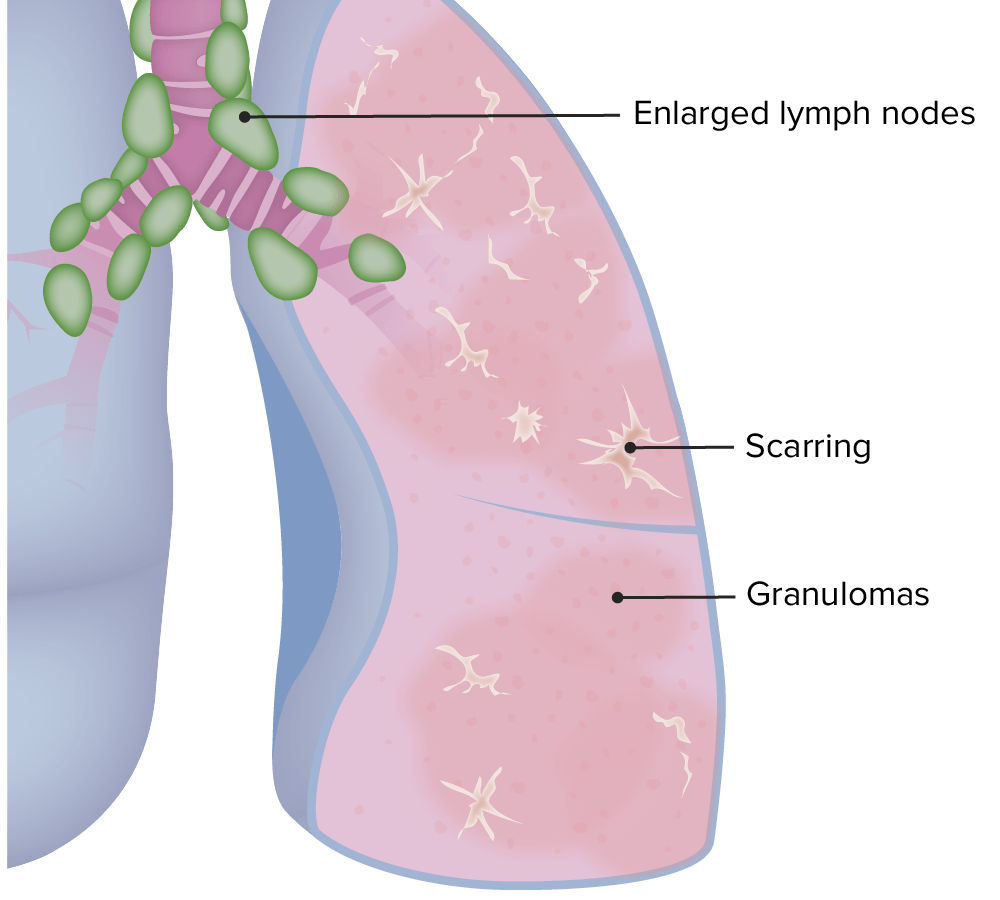
Manifestaciones pulmonares de sarcoidosis
Imagen por Lecturio.El diagnóstico de la sarcoidosis Sarcoidosis Sarcoidosis is a multisystem inflammatory disease that causes noncaseating granulomas. The exact etiology is unknown. Sarcoidosis usually affects the lungs and thoracic lymph nodes, but it can also affect almost every system in the body, including the skin, heart, and eyes, most commonly. Sarcoidosis suele requerir:
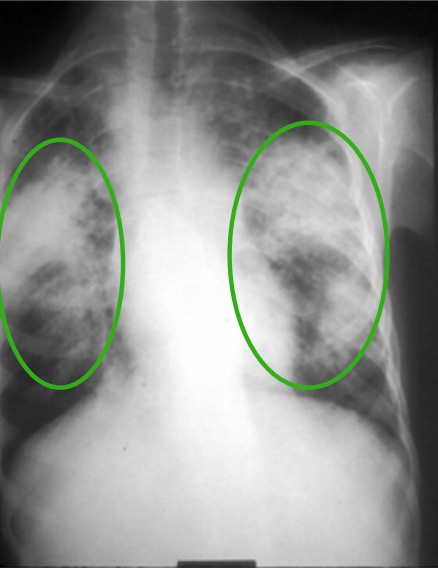
Radiografía de tórax en un paciente con sarcoidosis crónica:
Los círculos verdes denotan áreas de infiltrados intersticiales en el lóbulo superior. También hay distorsión del hilio.
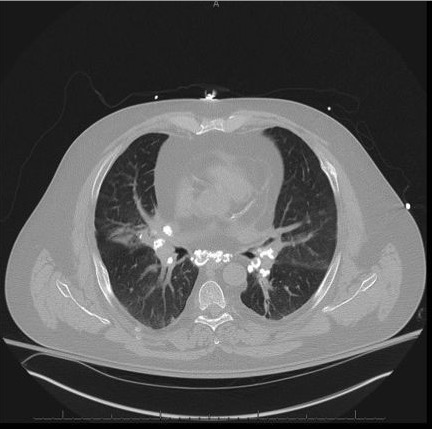
TC de tórax sin contraste que muestra nódulos pulmonares y linfadenopatía mediastínica e hiliar calcificada
Imagen: “Noncontrast-computed tomography scan” por Penn State/Milton S, Hershey Medical Center Department of Medicine, 500 University Drive, Hershey PA 17033, Pennsylvania, USA. Licencia: CC BY 4.0
Granuloma no caseificante
Imagen: “Granuloma 20x” por Mutleysmith. Licencia: Dominio PúblicoSe obtiene para evaluar la gravedad de la afectación respiratoria y controlar la enfermedad; es menos útil para establecer realmente el diagnóstico
Estas pruebas son importantes para evaluar y monitorizar el alcance de la enfermedad, más que para establecer el diagnóstico. Los LOS Neisseria siguientes hallazgos se observan a menudo en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum la sarcoidosis Sarcoidosis Sarcoidosis is a multisystem inflammatory disease that causes noncaseating granulomas. The exact etiology is unknown. Sarcoidosis usually affects the lungs and thoracic lymph nodes, but it can also affect almost every system in the body, including the skin, heart, and eyes, most commonly. Sarcoidosis.
| Estadio | Radiografía de tórax | Síntomas | Frecuencia |
|---|---|---|---|
| 0 | Solo enfermedad extrapulmonar | Ninguno | 10% |
| 1 | Solo LHB | Ninguno o tos TOS Thoracic outlet syndrome (TOS) is a broad term used for a spectrum of syndromes related to the general region of the thoracic outlet, which involves the compression or irritation of elements of the brachial plexus, subclavian artery, or subclavian vein. Thoracic Outlet Syndrome leve | 50% |
| 2 | LHB más infiltrados parenquimatosos | Ninguno, disnea o tos TOS Thoracic outlet syndrome (TOS) is a broad term used for a spectrum of syndromes related to the general region of the thoracic outlet, which involves the compression or irritation of elements of the brachial plexus, subclavian artery, or subclavian vein. Thoracic Outlet Syndrome | 25% |
| 3 | Solo infiltrados parenquimatosos | Disnea | 10% |
| 4 | Fibrosis Fibrosis Any pathological condition where fibrous connective tissue invades any organ, usually as a consequence of inflammation or other injury. Bronchiolitis Obliterans pulmonar avanzada | Disnea | 5% |
El tratamiento se basa en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum el estadio y la localización de la enfermedad e incluye:
| Estadio | Tasa de remisión |
|---|---|
| 0 | – |
| 1 | 90% |
| 2 | 70% |
| 3 | 20% |
| 4 | < 5% |