La osteoporosis Osteoporosis Osteoporosis refers to a decrease in bone mass and density leading to an increased number of fractures. There are 2 forms of osteoporosis: primary, which is commonly postmenopausal or senile; and secondary, which is a manifestation of immobilization, underlying medical disorders, or long-term use of certain medications. Osteoporosis se refiere a la disminución de la masa y densidad ósea, la alteración de la microarquitectura y el aumento de la fragilidad esquelética, lo que provoca una reducción de la resistencia del hueso que conlleva un mayor riesgo de fracturas. Existen dos formas de osteoporosis Osteoporosis Osteoporosis refers to a decrease in bone mass and density leading to an increased number of fractures. There are 2 forms of osteoporosis: primary, which is commonly postmenopausal or senile; and secondary, which is a manifestation of immobilization, underlying medical disorders, or long-term use of certain medications. Osteoporosis: la primaria, que suele ser posmenopáusica o senil, y la secundaria, que es una manifestación de la inmovilización, los LOS Neisseria trastornos médicos subyacentes o el uso prolongado de ciertos medicamentos. La osteoporosis Osteoporosis Osteoporosis refers to a decrease in bone mass and density leading to an increased number of fractures. There are 2 forms of osteoporosis: primary, which is commonly postmenopausal or senile; and secondary, which is a manifestation of immobilization, underlying medical disorders, or long-term use of certain medications. Osteoporosis suele presentarse clínicamente como fracturas frecuentes y pérdida de los LOS Neisseria espacios intervertebrales. El diagnóstico se establece midiendo la densidad mineral ósea. El tratamiento incluye modificaciones en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum el estilo de vida, el mantenimiento de niveles adecuados de calcio y vitamina D y la utilización de bifosfonatos.
Last updated: Dec 15, 2025
La osteoporosis Osteoporosis Osteoporosis refers to a decrease in bone mass and density leading to an increased number of fractures. There are 2 forms of osteoporosis: primary, which is commonly postmenopausal or senile; and secondary, which is a manifestation of immobilization, underlying medical disorders, or long-term use of certain medications. Osteoporosis es un trastorno óseo metabólico que se caracteriza por una disminución de la masa ósea y una mayor fragilidad de los LOS Neisseria huesos.
Osteoporosis Osteoporosis Osteoporosis refers to a decrease in bone mass and density leading to an increased number of fractures. There are 2 forms of osteoporosis: primary, which is commonly postmenopausal or senile; and secondary, which is a manifestation of immobilization, underlying medical disorders, or long-term use of certain medications. Osteoporosis primaria:
Osteoporosis Osteoporosis Osteoporosis refers to a decrease in bone mass and density leading to an increased number of fractures. There are 2 forms of osteoporosis: primary, which is commonly postmenopausal or senile; and secondary, which is a manifestation of immobilization, underlying medical disorders, or long-term use of certain medications. Osteoporosis secundaria:
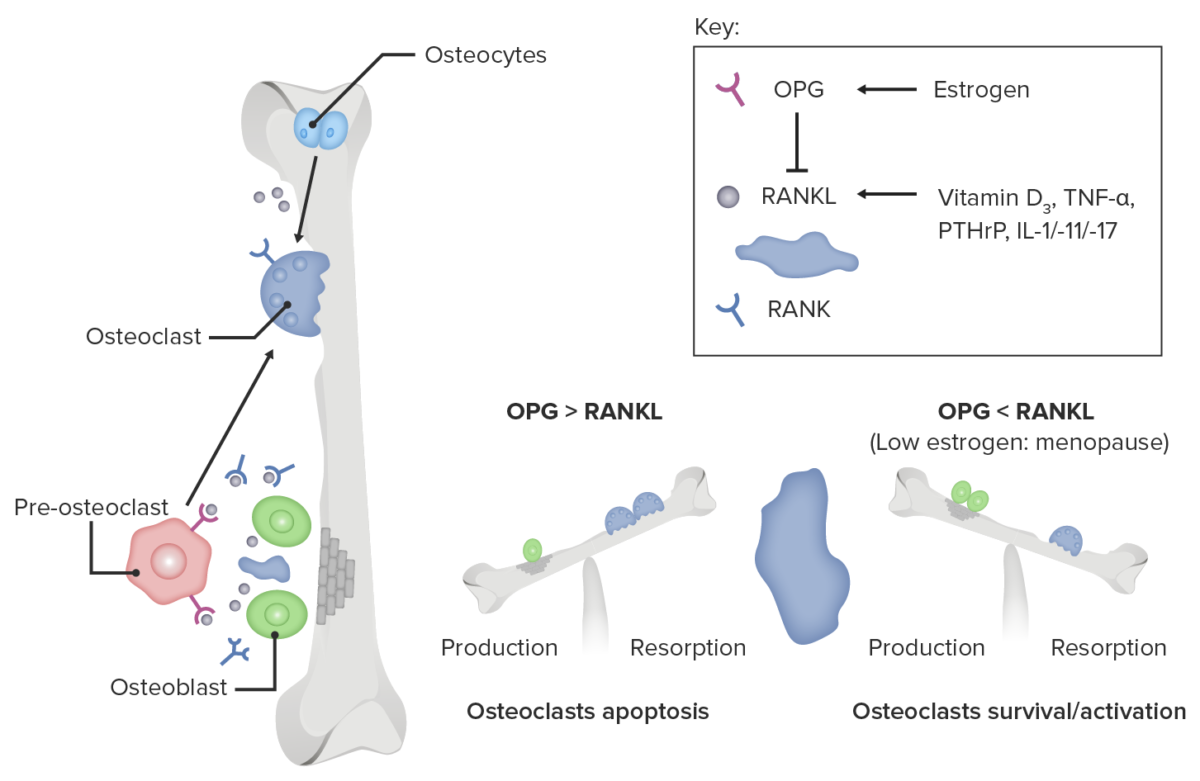
Papel de la deficiencia de estrógenos en la activación de los osteoclastos
Imagen por Lecturio.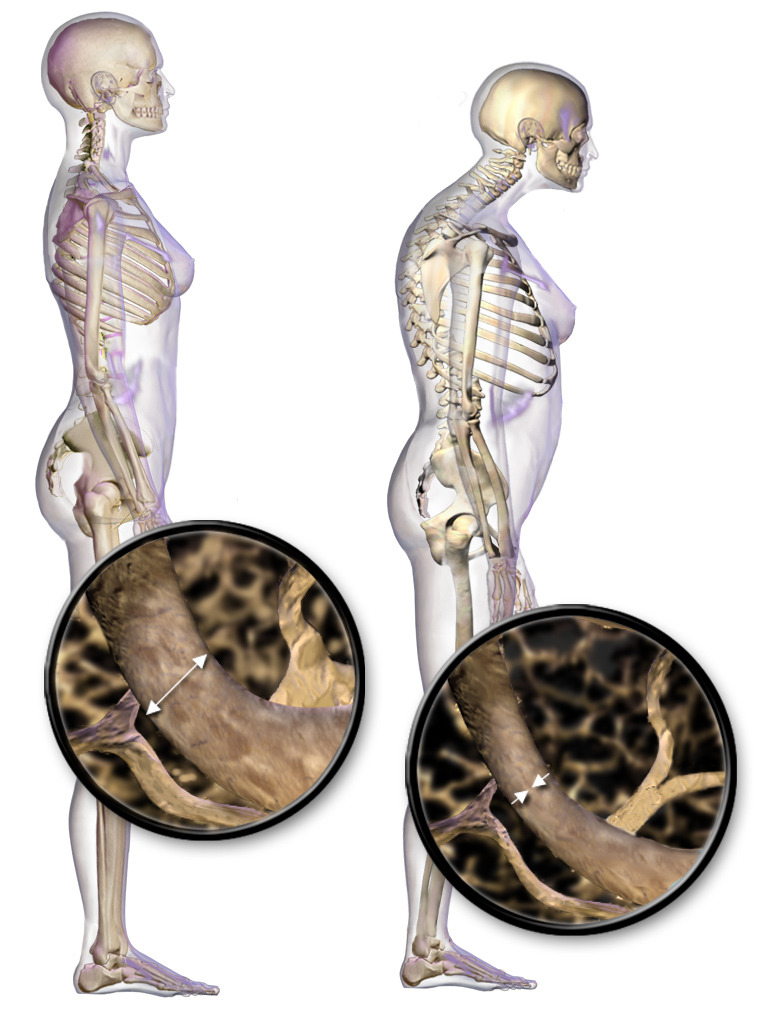
Cambios posturales y pérdida ósea del cuerpo vertebral en la osteoporosis
Imagen: “Illustration depicting normal standing posture and osteoporosis” por BruceBlaus. Licencia: CC BY 3.0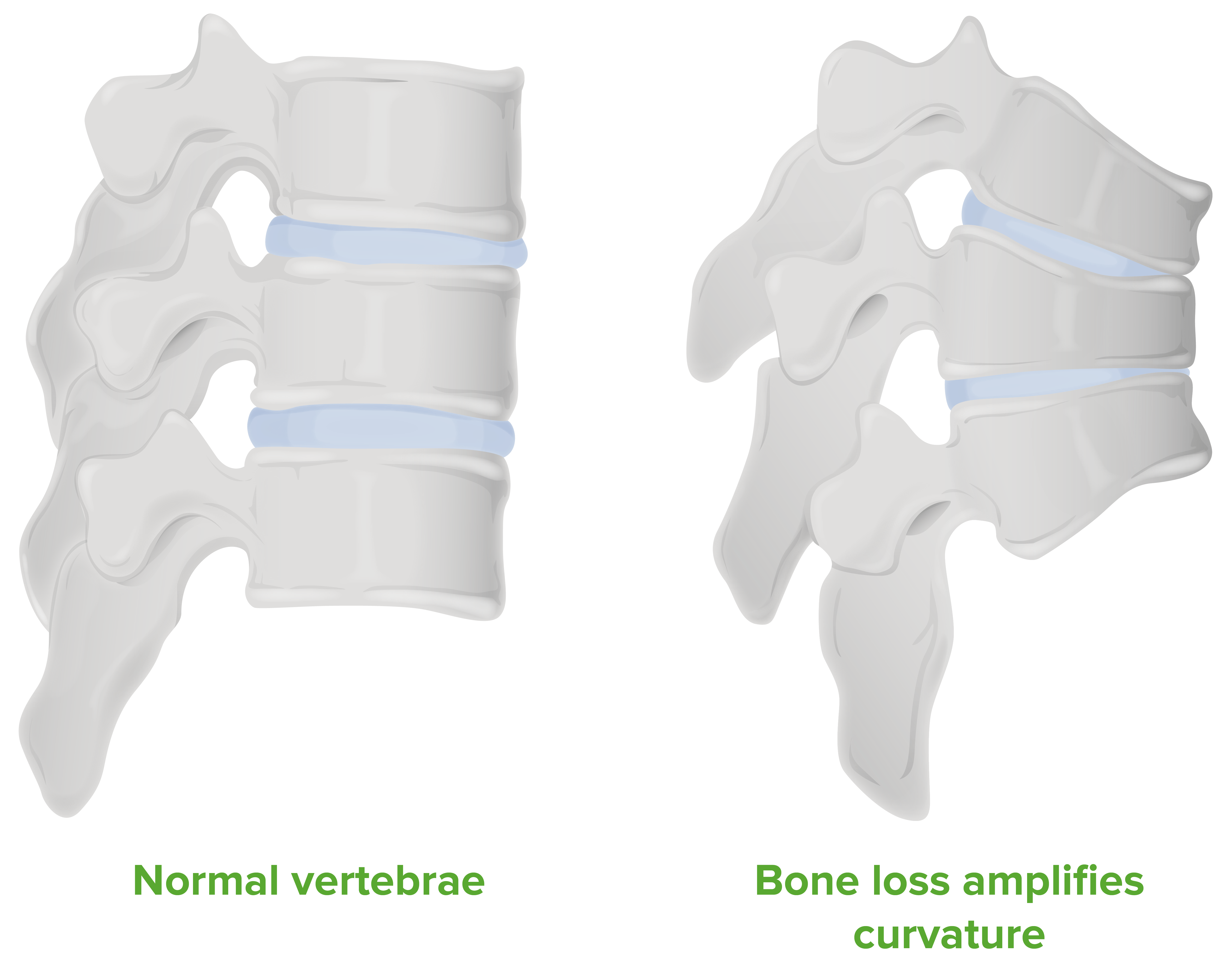
Diagrama de los cambios patológicos observados en una columna vertebral con osteoporosis:
Obsérvese que la pérdida gradual de densidad ósea hace que las vértebras se colapsen y den lugar a una cifosis.
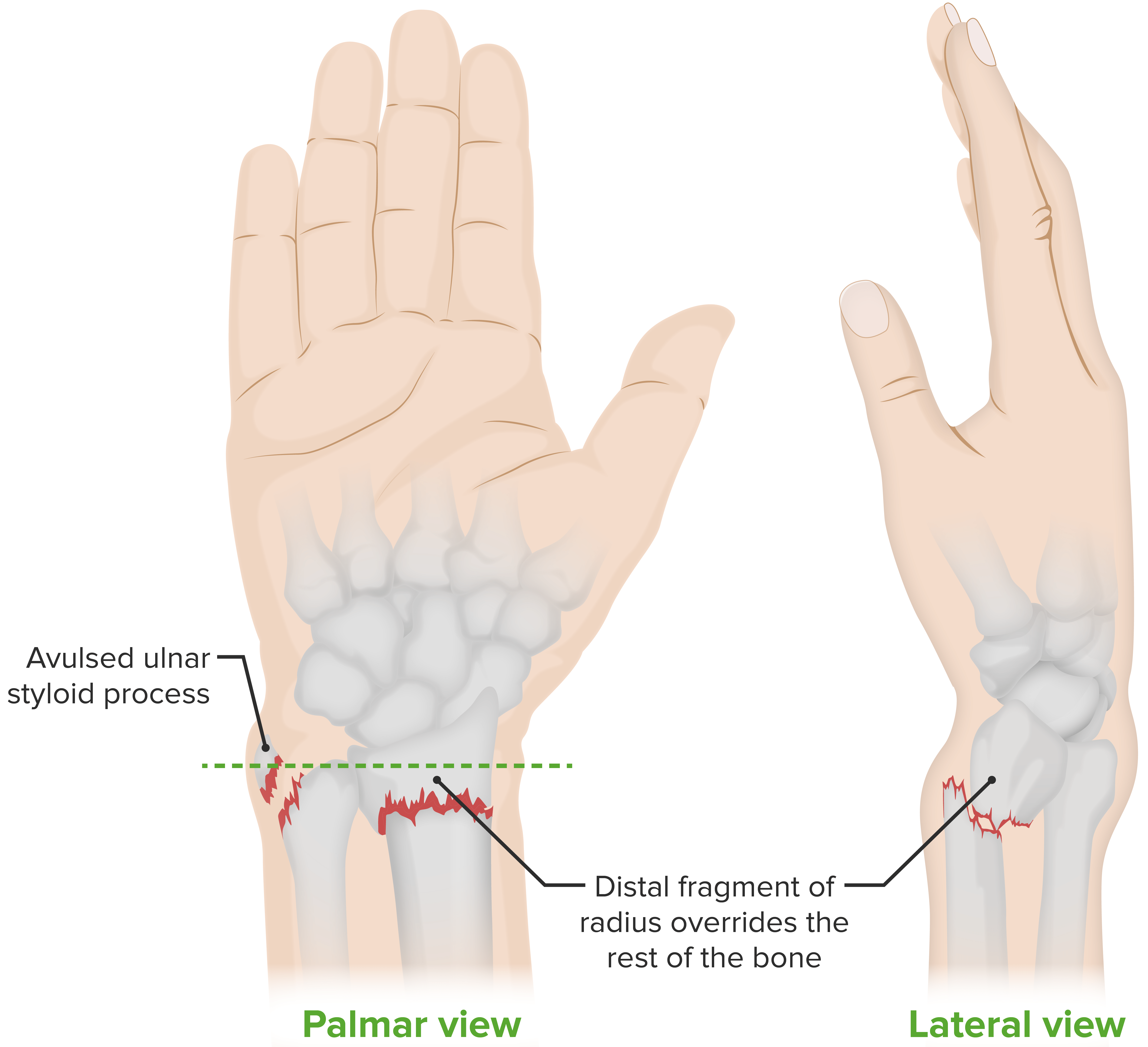
Fractura de Colles, fractura extraarticular (i.e., la rotura está por encima de la articulación de la muñeca) del radio distal, con desplazamiento distal:
Este tipo de fractura se produce con mayor frecuencia cuando las personas caen sobre una superficie dura y frenan su caída con la mano extendida (“FOOSH”). La deformidad se conoce comúnmente como “deformidad en tenedor”. Una caída con las muñecas flexionadas daría lugar a una fractura de Smith, con desplazamiento volar. Las fracturas de estiloides cubital se producen en asociación con ~ 60% de las fracturas de radio distal.