Las funciones principales del tracto gastrointestinal son la digestión y la absorción, que requieren contracciones coordinadas de los LOS Neisseria músculos lisos presentes en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum el tracto gastrointestinal. Las ondas peristálticas, las contracciones de segmentación y el complejo motor Motor Neurons which send impulses peripherally to activate muscles or secretory cells. Nervous System: Histology migratorio son patrones de contracción importantes que ayudan a mezclar los LOS Neisseria contenidos, ponerlos en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum contacto con las paredes intestinales (donde son digeridos por las enzimas del borde en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum cepillo y absorbidos por los LOS Neisseria enterocitos) e impulsar material por el tracto en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum un tiempo y cantidades apropiados.
Last updated: Dec 15, 2025
La motilidad gastrointestinal se refiere a la contracción del músculo liso dentro de las paredes del tracto gastrointestinal, que:
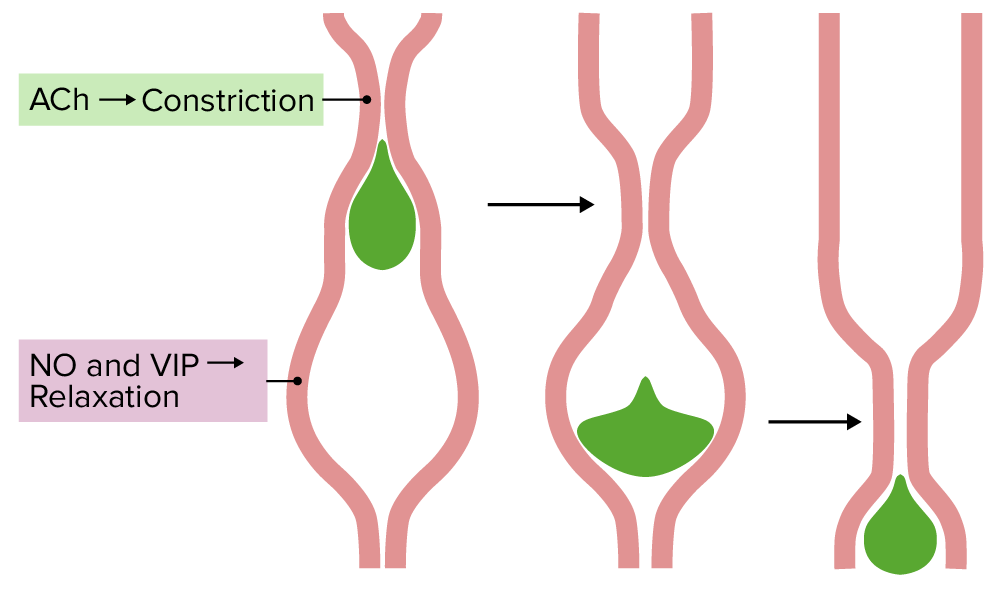
Coordinación del músculo liso en el peristaltismo:
La acetilcolina (ACh) provoca la constricción del músculo justo detrás del alimento, mientras que el óxido nítrico (NO) y el péptido intestinal vasoactivo (VIP) provocan la relajación delante de él. Esto crea un gradiente de presión, forzando la comida hacia abajo. Los nervios del sistema nervioso entérico (con información del sistema nervioso autónomo) coordinan la onda de constricción y relajación.
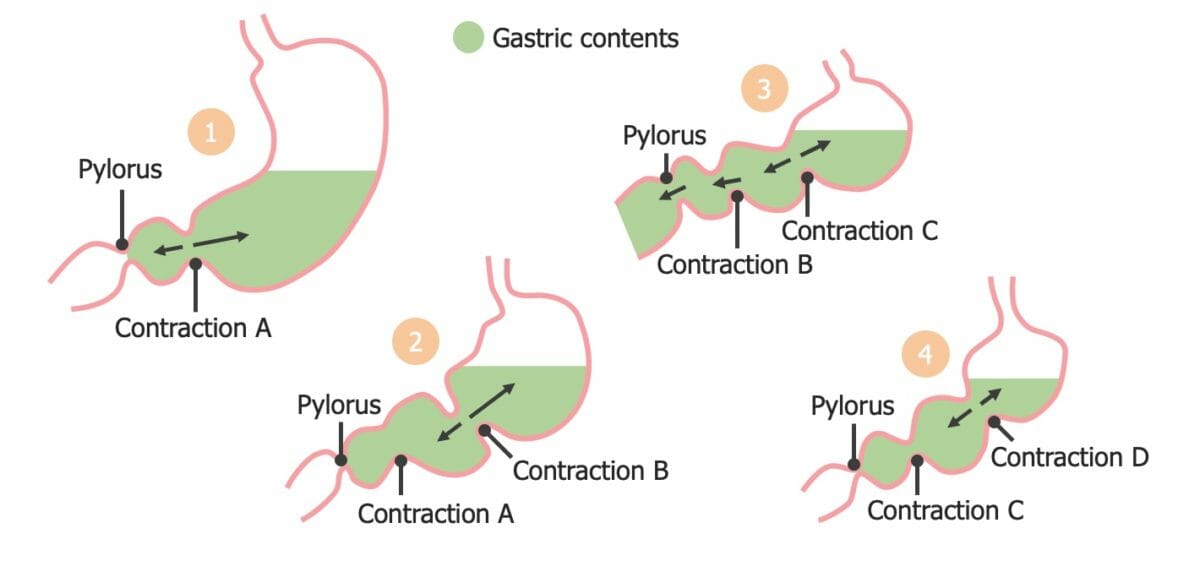
Contracciones de segmentación en el estómago:
Obsérvese cómo la contracción subsiguiente logra la mezcla del contenido y un aumento suficiente de la presión para superar el esfínter pilórico relajado.
La motilidad gastrointestinal se controla principalmente a través del sistema nervioso parasimpático y el sistema nervioso entérico.
Una porción especializada del sistema nervioso autónomo localizada dentro de las paredes del tracto gastrointestinal.
Consiste en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum:
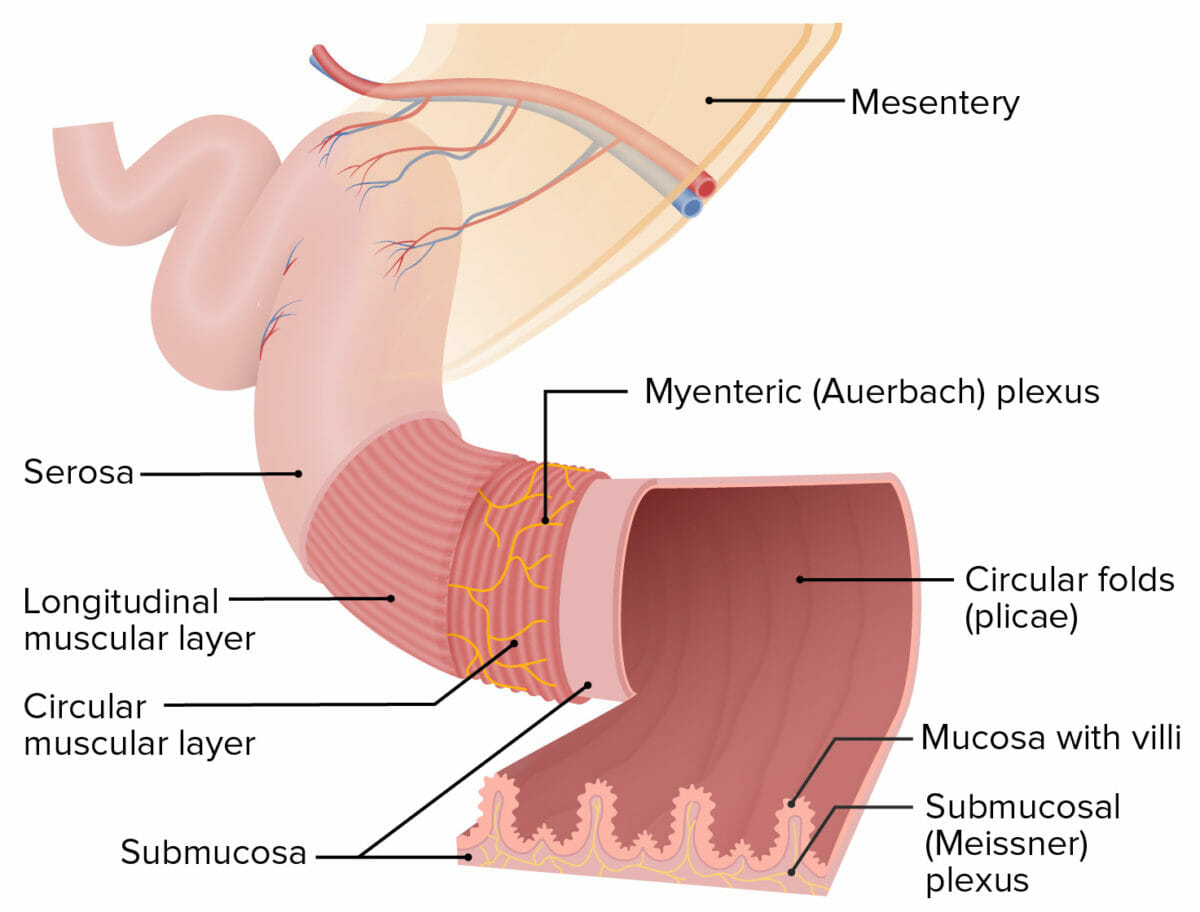
Estructura de las paredes intestinales:
El plexo de Meissner se encuentra dentro de la submucosa, y el plexo de Auerbach (también conocido como plexo mientérico) se encuentra entre las capas musculares circular y longitudinal.
Función: control local de la función gastrointestinal
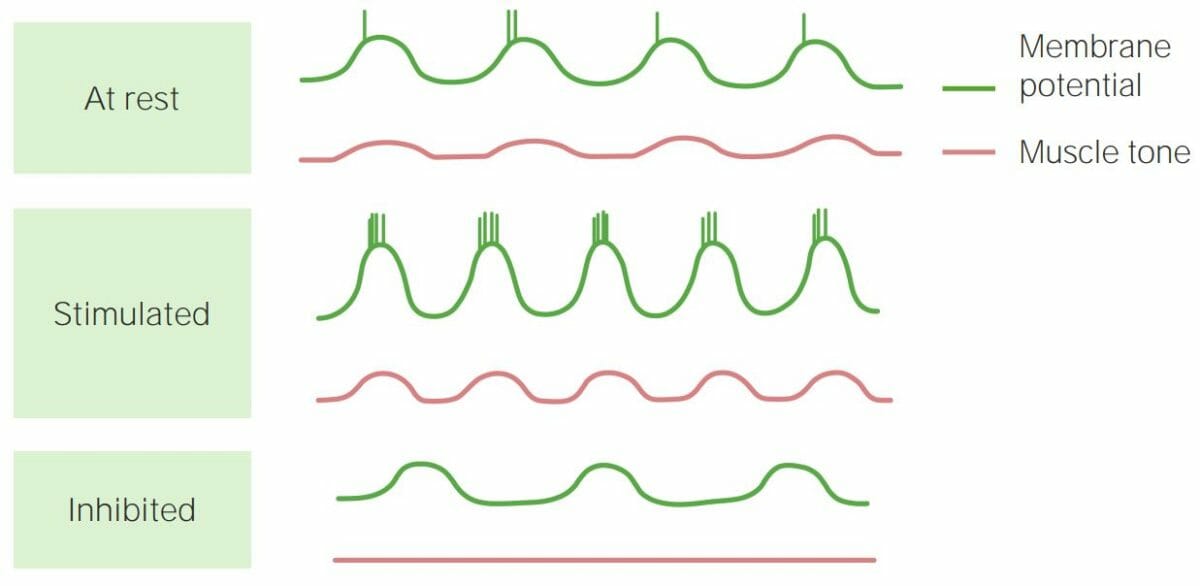
Representación esquemática de ondas eléctricas lentas y cómo afectan el tono del músculo liso:
Si el pico de la onda alcanza el umbral requerido para un potencial de acción (visto como un pico vertical en el potencial de membrana), se produce la contracción muscular. Cuando los potenciales de acción son sucesivos en el músculo liso (panel Estimulado), las contracciones son más fuertes. Si no se alcanza el umbral (panel Inhibido), no se producen contracciones.
La deglución es un proceso complejo que involucra > de 22 músculos de la boca, faringe y esófago, que mueve los LOS Neisseria alimentos en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum la boca a través del esfínter esofágico superior y hacia el esófago.
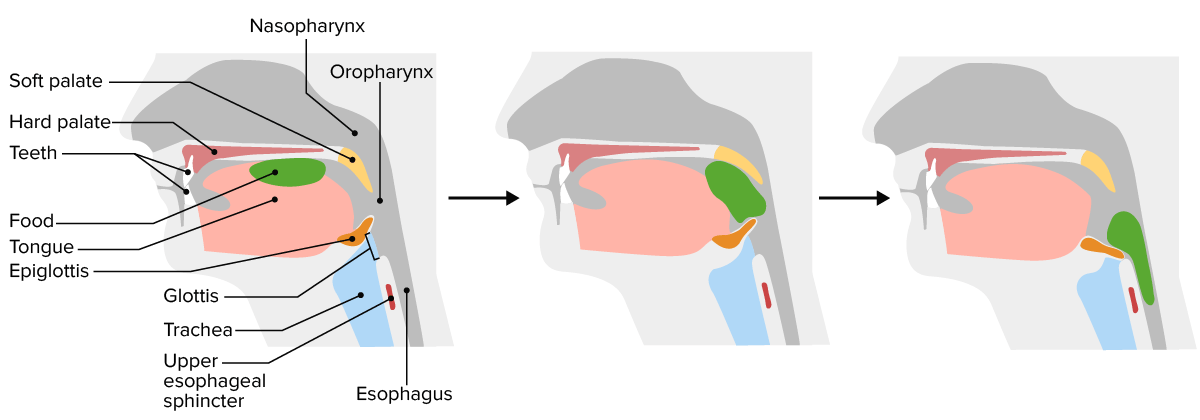
Deglución:
Primero, la lengua comprime la comida contra el paladar duro (nótese que la glotis está abierta). Luego, la lengua fuerza el bolo hacia la parte posterior de la boca; el paladar blando cierra la nasofaringe. Finalmente, a medida que el alimento es empujado hacia abajo, la epiglotis es empujada hacia adelante, cerrando la glotis (vía aérea), y el esfínter esofágico superior se relaja, permitiendo que el alimento ingrese al esófago. Las ondas peristálticas mueven la comida hacia el estómago.
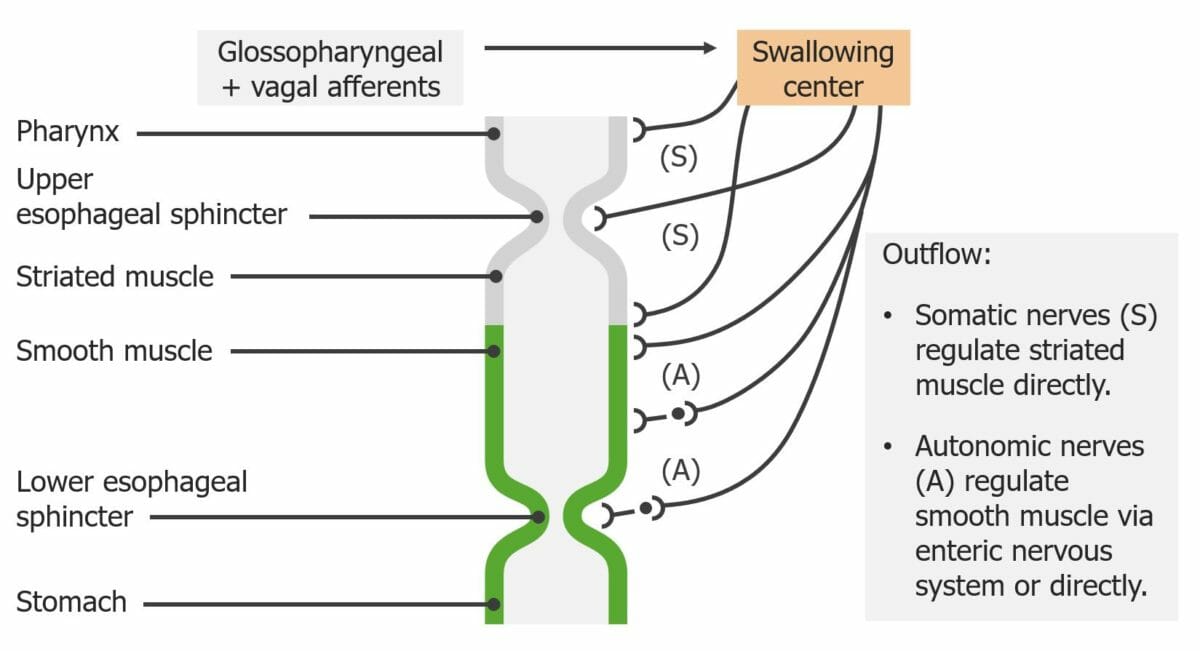
Inervación del esófago:
Observe cómo el centro de la deglución integra la actividad de los músculos estriados y lisos.
Mezcla el quimo:
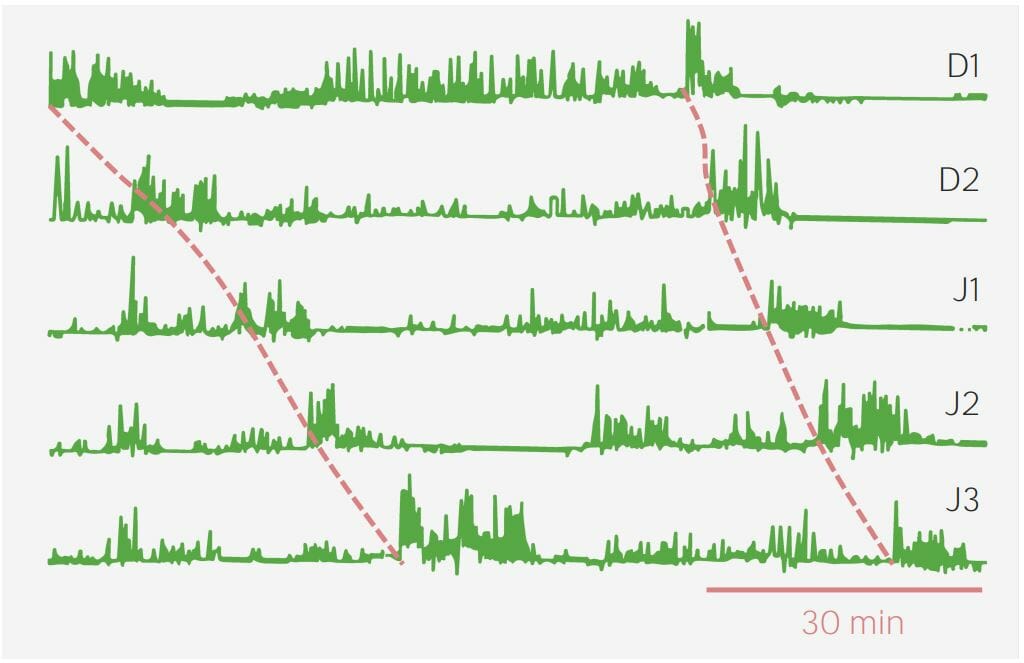
Un gráfico que muestra las ondas del complejo motor migratorio durante el ayuno:
La línea punteada roja muestra las ondas de fase 3.
El recto contiene receptores de estiramiento que estimulan el reflejo defecatorio cuando el recto comienza a llenarse de heces.
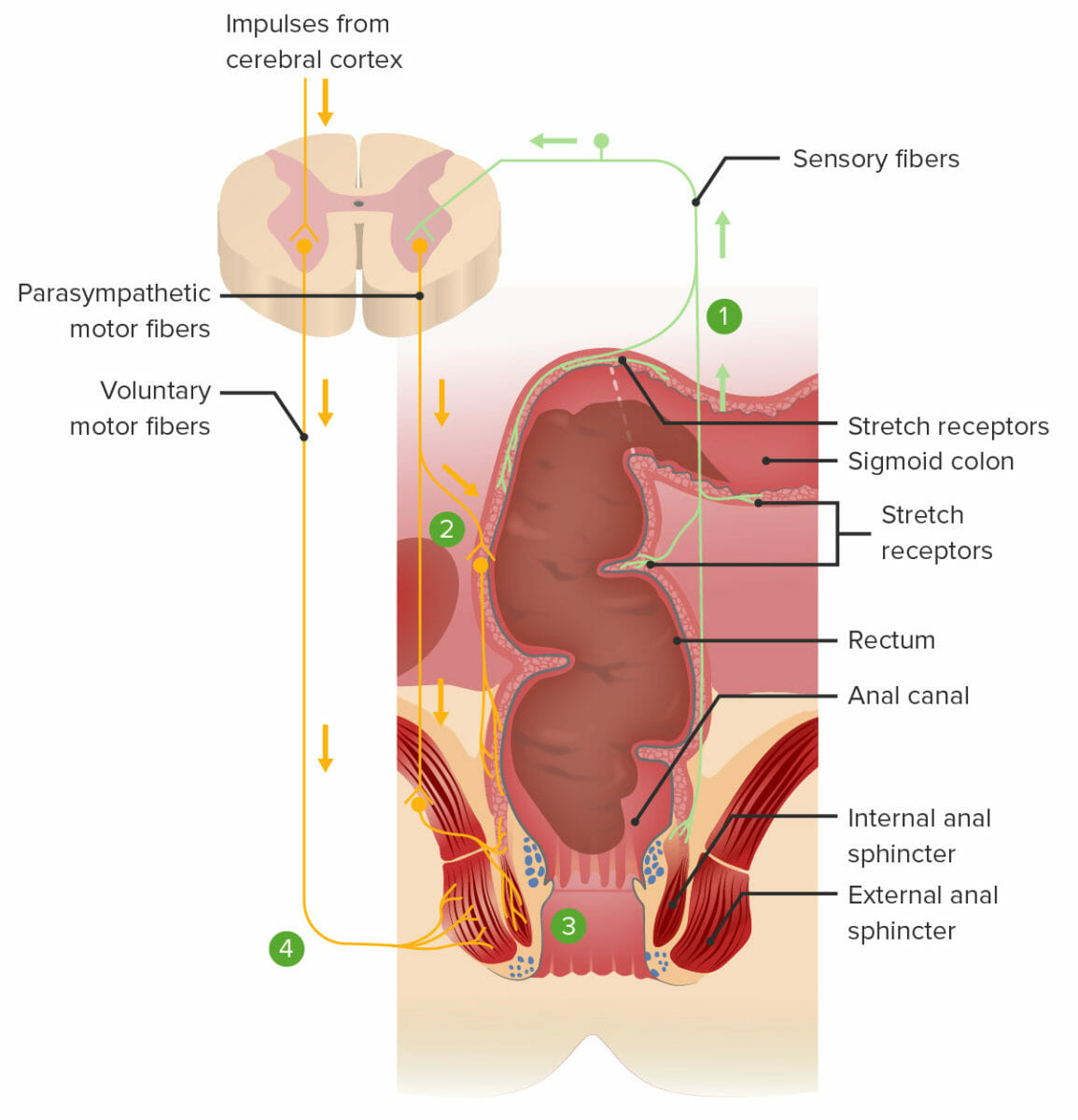
El reflejo de la defecación:
1. Las heces estiran el recto y estimulan los receptores de estiramiento, transmitiendo la señal a la médula espinal.
2. Un reflejo espinal envía señales motoras parasimpáticas al plexo nervioso mientérico, lo que provoca la contracción de los músculos lisos dentro del recto y empuja las heces hacia abajo.
3. El mismo reflejo espinal también envía señales motoras parasimpáticas para relajar el esfínter anal interno.
4. Los impulsos voluntarios del cerebro evitan la defecación al mantener contraído el esfínter anal externo. La defecación ocurrirá si las señales voluntarias permiten que el esfínter anal externo se relaje.