Los trastornos barométricos son un espectro de síntomas causados por cambios fisiológicos en el cuerpo humano a altitudes superiores a los 2 500 m. Los trastornos barométricos incluyen el mal agudo de montaña, el edema cerebral de altura y el edema pulmonar de altura. La hipoxia hipobárica es un desencadenante fisiopatológico común. El mal agudo de montaña y el edema cerebral de altura representan 2 extremos de un trastorno neurológico, desde el benigno hasta el que pone en peligro la vida. El edema pulmonar de altura es principalmente un problema pulmonar, no necesariamente precedido del mal agudo de montaña o de edema cerebral de altura El riesgo de trastornos barométricos puede reducirse mediante el ascenso gradual y otras medidas de precaución, incluyendo el uso de medicamentos. Los síntomas del trastorno barométrico pueden reducirse con la oxigenoterapia hiperbárica.
Última actualización: Mar 11, 2025
Toda la sintomatología del mal agudo de montaña y el edema cerebral de altura está relacionada con la hipoxia. El sistema nervioso central (SNC) es el órgano más sensible a la hipoxia.
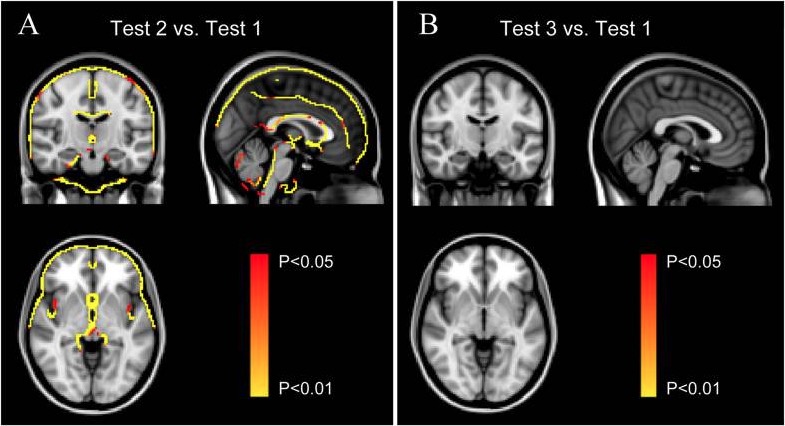
Flujo morfométrico significativo que indica un aumento del volumen cerebral durante la exposición a grandes alturas (prueba 2A) y 2 meses después de volver al nivel del mar (prueba 3B) en comparación con la línea basal antes del ascenso a grandes alturas (prueba 1)
Imagen: “Reversible Brain Abnormalities in People Without Signs of Mountain Sickness During High-Altitude Exposure” por Cunxiu Fan et al. Licencia: CC BY 4.0Tanto el mal agudo de montaña como el edema cerebral de altura se diagnostican clínicamente observando los síntomas característicos en un paciente que asciende a gran altura.
| Cefalea |
|
|---|---|
| Síntomas gastrointestinales |
|
| Fatiga/debilidad |
|
| Mareo/aturdimiento |
|
| Puntuación funcional clínica del mal agudo de montaña: en general, si tuvo síntomas de mal agudo de montaña, ¿cómo afectaron a sus actividades? |
|
El edema pulmonar de altura es un edema pulmonar no cardiogénico (presión de enclavamiento capilar normal) que se produce entre 2–4 días después de la llegada a grandes alturas.
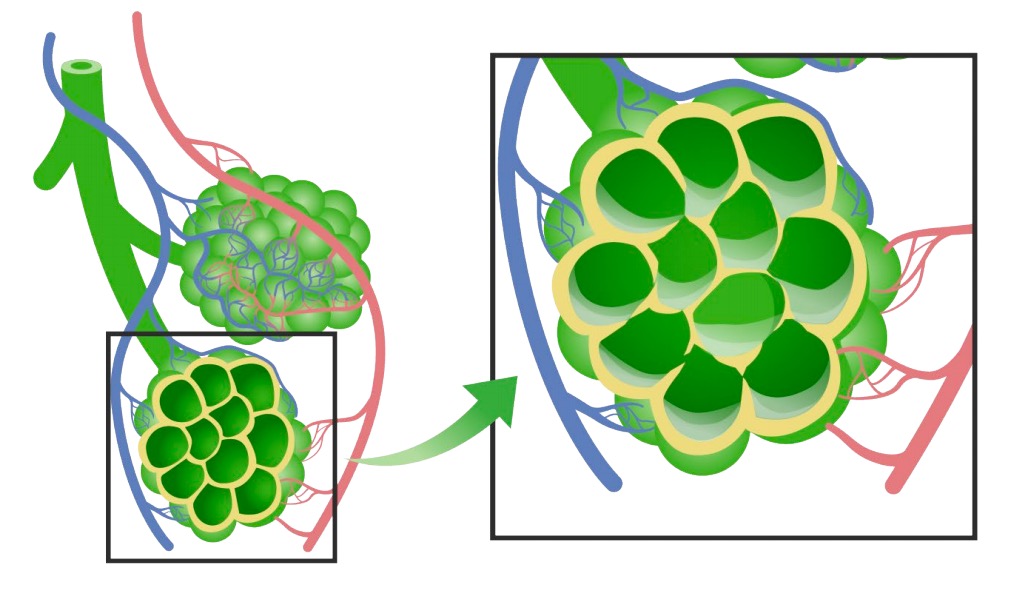
Diagrama del edema pulmonar: en el edema pulmonar de altura, los alvéolos se llenan de líquido, interrumpiendo el intercambio gaseoso adecuado.
Imagen por Lecturio.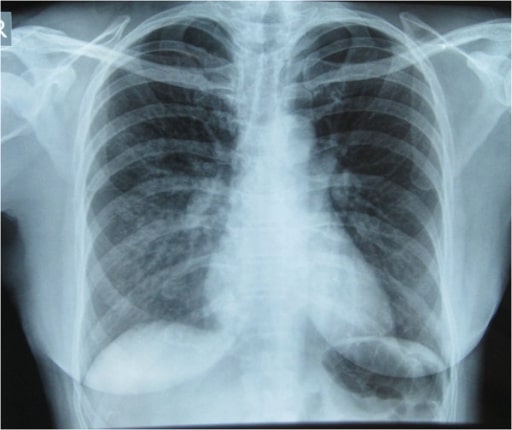
Edema pulmonar de altura en un excursionista del Himalaya: radiografía de tórax inicial que muestra infiltrados pulmonares en el pulmón derecho, especialmente en las zonas pulmonares derecha media e inferior, indicativos de edema pulmonar
Imagen: “Initial Chest x-ray” por Nepal International Clinic, Travel and Mountain Medicine, Kathmandu, Nepal. Licencia: CC BY 2.0