La leucemia mieloide aguda es una neoplasia maligna hematológica caracterizada por la proliferación descontrolada de células precursoras mieloides. Se observa predominantemente en adultos mayores, la leucemia mieloide aguda incluye una acumulación de mieloblastos y un reemplazo de la médula ósea normal por células malignas, lo que conduce a una alteración en la hematopoyesis. La presentación clínica que consiste en fatiga, hemorragia, fiebre e infección que están relacionados con anemia, trombocitopenia y falta de leucocitos funcionales. La aparición de los síntomas tarda días o semanas. Hallazgos adicionales en la leucemia mieloide aguda pueden incluir hipertrofia gingival e infiltración de la piel (leucemia cutis). El diagnóstico se realiza a través de un frotis de sangre periférica y un examen de biopsia de médula ósea (muestra los mieloblastos). Las células precursoras contienen bastones de Auer. La inmunofenotipificación, la histoquímica y el análisis genético ayudan a identificar y guiar el tratamiento de la leucemia mieloide aguda. El tratamiento es quimioterapia administrada en fases (inducción, consolidación y mantenimiento) según los subtipos. El pronóstico varía según la edad de aparición y el tipo de leucemia.
Última actualización: Sep 16, 2022
La leucemia mieloide aguda es una neoplasia maligna hematológica caracterizada por la proliferación patológica de células precursoras mieloides en la médula ósea y el posterior desplazamiento de otros precursores de células sanguíneas.
El sistema de clasificación de la Organización Mundial de la Salud (OMS) se basa en múltiples factores, que incluyen la morfología, la genética y las características clínicas:
La hematopoyesis comienza con una célula madre hematopoyética, que se incita a dividirse y diferenciarse con estímulos químicos apropiados (factores de crecimiento hematopoyéticos).
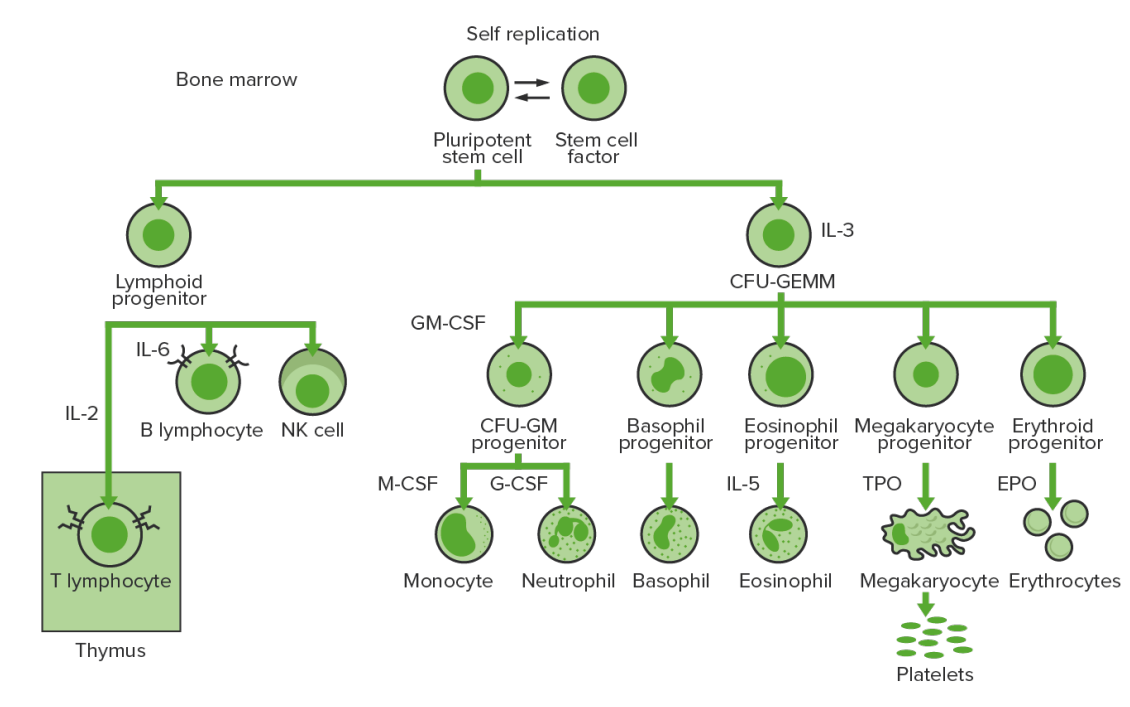
Hematopoyesis de la médula ósea: proliferación y diferenciación de los elementos formes de la sangre.
CFU-GEMM: unidad formadora de colonias: granulocitos, eritrocitos, monocitos, megacariocitos
CFU-GM: unidad formadora de colonias de granulocitos y macrófagos
GM-CSF: factor estimulante de colonias de granulocitos y macrófagos
M-CSF: factor estimulante de colonias de macrófagos
G-CSF: factor estimulante de colonias de granulocitos
NK: células asesinas naturales
TPO: trombopoyetina
| Características | LLA | LMA |
|---|---|---|
| Población | Más común en niños | Más común en adultos |
| Características comunes |
|
|
| Hallazgos clínicos |
|
|
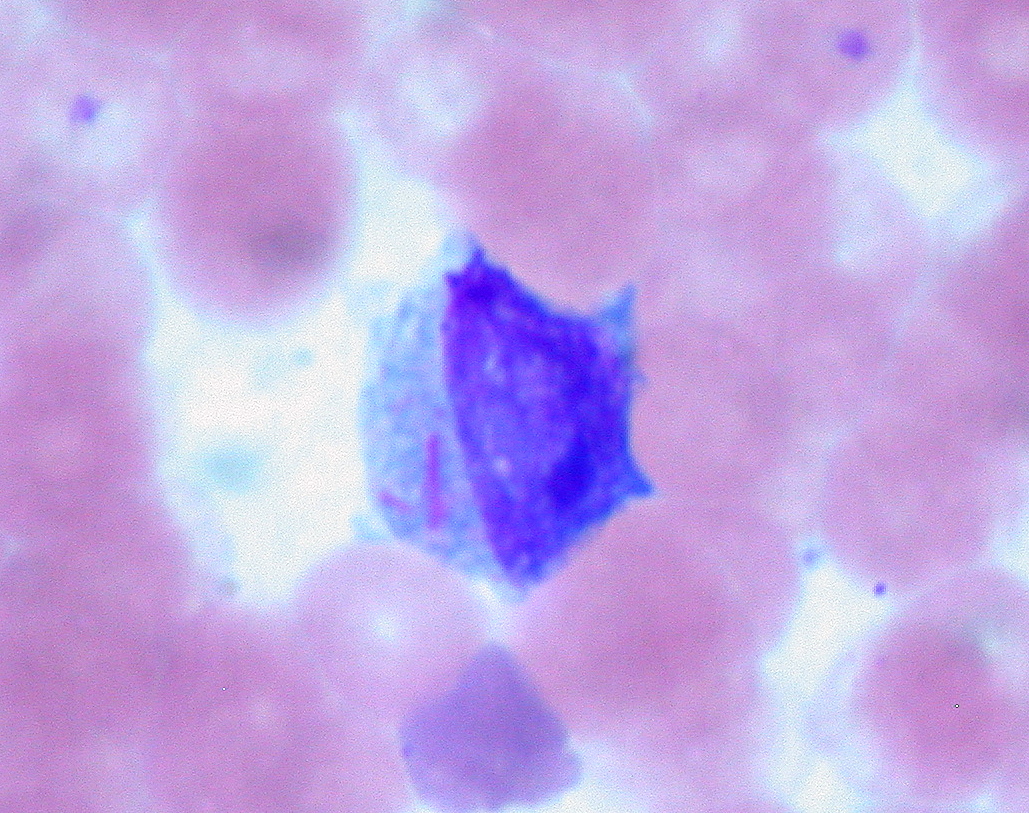
Leucemia mieloide aguda: hallazgos en la médula ósea de bastones de Auer (estructuras rosadas en forma de aguja en el citoplasma) en un mieloblasto
Imagen: “Auer Rods in Leukemic Blast” por Ed Uthman. Licencia: CC BY 2.0| Características | LLA | LMA |
|---|---|---|
| Hallazgos de laboratorio | Anemia, trombocitopenia, variación en los leucocitos | |
| Frotis periférico o examen de médula ósea (morfología) | Linfoblastos:
|
Mieloblastos:
|
| Citoquímica |
|
|
| Inmunofenotipificación |
|
CD13, CD33, CD117, HLA-DR |
La quimioterapia requiere una evaluación previa al tratamiento, incluidos los objetivos y preferencias del paciente, las comorbilidades, el funcionamiento físico y los factores pronósticos relacionados con el tipo de leucemia mieloide aguda.
| Tratamiento | LLA | LMA |
|---|---|---|
| Inducción |
|
|
| Consolidation | Opciones:
|
Quimioterapia adicional (citarabina) |
| Mantenimiento |
|
Quimioterapia no mielosupresora y/o un agente dirigido |
| Tratamiento adicional |
|
Leucemia promielocítica aguda:
|
| Trasplante de células hematopoyéticas | Para aquellos con mal pronóstico | |
| Pronóstico |
|
|