El plexo braquial es una red de nervios que se originan en las raíces nerviosas cervicales inferiores y torácicas superiores. Las causas de las plexopatías braquiales incluyen lesiones traumáticas, lesiones relacionadas con el parto, procedimientos iatrogénicos, procesos neoplásicos y tratamientos previos con radiación. Los pacientes presentan déficits sensitivos y motores relacionados con el sitio de la lesión y los nervios involucrados. El diagnóstico se realiza en base a los hallazgos clínicos, estudios de imagenología y electrodiagnóstico. El tratamiento está relacionado con la etiología subyacente y puede ser médico o quirúrgico.
Última actualización: Ene 15, 2024
El plexo braquial es una red de nervios de la que surgen todos los nervios motores y sensitivos de la extremidad superior. Está formado por las raíces nerviosas de C5 a T1 y se divide en:
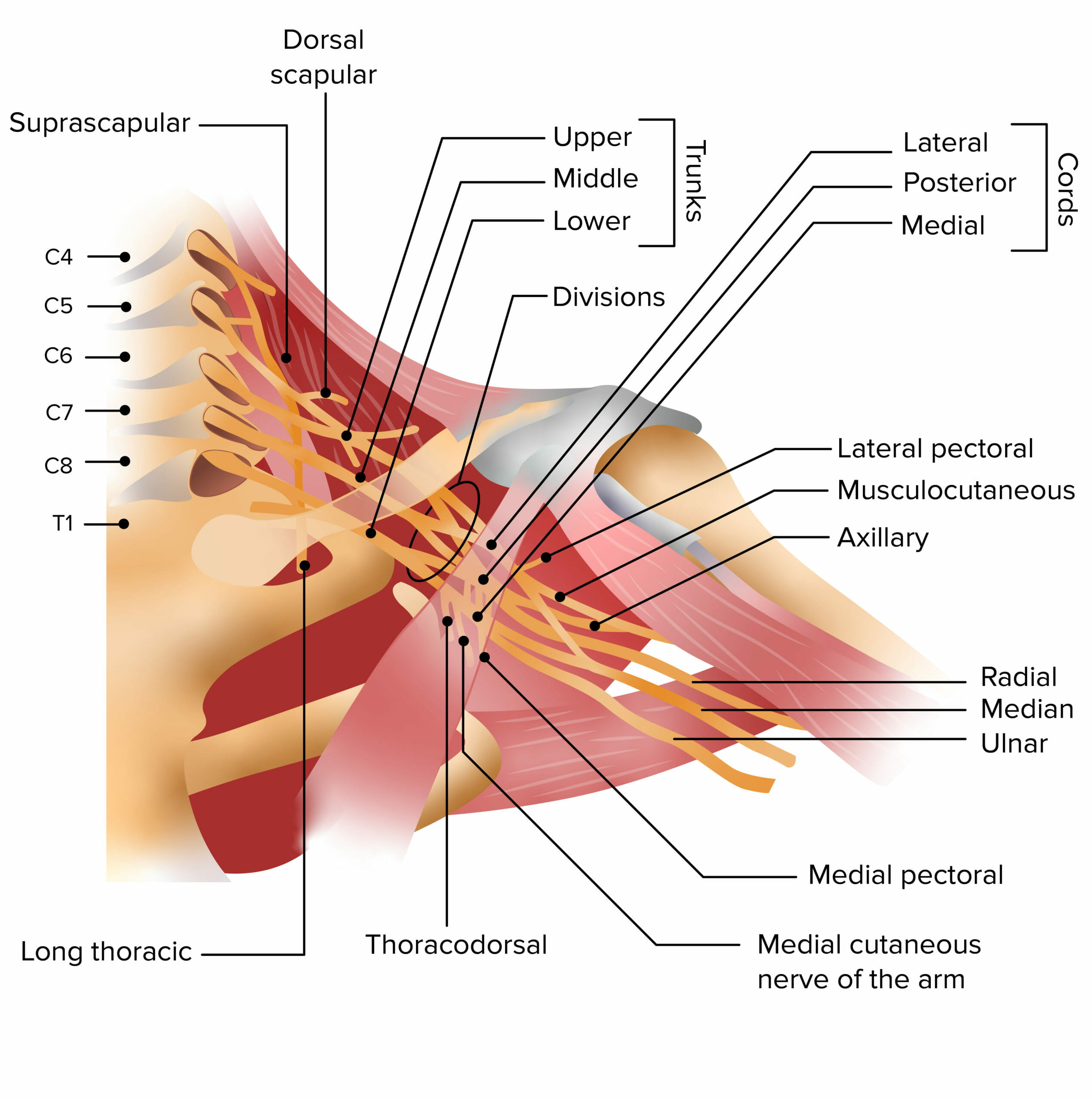
Anatomía del plexo braquial
Imagen por Lecturio.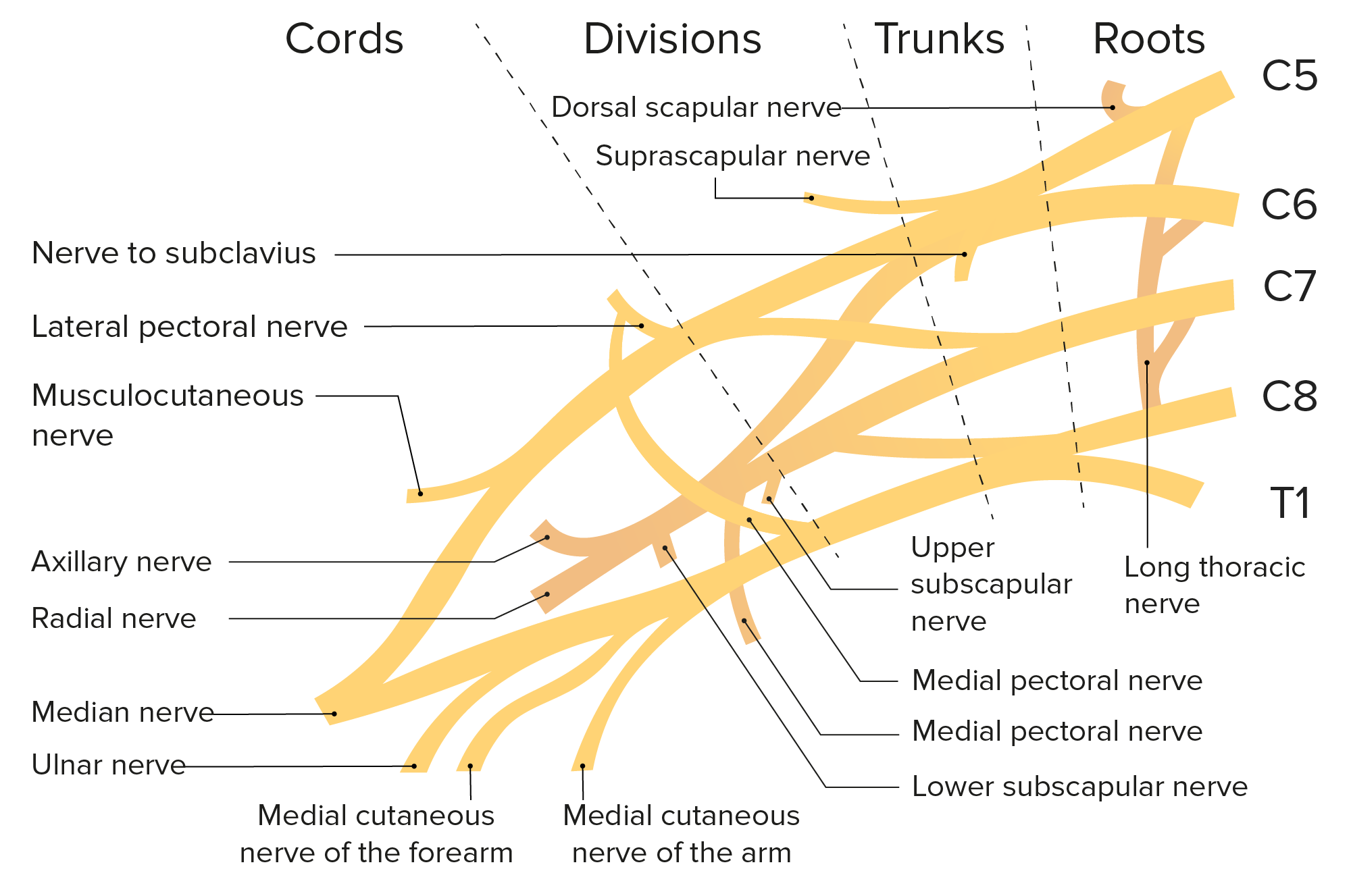
Esquema del plexo braquial y sus ramas.
Imagen por LecturioEl plexo braquial puede lesionarse por varios mecanismos:
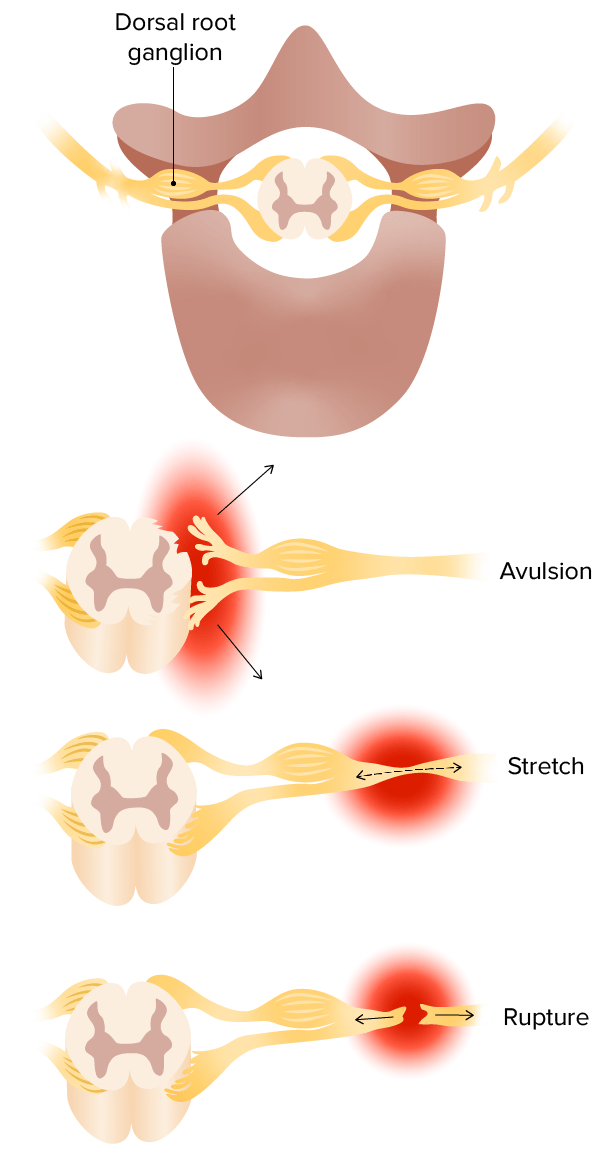
Mecanismos de las lesiones del plexo braquial:
Arriba: Las lesiones por avulsión sacan las raíces de la médula espinal.
En el medio: Las lesiones por estiramiento atenúan el nervio.
Abajo: Las roturas provocan la discontinuidad completa del nervio.
El inicio de los síntomas clínicos puede variar de agudo a insidioso, con dolor en el hombro o en la parte superior del brazo descrito como “similar a una descarga eléctrica” o una sensación de ardor.
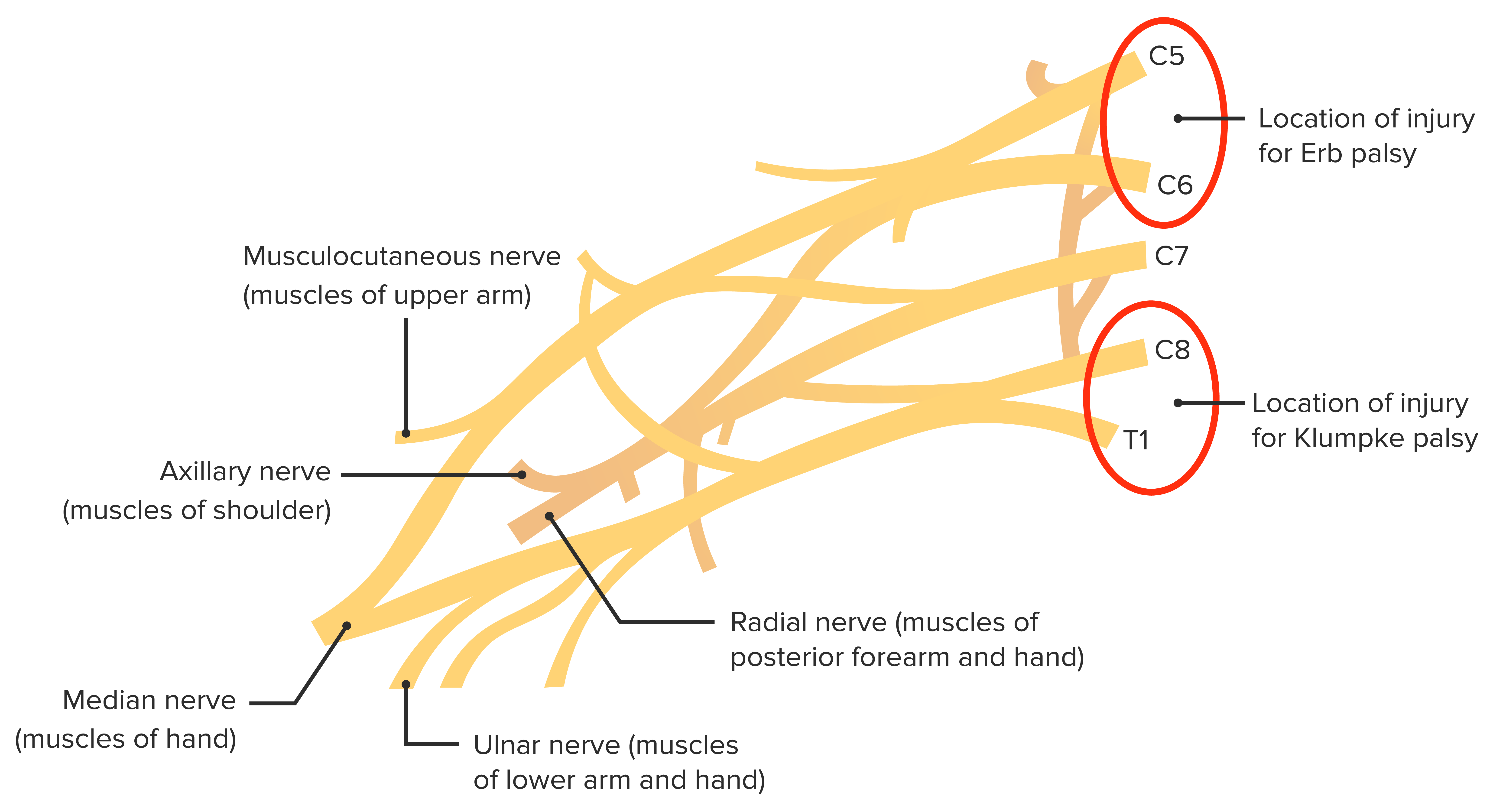
Localización de las posibles lesiones causantes de la parálisis de Erb versus la parálisis de Klumpke
Image by Lecturio.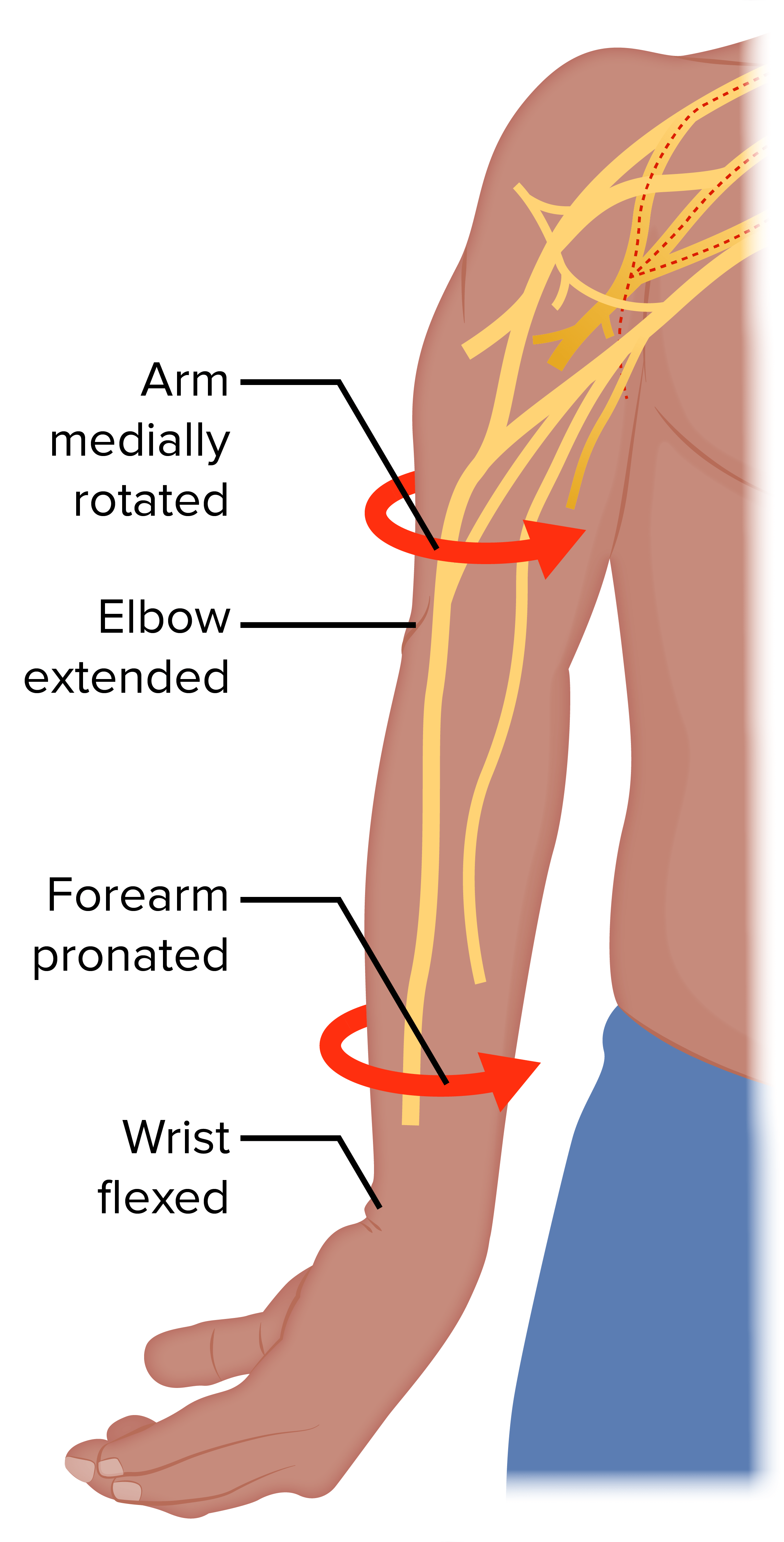
Hallazgos del examen físico en la parálisis de Erb
Imagen por Lecturio.
Deformación de la «mano en garra» observada en la parálisis de Klumpke, causada por la hiperextensión en las articulaciones metacarpofalángicas y la flexión en las articulaciones interfalángicas.
Imagen por Lecturio.Amiotrofia neurálgica (atrofia progresiva de los tejidos musculares):
Plexopatía braquial hereditaria:
Plexopatía braquial neoplásica:
Plexopatía braquial inducida por radiación:
Síndrome de la salida torácica:
Plexopatía braquial relacionada con la diabetes:
Plexopatías iatrogénicas:
La lesión patológica primaria en la mayoría de las plexopatías es la pérdida axonal, ya sea por traumatismo, desmielinización o compresión. El diagnóstico se basa en la presentación clínica y en las pruebas realizadas.
Las lesiones traumáticas agudas pueden conducir a plexopatías que se autolimitan en unos pocos meses. Los tratamientos específicos para las plexopatías no traumáticas incluyen fisioterapia y medicamentos.
Amiotrofia neurálgica:
Plexopatía braquial hereditaria:
Plexopatía neoplásica:
Plexopatía inducida por radiación:
Síndrome de la salida torácica:
Plexopatías iatrogénicas:
Parálisis del plexo braquial neonatal: