Las infecciones por herpes genital son infecciones de transmisión sexual (ITS) comunes causadas por el virus Virus Viruses are infectious, obligate intracellular parasites composed of a nucleic acid core surrounded by a protein capsid. Viruses can be either naked (non-enveloped) or enveloped. The classification of viruses is complex and based on many factors, including type and structure of the nucleoid and capsid, the presence of an envelope, the replication cycle, and the host range. Virology del herpes simple (VHS) tipos 1 o 2. El virus Virus Viruses are infectious, obligate intracellular parasites composed of a nucleic acid core surrounded by a protein capsid. Viruses can be either naked (non-enveloped) or enveloped. The classification of viruses is complex and based on many factors, including type and structure of the nucleoid and capsid, the presence of an envelope, the replication cycle, and the host range. Virology del herpes simple tipo 1 se asocia más comúnmente con el herpes no genital, mientras que el VHS-2 se asocia más comúnmente con el herpes genital. La infección primaria suele presentarse con síntomas prodrómicos sistémicos, seguidos de grupos de vesículas dolorosas llenas de líquido sobre una base eritematosa, disuria y linfadenopatía dolorosa. La infección primaria también puede ser asintomática. Las infecciones por herpes tienen la particularidad de que el virus Virus Viruses are infectious, obligate intracellular parasites composed of a nucleic acid core surrounded by a protein capsid. Viruses can be either naked (non-enveloped) or enveloped. The classification of viruses is complex and based on many factors, including type and structure of the nucleoid and capsid, the presence of an envelope, the replication cycle, and the host range. Virology es capaz de permanecer latente en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum los LOS Neisseria ganglios neuronales, lo que permite las infecciones recurrentes. Los LOS Neisseria brotes recurrentes suelen ser menos graves que la infección inicial. El tratamiento es con terapia antiviral Antiviral Antivirals for Hepatitis B, principalmente con aciclovir.
Last updated: Dec 15, 2025
El herpes genital es una enfermedad mucocutánea ulcerosa causada por el virus Virus Viruses are infectious, obligate intracellular parasites composed of a nucleic acid core surrounded by a protein capsid. Viruses can be either naked (non-enveloped) or enveloped. The classification of viruses is complex and based on many factors, including type and structure of the nucleoid and capsid, the presence of an envelope, the replication cycle, and the host range. Virology del herpes simple (VHS) tipos 1 o 2.
VHS-1:
VHS-2:
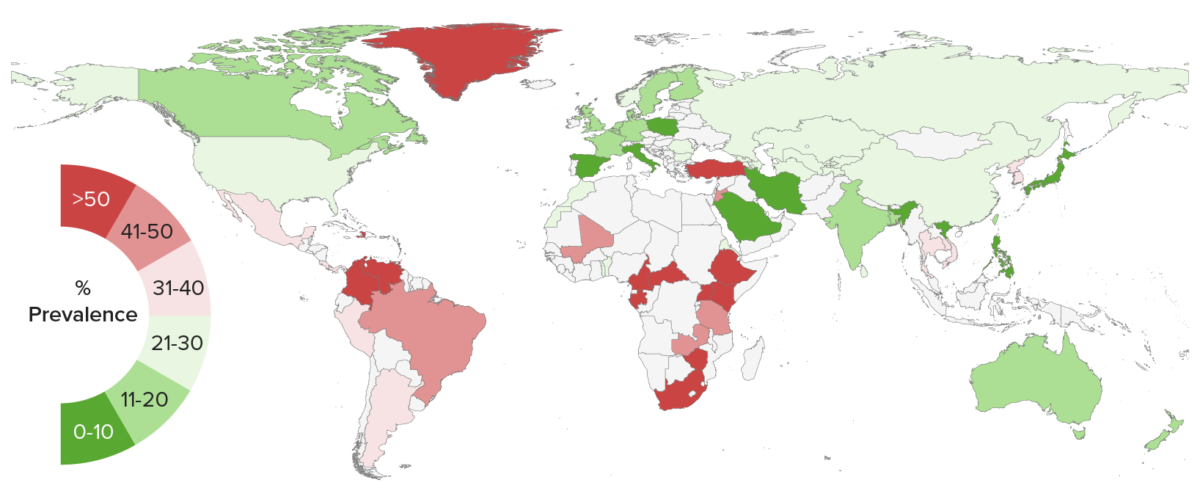
Seroprevalencia mundial de la infección por el virus del herpes simple tipo 2
Imagen por Lecturio.La infección primaria se produce cuando el virus Virus Viruses are infectious, obligate intracellular parasites composed of a nucleic acid core surrounded by a protein capsid. Viruses can be either naked (non-enveloped) or enveloped. The classification of viruses is complex and based on many factors, including type and structure of the nucleoid and capsid, the presence of an envelope, the replication cycle, and the host range. Virology viaja a través de pequeñas roturas o incluso abrasiones microscópicas en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum la piel o en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum las membranas mucosas de la boca o las zonas genitales.
La infección recurrente se debe a la reactivación del VHS.
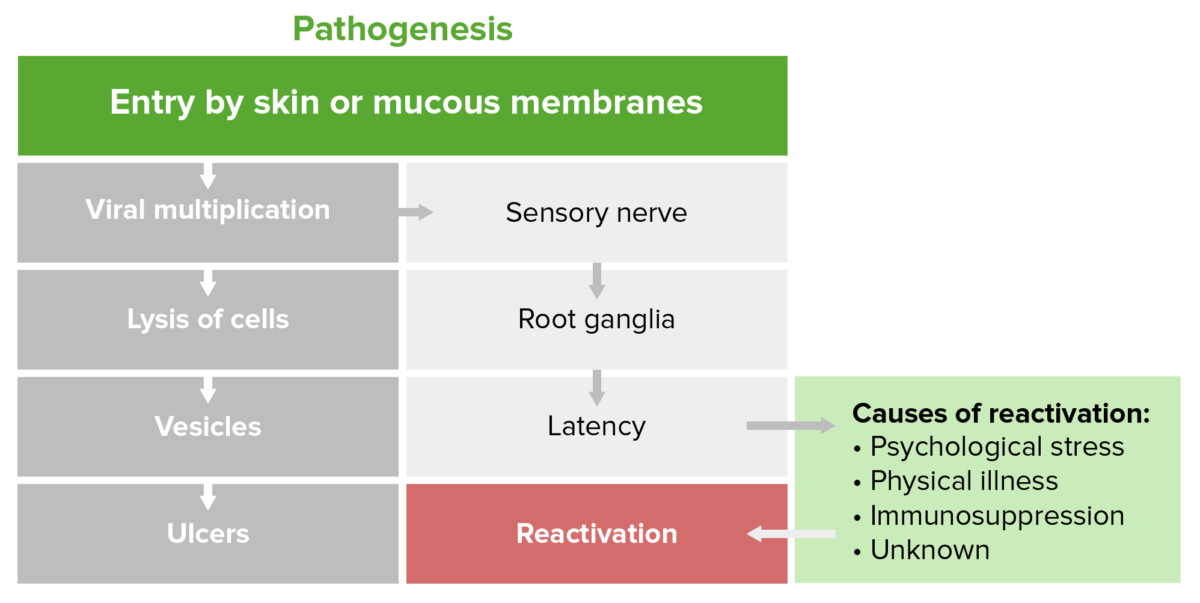
Fisiopatología del herpes
Imagen por Lecturio.La infección por herpes genital puede ser sintomática o asintomática/subclínica y se define como primaria, no primaria o recurrente.
Otras formas de infecciones herpéticas asociadas al AL Amyloidosis VHS-1 son:
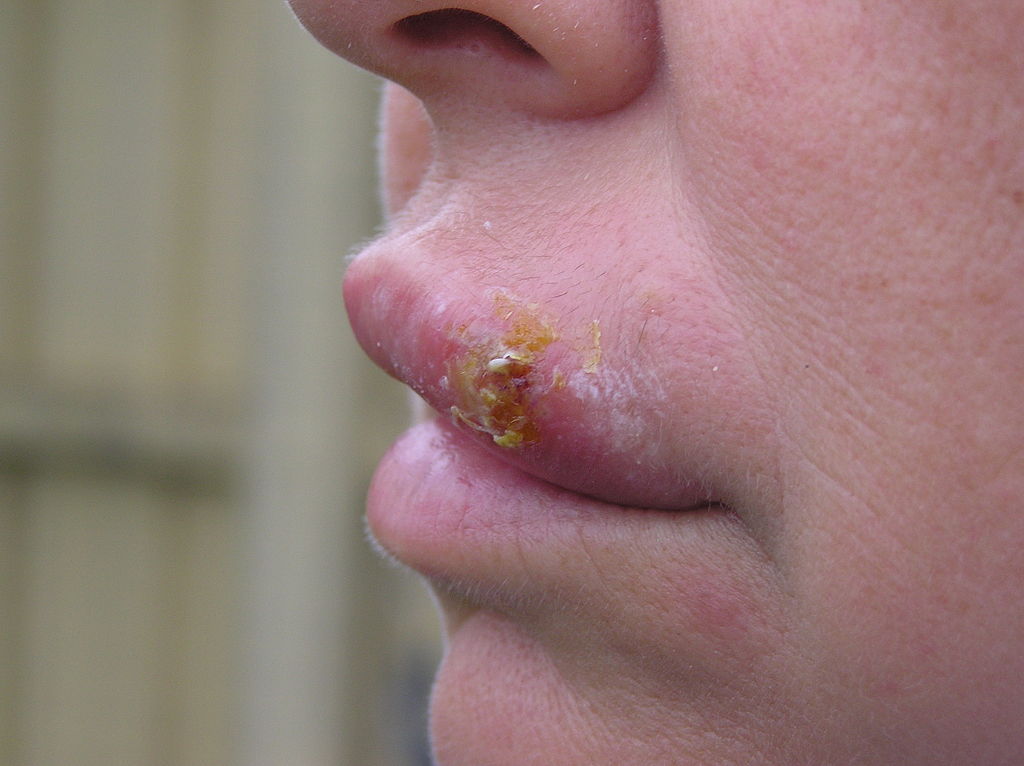
Costras de ampollas rotas y en proceso de cicatrización de herpes labial (“ampollas febriles”, herpes simple labial), que es una infección vírica común.
El herpes labial comienza como un grupo de pequeñas ampollas llenas de líquido en los labios y alrededor de ellos. Una vez que las ampollas se rompen, se forma una costra que puede durar varios días.
El herpes labial suele curarse en 2 o 3 semanas sin dejar cicatriz.
El herpes labial se transmite de persona a persona a través del contacto cercano, como los besos. Estas úlceras suelen estar causadas por el VHS-1.
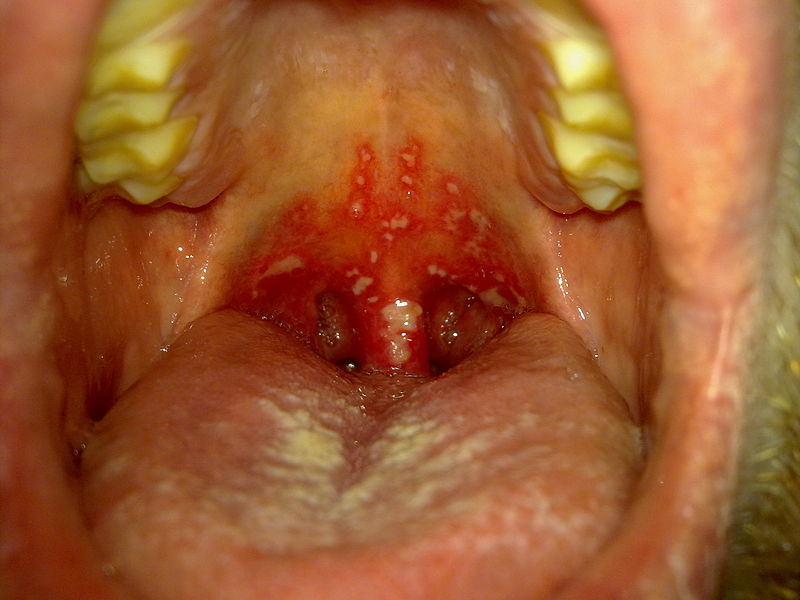
Gingivoestomatitis herpética
Imagen: “Stomatitis herpetica” por Klaus D. Peter. Licencia: CC BY 3.0 DE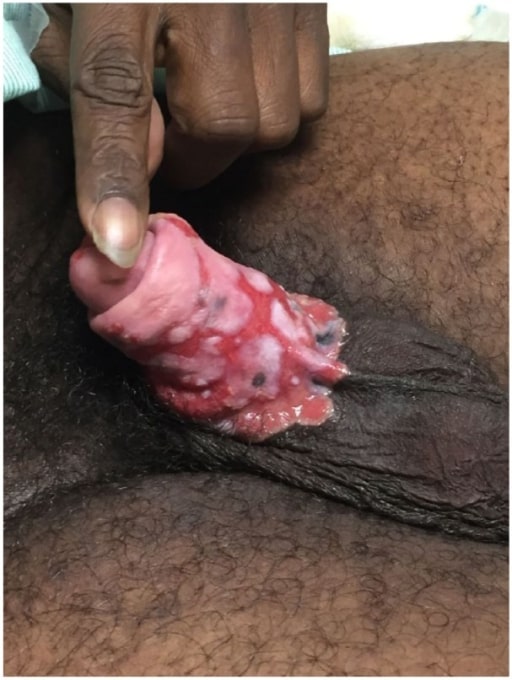
Úlceras en el pene por herpes genital crónico refractario en un paciente con SIDA
Imagen: “Penile ulcers” por University of Texas Medical Branch School of Medicine, Galveston, TX, USA. Licencia: CC BY 3.0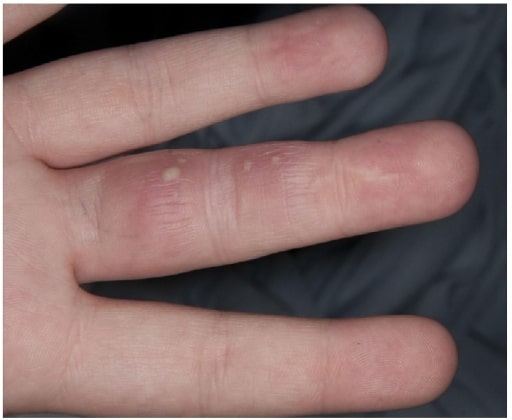
Panadizo herpético
Imagen: “Herpetic Whitlow” por Salford Royal Foundation Trust, Manchester, UK.. Licencia: CC BY 3.0El diagnóstico de herpes genital debe confirmarse con pruebas de laboratorio. El aspecto clásico es el de múltiples vesículas claras llenas de líquido sobre una base eritematosa. Una pista diagnóstica es que las vesículas son dolorosas y tienden a agruparse en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum pequeños grupos, aunque la presentación puede variar mucho.
Las posibilidades de pruebas de laboratorio incluyen:
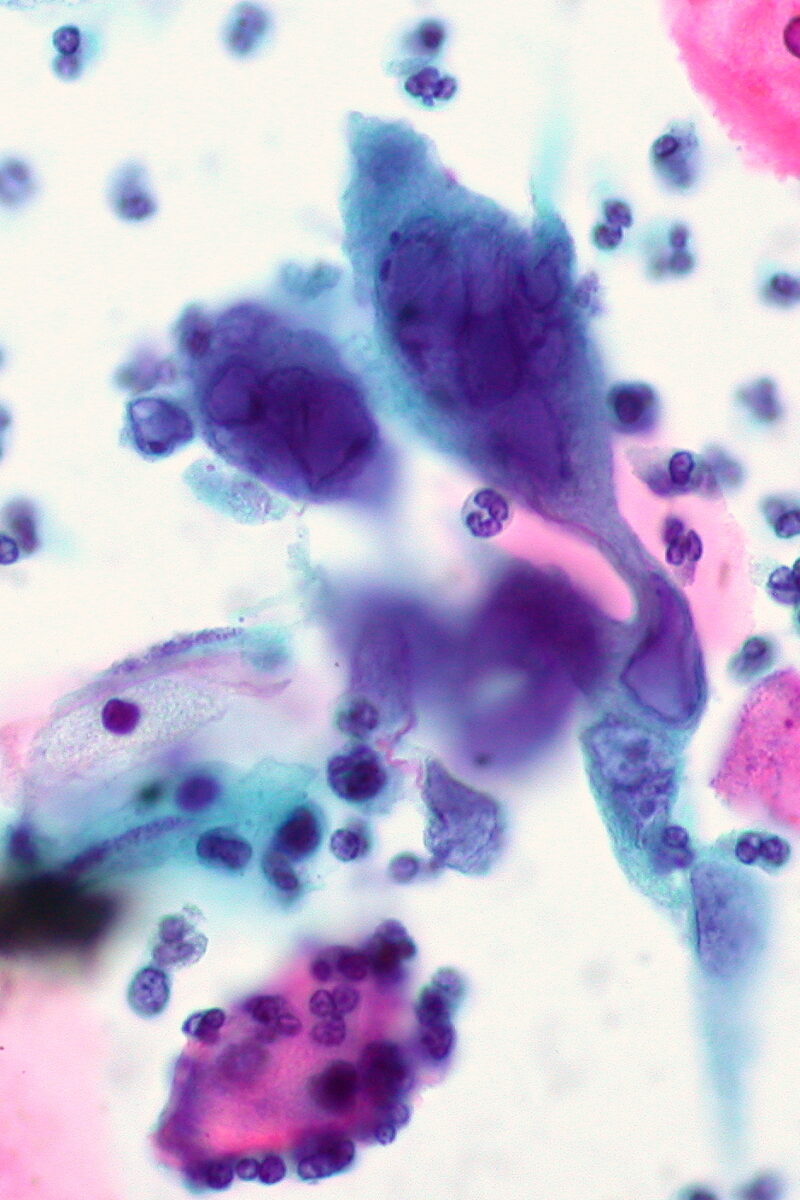
Infección herpética con célula gigante multinucleada clásica en el frotis de Papanicolaou ThinPrep
Imagen: “Herpes infection on ThinPrep Pap smear” by Ed Uthman. Licencia: CC BY 2.0La prevención se lleva a cabo mediante la educación del paciente, el uso de dispositivos anticonceptivos de barrera y la terapia supresora crónica.
El diagnóstico diferencial del herpes genital incluye las siguientes afecciones: