La hemorragia subaracnoidea es un tipo de accidente cerebrovascular que resulta de una hemorragia intracraneal en el espacio subaracnoideo entre la capa aracnoides y la piamadre de las meninges que rodean el cerebro. La mayoría de las hemorragias subaracnoideas se originan a partir de un aneurisma sacular en el polígono de Willis, pero también pueden ocurrir como resultado de un traumatismo, hipertensión arterial no controlada, vasculitis, uso de anticoagulantes o estimulantes. El síntoma más clásico es la cefalea de inicio repentino (en trueno) junto con rigidez nucal, vómitos, disminución del nivel de conciencia y convulsiones. Como ocurre con cualquier accidente cerebrovascular, es común que se presenten déficits neurológicos focales y que sin un diagnóstico o tratamiento oportuno producen un rápido deterioro neurológico. Se debe sospechar una hemorragia subaracnoidea en cualquier persona que presente cefalea en trueno y síntomas neurológicos y el diagnóstico puede confirmarse por medio de la neuroimagenología o mediante punción lumbar. El tratamiento consiste en la reversión de la anticoagulación, el control de la presión arterial y la intervención neuroquirúrgica para contener el sangrado y/o aliviar la presión intracraneal (PIC) elevada. Incluso con una intervención neuroquirúrgica oportuna, la hemorragia subaracnoidea conlleva una alta tasa de mortalidad.
Última actualización: Jul 30, 2023
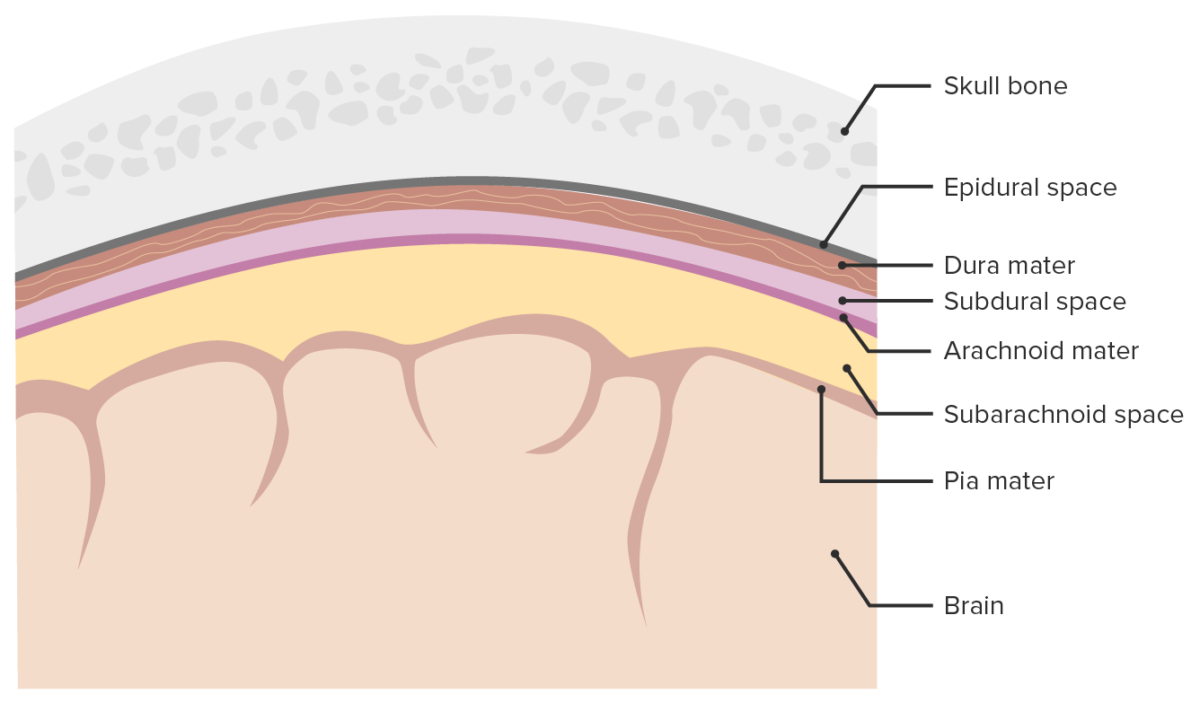
Meninges y espacios meníngeos:
La imagen muestra las 3 capas (duramadre, aracnoides, piamadre) que rodean el cerebro y la médula espinal. Las meninges sirven como protección mecánica del SNC. También sirven de soporte para los vasos sanguíneos cerebrales y espinales y permiten el paso del LCR. El espacio subaracnoideo está lleno de LCR.
Dado que el aneurisma sacular es la etiología más común de la hemorragia subaracnoidea, esta sección se centrará principalmente en la patogenia de la ruptura del aneurisma sacular. Los eventos que ocurren después de la ruptura en sí son comunes a otras etiologías de hemorragia subaracnoidea.
El síntoma de presentación clásico de la hemorragia subaracnoidea es una cefalea en trueno. También hay otros síntomas de la presentación clínica.
Cualquier cefalea en trueno que se presente con o sin síntomas/signos neurológicos o con un estado mental alterado debe evaluarse de manera urgente mediante neuroimagenología. La TC sin contraste está disponible en la mayoría de los hospitales de cuidados intensivos y es la prueba inicial de elección.
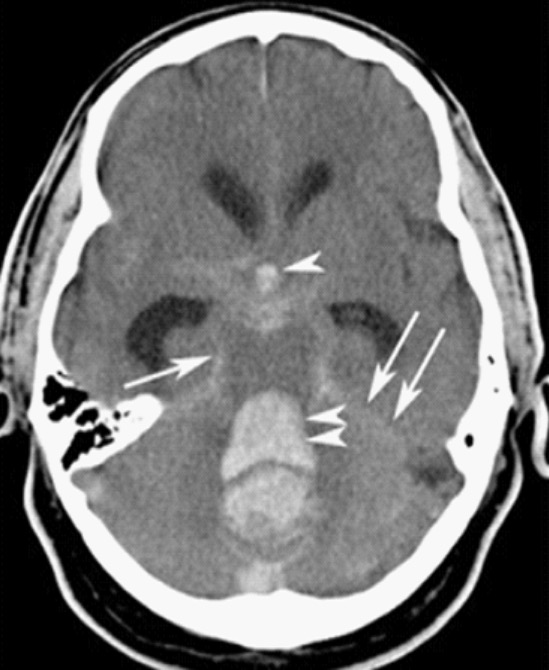
Hemorragia subaracnoidea:
TC que muestra una hemorragia intracraneal
Se debe realizar una punción lumbar de inmediato (si la sospecha clínica de una hemorragia subaracnoidea es muy alta y la TC fue negativa). Los estudios deben incluir:
Se utilizan clínicamente varias escalas en el diagnóstico y clasificación de la gravedad de la hemorragia subaracnoidea. La escala de Hunt y Hess se encuentra entre las más empleadas en la práctica clínica.
| Calificación | Hallazgos neurológicos | Tasa de mortalidad (5) |
|---|---|---|
| 1 | Cefalea asintomática o leve y ligera rigidez nucal | 1 |
| 2 | Cefalea intensa, rigidez nucal, sin déficit neurológico, compromiso de nervios craneales | 5 |
| 3 | Somnolencia o confusión, déficit neurológico focal leve | 19 |
| 4 | Hemiparesia estuporosa, moderada o grave. | 42 |
| 5 | Coma, postura de descerebración | 77 |
¡Consultar a neurocirugía y/o al intervencionista endovascular! El objetivo es detener el sangrado, prevenir nuevas hemorragias, tratar la PIC para prevenir la isquemia secundaria. Las posibles intervenciones incluyen:
El monitoreo debe ser realizado en una UCI por personal especialmente capacitado y equipado para abordar de manera continua y simultánea lo siguiente:
Es razonable ofrecer pruebas de detección (neuroimagenología) a los familiares de 1er grado de pacientes con hemorragia subaracnoidea para detectar aneurismas saculares.