Las glándulas suprarrenales son un par de glándulas endocrinas retroperitoneales localizadas sobre los riñones. El parénquima externo se llama corteza suprarrenal y tiene 3 zonas distintivas, cada una con sus propios productos para secretar. La zona glomerulosa externa secreta mineralocorticoides (principalmente aldosterona); la zona fasciculada media secreta glucocorticoides (principalmente cortisol); y la zona reticular más interna secreta andrógenos. Debajo de la corteza se encuentra la médula suprarrenal, que secreta catecolaminas involucradas en la respuesta de lucha o huida. Las células medulares funcionan más como neuronas postsinápticas neurosecretoras que como células endocrinas tradicionales. Las glándulas suprarrenales poseen una rica irrigación y complejas relaciones con los órganos que las rodean.
Última actualización: Ene 10, 2024
Hay 2 glándulas suprarrenales en el cuerpo y cada glándula está en estrecha asociación con un riñón. Las glándulas suprarrenales son:
Glándula suprarrenal localizada en la cara superomedial de cada riñón
Imagen por Lecturio.Las glándulas suprarrenales se componen de 2 capas funcionalmente separadas: la corteza suprarrenal y la médula suprarrenal. Cada capa tiene sus propios orígenes embrionarios, anatomía, histología y funciones.
La corteza suprarrenal tiene 3 zonas distintivas, y cada zona tiene sus propios productos de regulación y secreción. Estas 3 zonas (de exterior a interior) son:
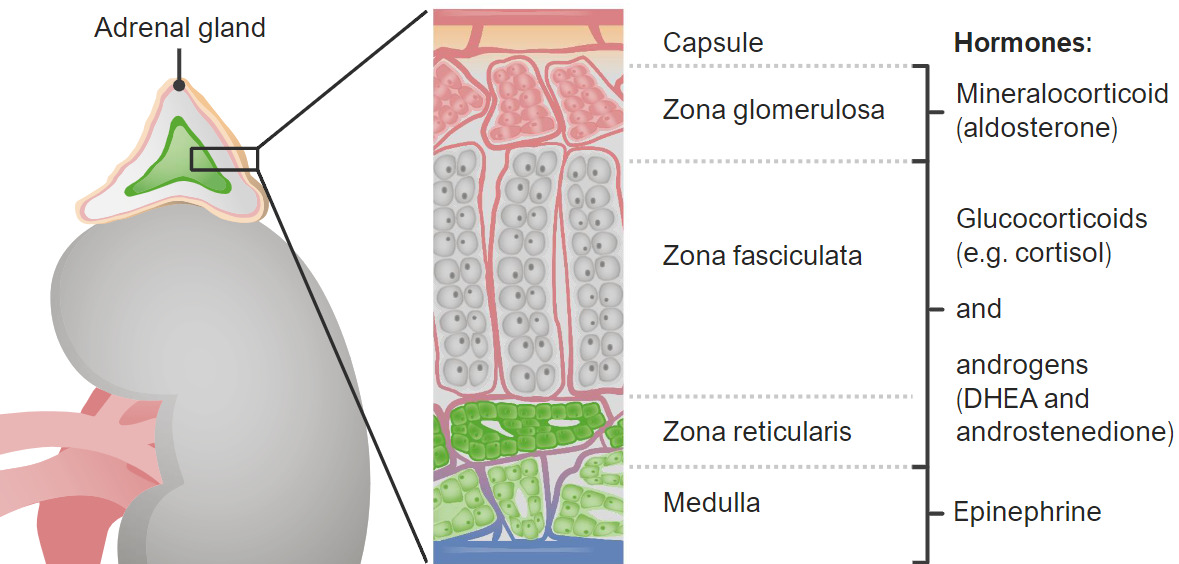
Zonas de la corteza y médula suprarrenales y sus productos hormonales
DHEA: dehidroepiandrosterona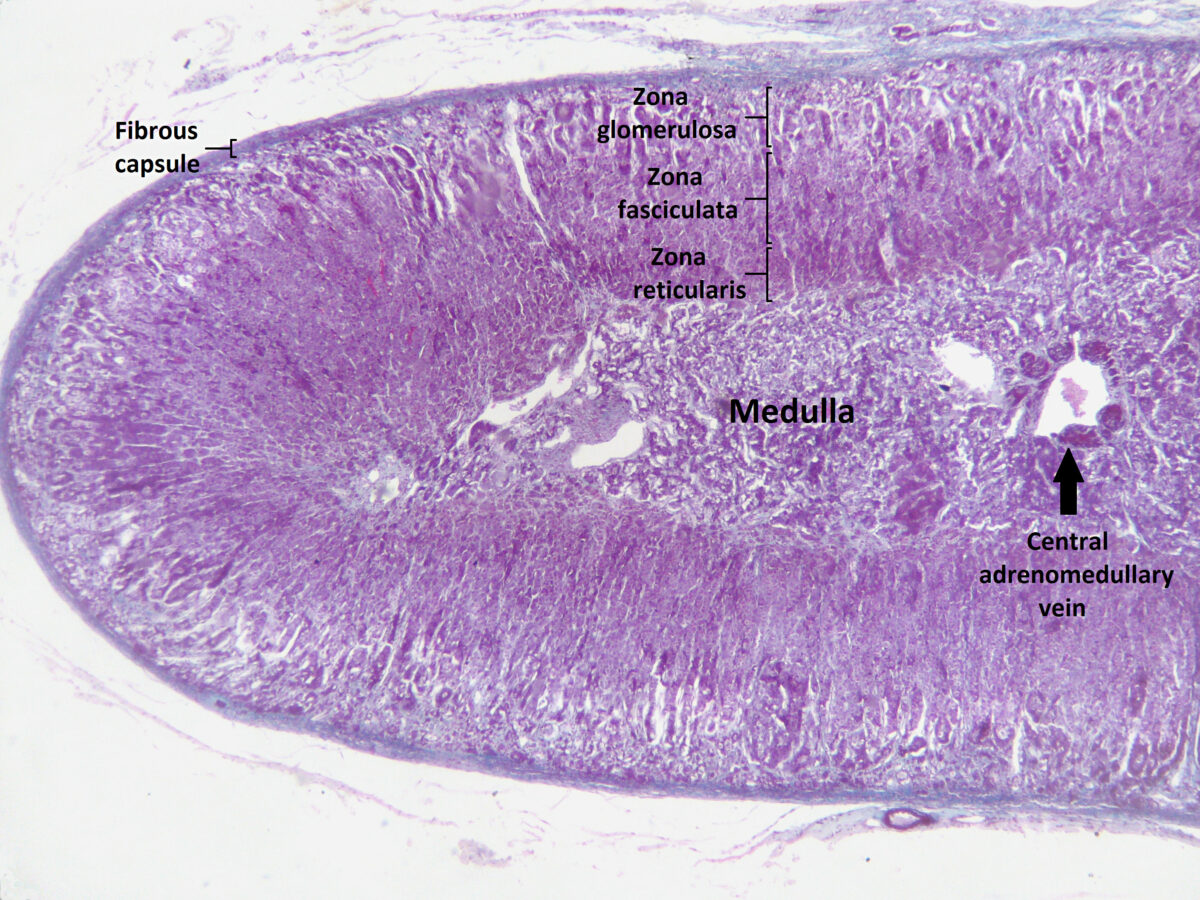
Sección de la glándula suprarrenal humana bajo el microscopio que muestra sus diferentes zonas desde la superficie hasta el centro: zona glomerulosa, zona fasciculada, zona reticular, médula. En la médula, la vena adrenomedular central es visible.
Imagen: “Section of human adrenal gland under the microscope” por Jpogi. Licencia: CC0 1.0Las glándulas suprarrenales son órganos muy vascularizados.
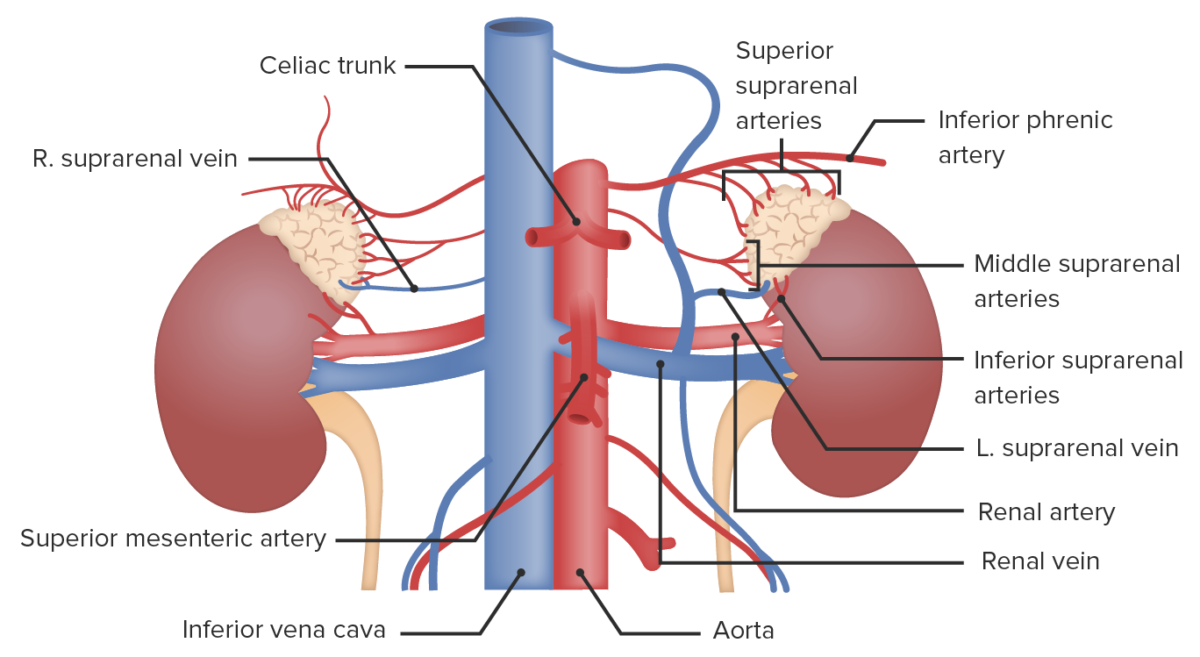
Irrigación a las glándulas suprarrenales
Imagen por Lecturio.La corteza suprarrenal secreta hormonas que intervienen en la regulación de líquidos, electrolitos, energía disponible e inflamación, y en el desarrollo de las características sexuales.
La médula suprarrenal secreta las catecolaminas epinefrina y norepinefrina, que estimulan la respuesta de lucha o huida. Los efectos incluyen:
Varias afecciones clínicas pueden resultar de anomalías de las hormonas suprarrenales. Las afecciones más importantes incluyen: