Un examen exhaustivo de los LOS Neisseria ojos y sus funciones es importante para todas las personas con síntomas oculares, y para detectar la agudeza visual, el glaucoma Glaucoma Glaucoma is an optic neuropathy characterized by typical visual field defects and optic nerve atrophy seen as optic disc cupping on examination. The acute form of glaucoma is a medical emergency. Glaucoma is often, but not always, caused by increased intraocular pressure (IOP). Glaucoma y la patología de la retina Retina The ten-layered nervous tissue membrane of the eye. It is continuous with the optic nerve and receives images of external objects and transmits visual impulses to the brain. Its outer surface is in contact with the choroid and the inner surface with the vitreous body. The outermost layer is pigmented, whereas the inner nine layers are transparent. Eye: Anatomy. Un examen de rutina incluye pruebas de agudeza visual, visión periférica y visión del color, además de un examen del ojo externo, la conjuntiva, la esclerótica, el iris, la pupila y los LOS Neisseria movimientos extraoculares. Los LOS Neisseria médicos de atención primaria evalúan y derivan los LOS Neisseria problemas de agudeza visual, y tratan las afecciones oculares menores, como las infecciones, el hordeolum Hordeolum A hordeolum is an acute infection affecting the meibomian, Zeiss, or Moll glands of the eyelid. Stasis of the gland secretions predisposes to bacterial infection. Staphylococcus aureus is the most common pathogen. Hordeolum (Stye) (orzuelos) y las abrasiones corneales. Los LOS Neisseria exámenes con lámpara de hendidura son realizados por oftalmólogos o personal de urgencias para examinar la córnea, la cámara anterior, el cristalino y el fondo de ojo. Los LOS Neisseria exámenes con dilatación pupilar ayudan a examinar la retina Retina The ten-layered nervous tissue membrane of the eye. It is continuous with the optic nerve and receives images of external objects and transmits visual impulses to the brain. Its outer surface is in contact with the choroid and the inner surface with the vitreous body. The outermost layer is pigmented, whereas the inner nine layers are transparent. Eye: Anatomy. Se recomiendan los LOS Neisseria exámenes anuales a las personas con diabetes Diabetes Diabetes mellitus (DM) is a metabolic disease characterized by hyperglycemia and dysfunction of the regulation of glucose metabolism by insulin. Type 1 DM is diagnosed mostly in children and young adults as the result of autoimmune destruction of β cells in the pancreas and the resulting lack of insulin. Type 2 DM has a significant association with obesity and is characterized by insulin resistance. Diabetes Mellitus para la detección temprana y el tratamiento de la retinopatía.
Last updated: Dec 15, 2025
La frecuencia recomendada de los LOS Neisseria exámenes oftalmológicos no es estándar, pero en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum general es:
Un examen de dilatación ayuda a diagnosticar:
El ojo y sus apéndices están situados en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum la órbita. El globo ocular es esférico y está unido a los LOS Neisseria músculos extraoculares.
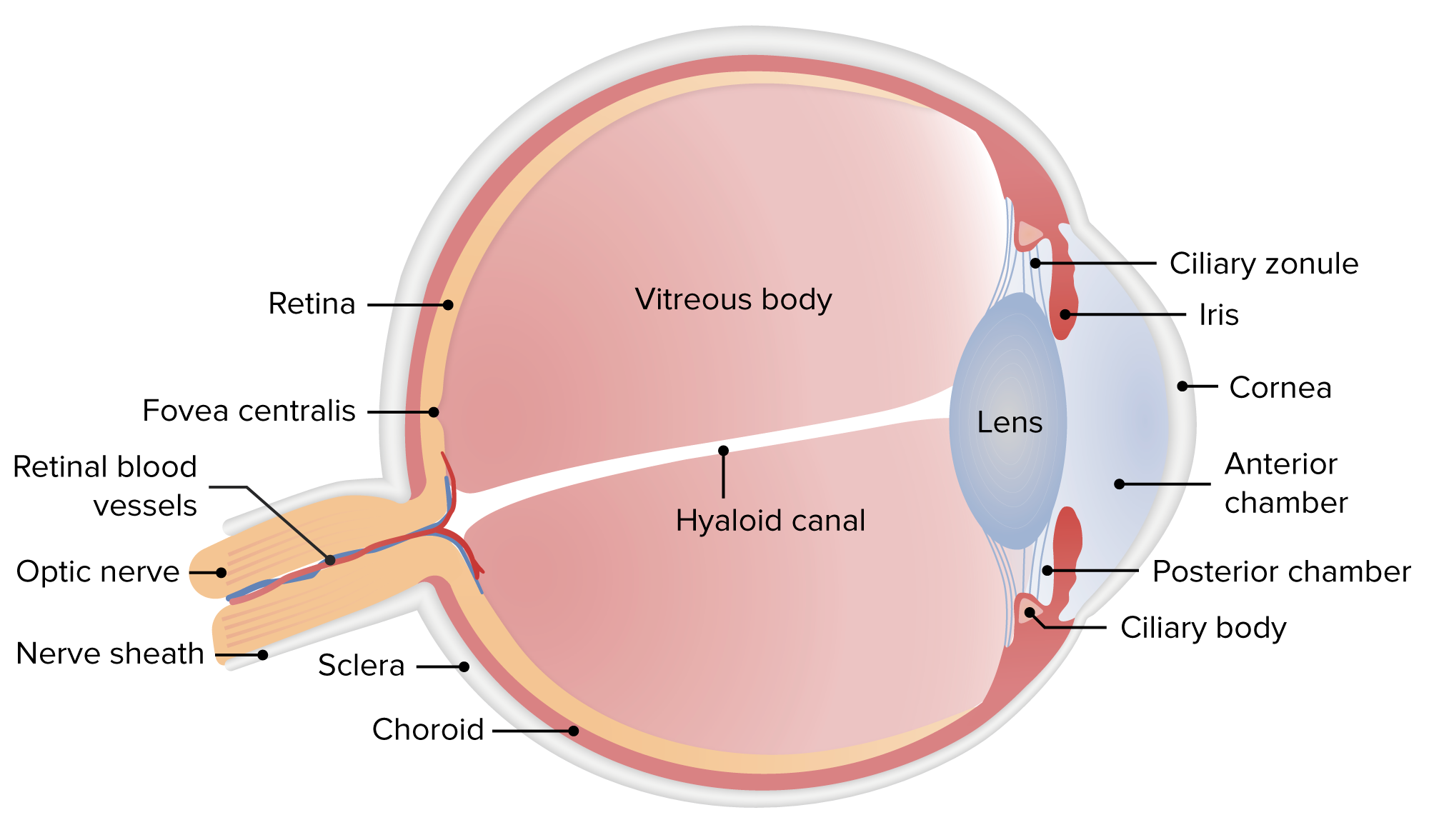
Anatomía del ojo humano
Imagen por Lecturio.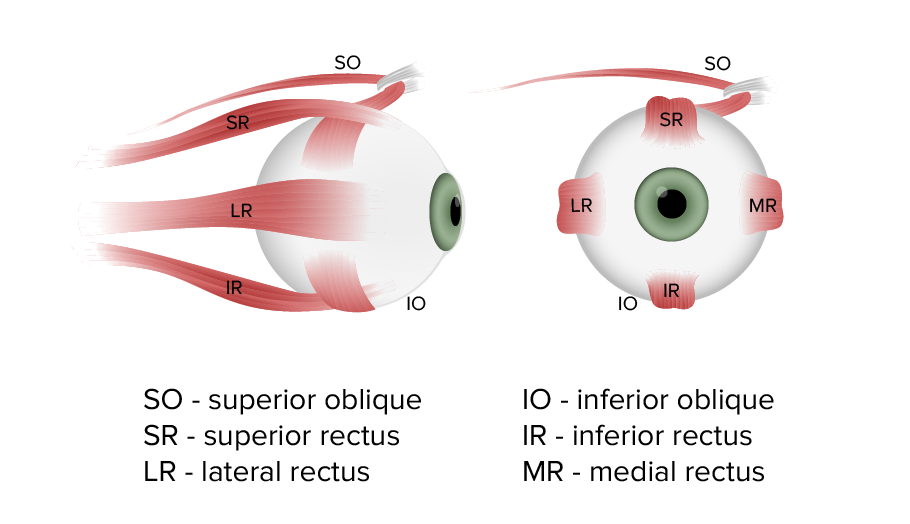
Músculos extraoculares que intervienen en el control de los movimientos del ojo
Imagen por Lecturio.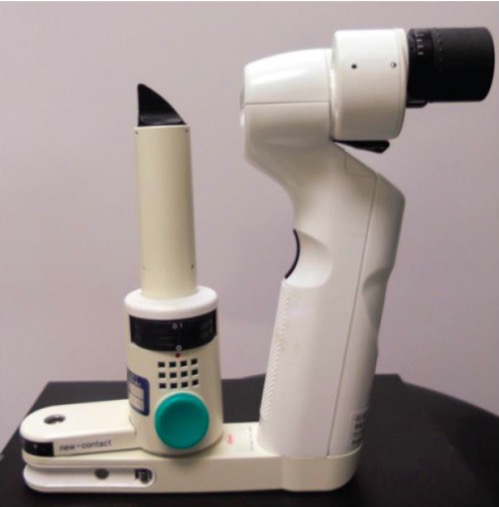
Lámpara de hendidura portátil utilizada para el examen de la córnea
Imagen: “Portable slit lamp” por University of California, Irvine School of Medicine, Emergency Department, Irvine, California. Licencia: CC BY 4.0
Oftalmoscopio (y otoscopio) de mano
Imagen: “Ophthalmoscope and otoscope combination by Welch Allyn” por James Heilman, MD. Licencia: Public DomainTabla de Snellen:
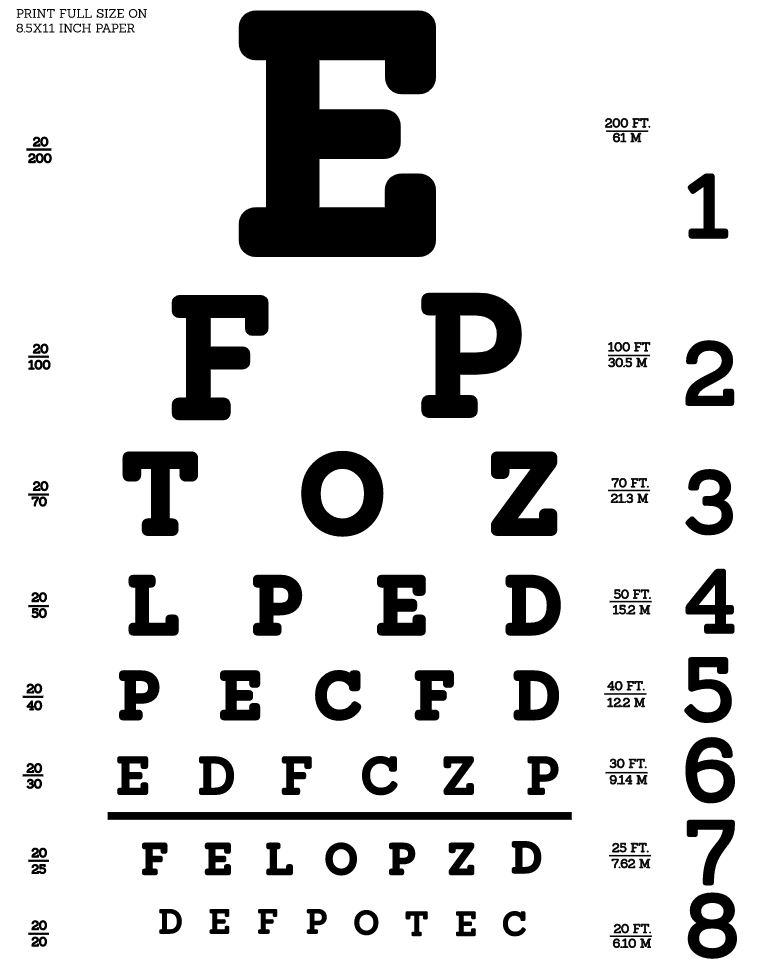
Tabla de Snellen: se utiliza para comprobar la agudeza visual
Imagen: “Snellen chart by Openclipart” por Openclipart. Licencia: CC0 1.0
Tabla de ojos Tumbling E
Imagen por Lecturio.Tabla de visión cercana:
Relevancia clínica:
El campo de visión es el área total en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum la que se pueden visualizar los LOS Neisseria objetos mientras se mira de frente; incluye la visión central y la visión periférica.

Comprobación de los campos visuales:
El ojo izquierdo del examinador está cerrado para poder comparar el campo de su ojo derecho con el del ojo izquierdo del sujeto.

Tabla de Ishihara utilizada para examinar la visión del color
Imagen: “Ishihara chart” por Wellcome Trust. Licencia: CC BY 4.0El examen preliminar para detectar cualquier anomalía grave en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum el ojo y las estructuras circundantes se realiza con luz difusa. Los LOS Neisseria resultados clínicamente relevantes son:
La ceja:
Párpados:
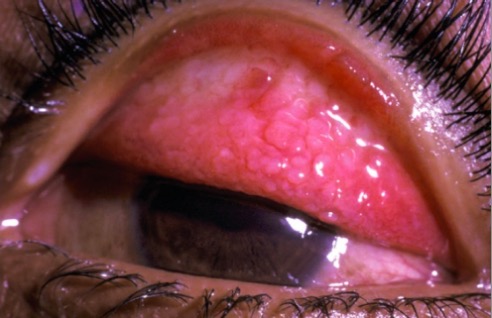
Papilas en el párpado superior evertido en la queratoconjuntivitis vernal
Imagen: “Papillae on the everted upper eyelid in vernal keraconjunctivitis” por Millicent Bore. Licencia: CC BY 2.0Examen:
Relevancia clínica:
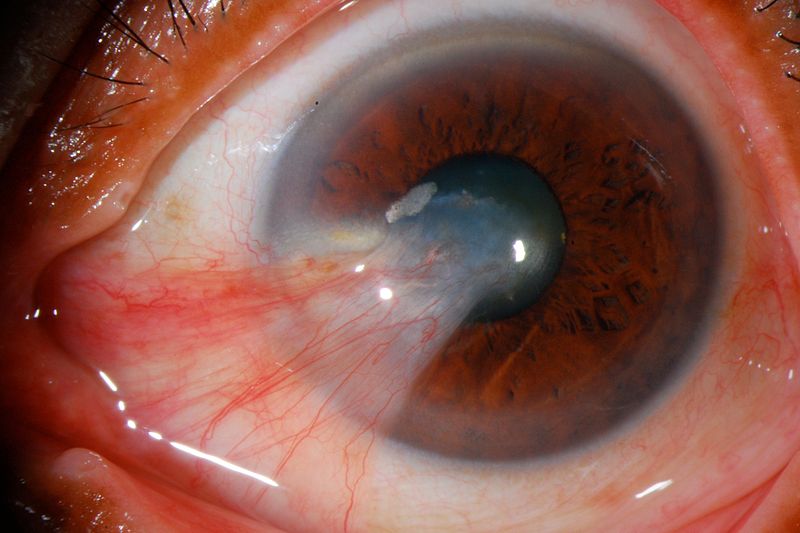
Pterigión severo que llega a la pupila
Imagen: “Pterygium” por José Miguel Varas, MD. Licencia: CC BY 3.0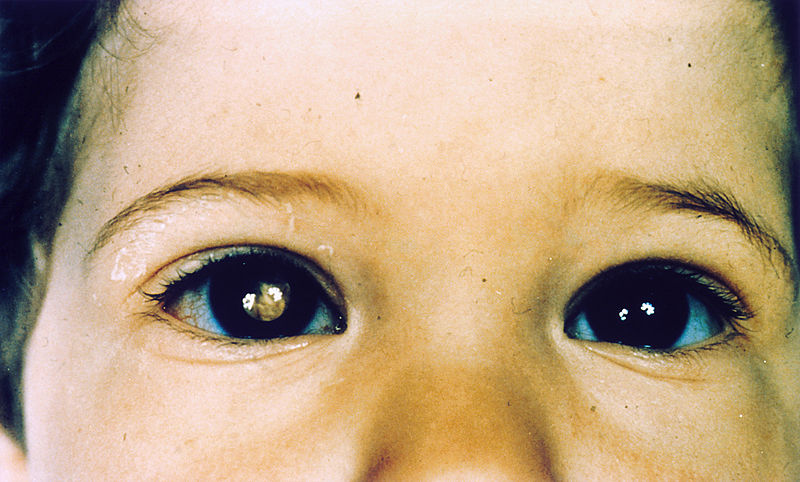
Niño con retinoblastoma del ojo derecho que presenta leucocoria
Imagen: “Pathology: Patient: Retinoblastoma” por National Cancer Institute. Licencia: Dominio PúblicoLa córnea se examina con una lámpara de hendidura o tras una tinción corneal.
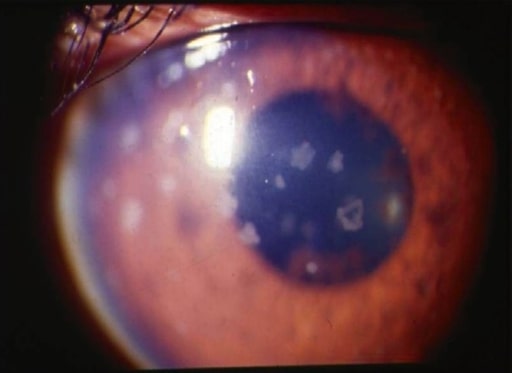
Uveítis anterior: fotografía con lámpara de hendidura que muestra grandes precipitados queráticos antiguos
Imagen: “Anterior uveitis” por L. V. Prasad Eye Institute, Kallam Anji Reddy Campus, Hyderabad, India. Licencia: CC BY 2.0El examen del cristalino se realiza con una lámpara de hendidura tras dilatar completamente las pupilas.
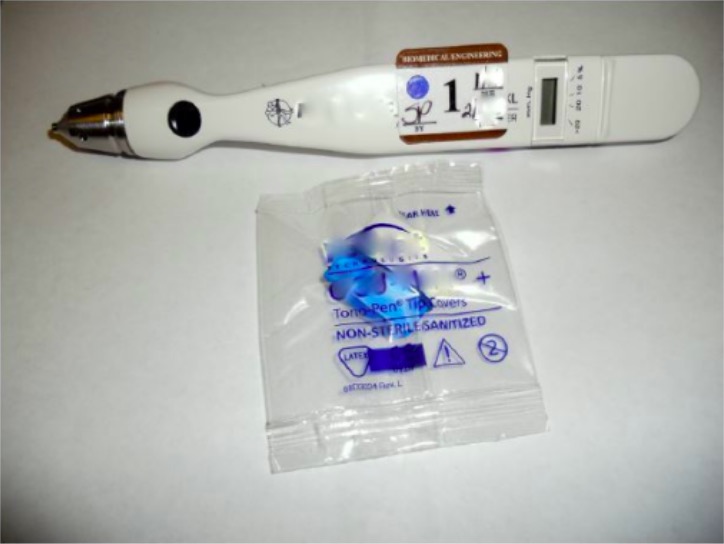
Tonómetro utilizado para medir la presión intraocular
Imagen: “Tonometer” por University of California, Irvine School of Medicine, Emergency Department, Irvine, California. Licencia: CC BY 4.0El examen del fondo de ojo es importante para diagnosticar trastornos del humor Humor Defense Mechanisms vítreo, el nervio óptico, la coroides y la retina Retina The ten-layered nervous tissue membrane of the eye. It is continuous with the optic nerve and receives images of external objects and transmits visual impulses to the brain. Its outer surface is in contact with the choroid and the inner surface with the vitreous body. The outermost layer is pigmented, whereas the inner nine layers are transparent. Eye: Anatomy.
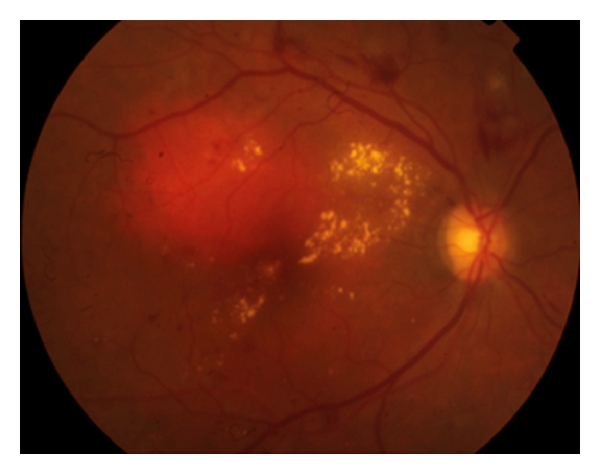
Retinopatía diabética que muestra hemorragias intrarretinianas, exudados duros y microaneurismas en el polo posterior asociados a un edema macular diabético
Imagen: “Diabetic retinopathy” por Francisco Rosa Stefanini et al. Licencia: CC BY 3.0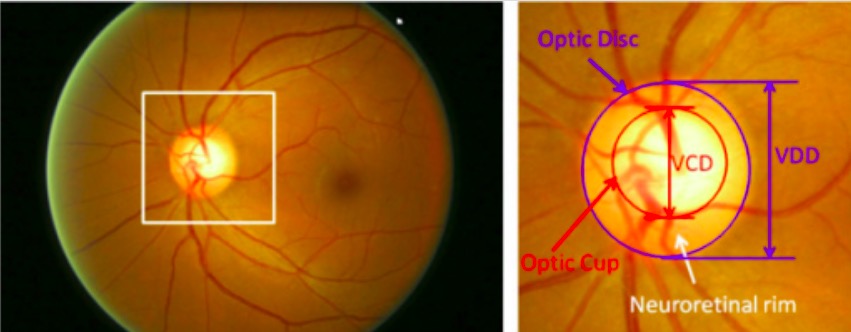
Principales estructuras del disco óptico:
La región delimitada por la línea azul es el disco óptico; la zona central brillante delimitada por la línea roja es la copa óptica.
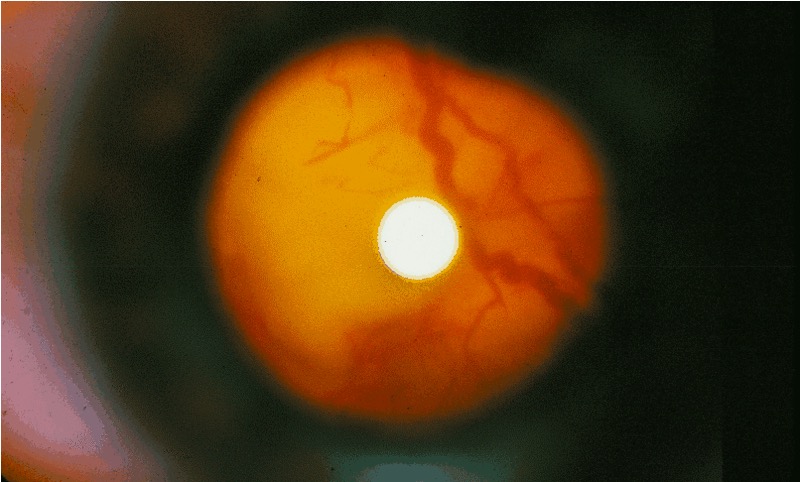
Foto del fondo de ojo en un individuo con esclerosis tuberosa:
Examen oftalmoscópico que muestra un gran tumor que se extiende desde el lado derecho de la cabeza del nervio óptico