Mediante la refracción, la luz que entra en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum el ojo se enfoca en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum un punto concreto de la retina Retina The ten-layered nervous tissue membrane of the eye. It is continuous with the optic nerve and receives images of external objects and transmits visual impulses to the brain. Its outer surface is in contact with the choroid and the inner surface with the vitreous body. The outermost layer is pigmented, whereas the inner nine layers are transparent. Eye: Anatomy. Los LOS Neisseria principales componentes refractivos del ojo son la córnea y el cristalino. Cuando la curvatura de la córnea, el poder de refracción del cristalino, no coincide con el tamaño del ojo, se produce una ametropía o un error Error Refers to any act of commission (doing something wrong) or omission (failing to do something right) that exposes patients to potentially hazardous situations. Disclosure of Information de refracción. Los LOS Neisseria tipos de errores de refracción incluyen la miopía, la hipermetropía y el astigmatismo (que puede darse tanto en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum la miopía como en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum la hipermetropía). El uso de un dispositivo refractivo adecuado ayuda a corregir la deficiencia visual. La queratomileusis in situ asistida con láser ( LASIK LASIK Refractive Errors, por sus siglas en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum inglés) es el procedimiento quirúrgico correctivo más común.
Last updated: Dec 15, 2025
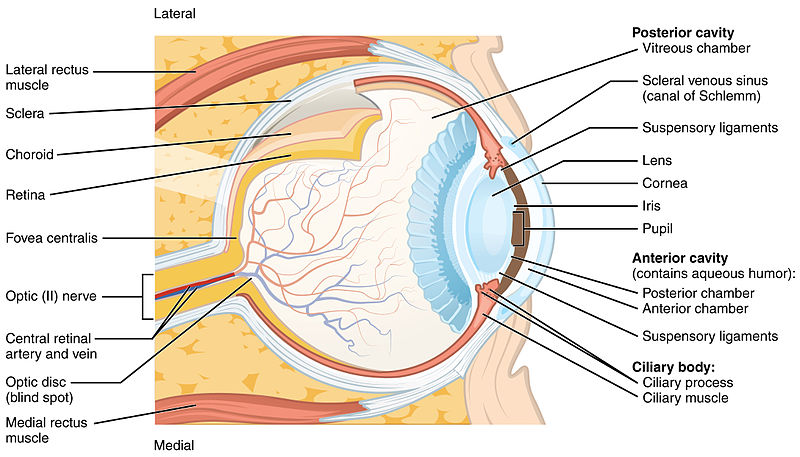
Estructura del ojo
Imagen: “Structure of the Eye” por OpenStax College. Licencia: CC BY 3.0| Miopía | Hipermetropía | Astigmatismo | |
|---|---|---|---|
| Punto focal | Delante de la retina Retina The ten-layered nervous tissue membrane of the eye. It is continuous with the optic nerve and receives images of external objects and transmits visual impulses to the brain. Its outer surface is in contact with the choroid and the inner surface with the vitreous body. The outermost layer is pigmented, whereas the inner nine layers are transparent. Eye: Anatomy | Detrás de la retina Retina The ten-layered nervous tissue membrane of the eye. It is continuous with the optic nerve and receives images of external objects and transmits visual impulses to the brain. Its outer surface is in contact with the choroid and the inner surface with the vitreous body. The outermost layer is pigmented, whereas the inner nine layers are transparent. Eye: Anatomy | Varios sitios |
| Causas | Ojo demasiado largo, córnea con mucha curvatura | Ojo demasiado corto, córnea con muy poca curvatura | Curvatura irregular de la córnea |
| Resultado | No puede enfocar objetos lejanos | No puede enfocar objetos cercanos | Visión borrosa |
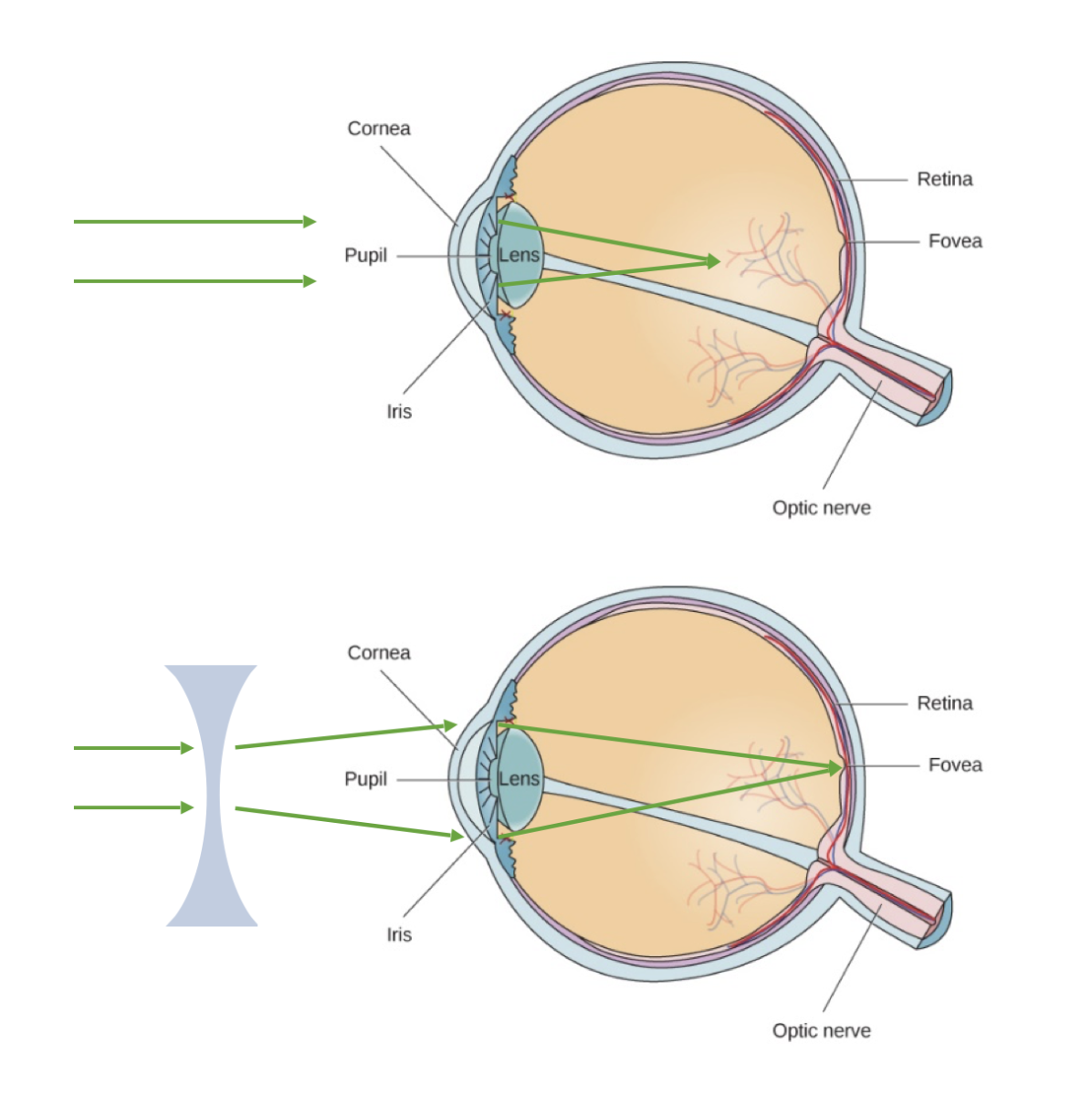
Esta figura ilustra la miopía. La imagen superior muestra la luz cuando es refractada con demasiada intensidad por la córnea, lo que da lugar a un punto focal delante de la retina.
Con las lentes negativas correctoras (imagen inferior), la luz puede dispersarse a través de la lente cóncava y enfocarse adecuadamente en la retina para obtener una visión clara.
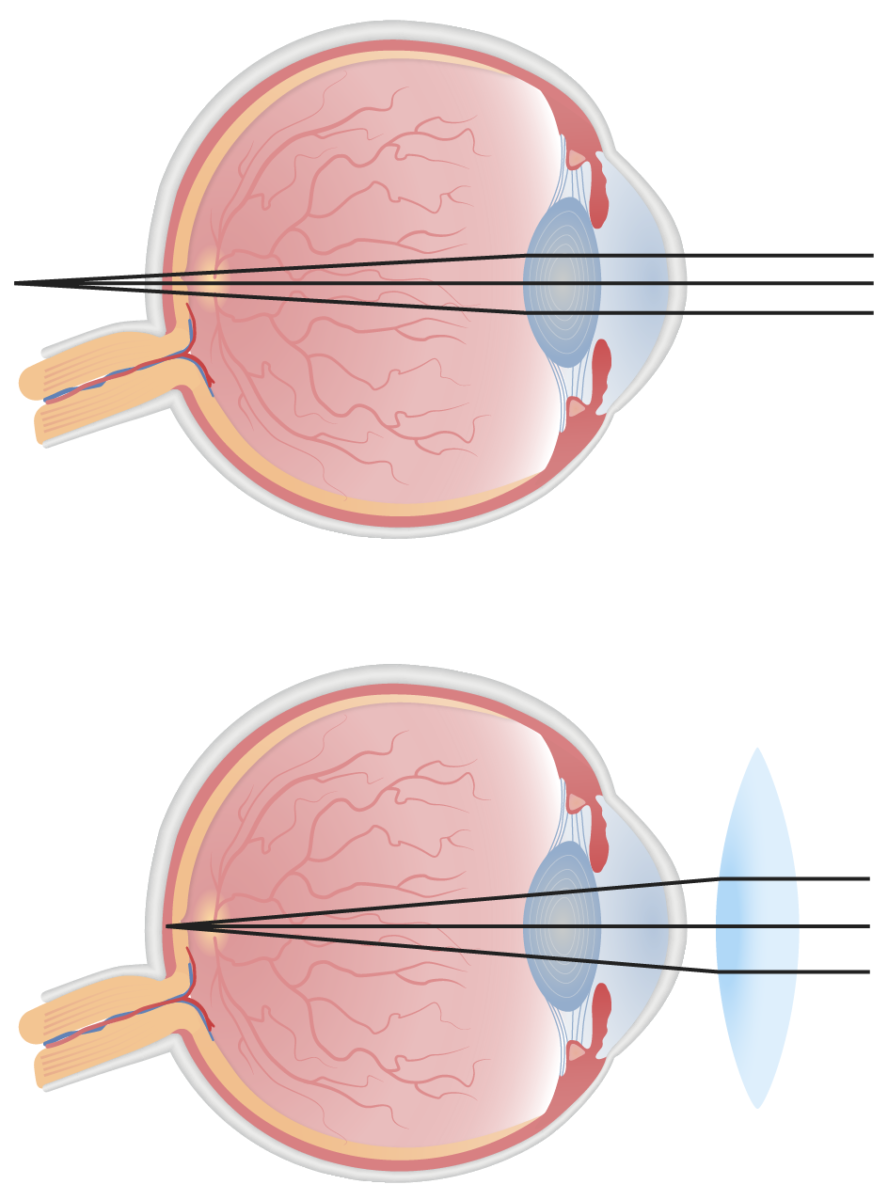
Esta figura ilustra la hipermetropía. La imagen superior ilustra la refracción no corregida, donde la luz no se refracta con suficiente nitidez, lo que da lugar a un punto focal detrás de la retina.
Con las lentes positivas correctoras (imagen inferior), la luz puede dispersarse a través de la lente convexa y enfocarse adecuadamente en la retina para obtener una visión clara.
Miopía
Hipermetropía
Astigmatismo
Presbicia
Ejemplo:
Un paciente con hipermetropía, mayor en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum el lado izquierdo, también con astigmatismo en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum ambos ojos, recibiría la siguiente prescripción:
El diagnóstico diferencial de los LOS Neisseria errores de refracción incluye las siguientes afecciones: