La corioamnionitis, comúnmente conocida como infección intraamniótica, es una complicación obstétrica común que involucra infección e inflamación de las membranas fetales, el líquido amniótico, la placenta o el feto. La corioamnionitis generalmente es causada por una infección polimicrobiana que asciende desde el tracto genitourinario inferior. Los factores de riesgo primarios incluyen ruptura prolongada de membranas y trabajo de parto prolongado. La corioamnionitis se diagnostica por los hallazgos clínicos, incluida la fiebre materna. La corioamnionitis se trata con antibióticos y asegurando el progreso continuo del trabajo de parto (o iniciando el progreso) hacia el parto. La corioamnionitis generalmente se resuelve poco después del parto. Es posible que se produzcan importantes complicaciones maternas y fetales que justifiquen un diagnóstico y tratamiento oportunos.
Última actualización: Feb 9, 2023
También conocida como infección intraamniótica, la corioamnionitis es una infección, y la inflamación resultante, de cualquier combinación de las membranas fetales (corion y amnios), líquido amniótico, placenta, cordón umbilical (funisitis) y/o del feto.
La corioamnionitis es la causa más común de infección periparto, con las siguientes tasas de incidencia:
La infección e inflamación intraamnióticas pueden deberse a los siguientes mecanismos:
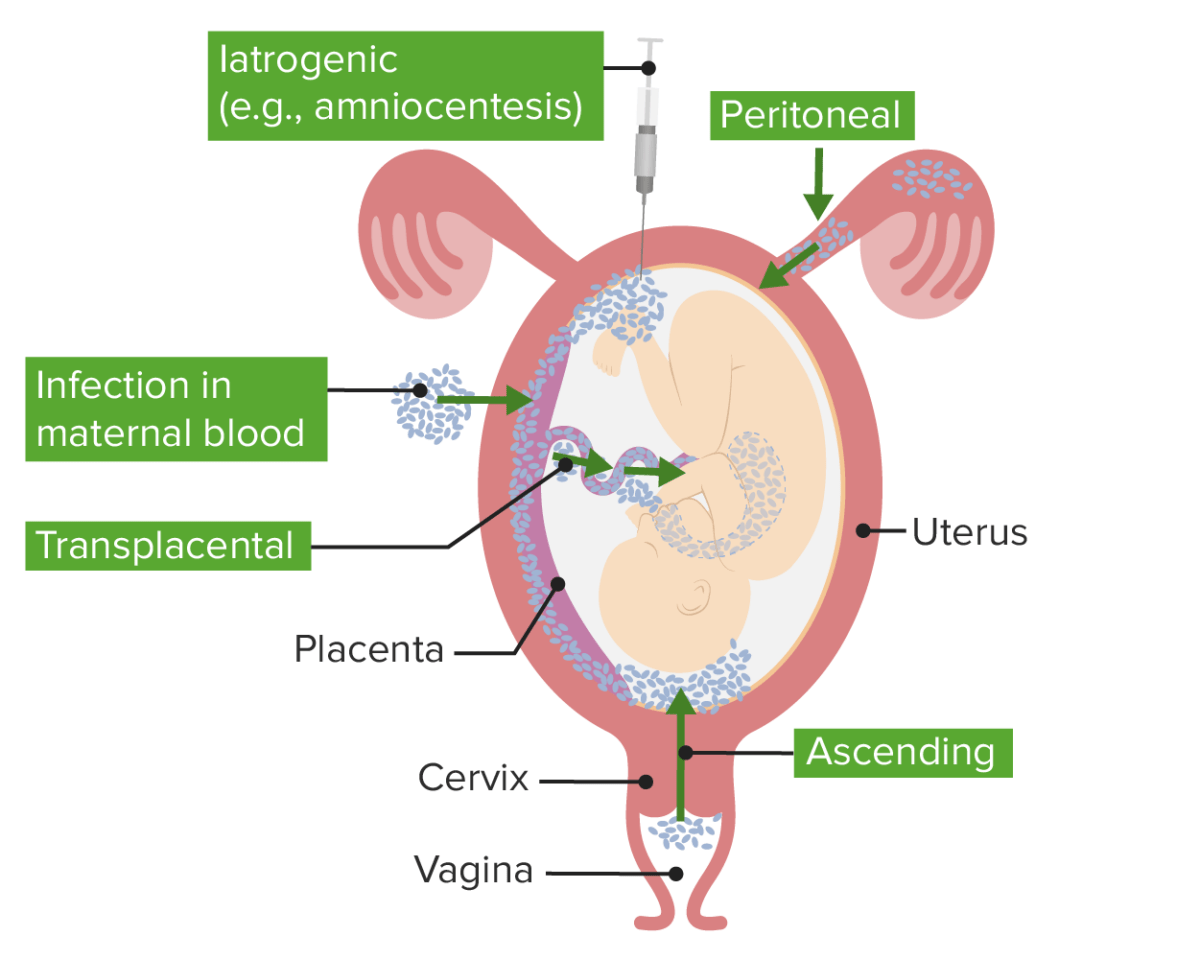
Vías de corioamnionitis/funisitis:
Existen múltiples vías de infección que dan lugar a la corioamnionitis. La infección ascendente con flora cervicovaginal es la etiología más común.
Factores de riesgo:
Por mucho, la causa más común de corioamnionitis es la migración ascendente de la flora cervicovaginal.
La gran mayoría de las mujeres estarán en trabajo de parto, tendrán ruptura de membranas o ambas.
Manifestaciones primarias:
Hay 3 categorías de infecciones intraamnióticas:
Fiebre y 1 de los siguientes:
Debe cumplir con los criterios de «sospecha de infección intraamniótica» y al menos 1 de los siguientes:
El objetivo del tratamiento es minimizar los riesgos de complicaciones maternas y fetales.
Cuanto más precoz sea la edad gestacional al momento del parto, mayor será el riesgo de complicaciones neonatales.