El cuerpo humano adulto está compuesto por un 60% de agua y se divide en compartimentos de líquido extracelular e intracelular. El líquido extracelular está presente fuera de las células y constituye ⅓ del agua corporal total. El líquido intracelular está presente dentro de las células y constituye ⅔ del agua corporal total. Los líquidos intracelulares y extracelulares están separados en compartimentos por membranas semipermeables, y el transporte de líquidos e iones se mantiene mediante canales en la membrana celular. Cada compartimento contiene diferentes concentraciones de iones y moléculas osmolares. La carga relativa y la osmolaridad se mantienen rigurosamente por el transporte de agua y sustancias entre compartimentos. La hipernatremia, hiponatremia y edema son afecciones clínicas que surgen de alteraciones en el mantenimiento de la osmolaridad de los compartimentos de líquidos corporales.
Última actualización: Oct 23, 2022
El agua en el cuerpo humano adulto constituye aproximadamente el 60% del peso corporal total. El líquido se distribuye en varios órganos, sistemas de órganos y tejidos. La suma del agua en estos tejidos se conoce como agua corporal total.
El agua corporal total se distribuye principalmente entre 2 compartimentos, a saber, los compartimentos de líquido extracelular y líquido intracelular.

Compartimentos de líquidos corporales
Imagen por Lecturio.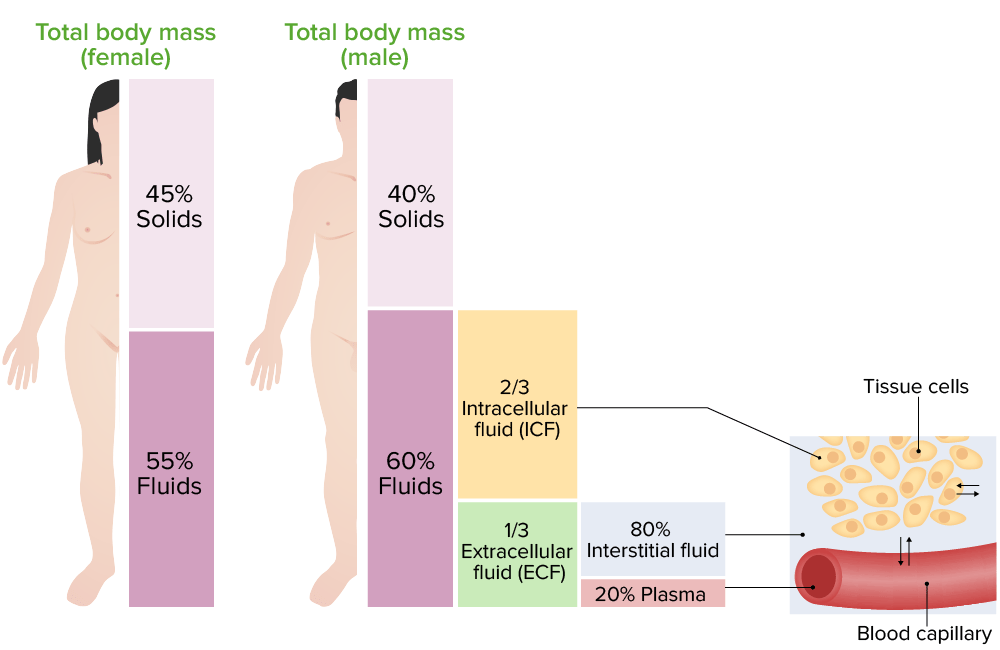
Distribución de los líquidos corporales:
A la izquierda hay una imagen que muestra el porcentaje de distribución de los líquidos corporales en hombres y mujeres, en diferentes compartimentos. A la derecha hay una imagen que representa el intercambio de agua entre los compartimentos de líquidos corporales.
Los volúmenes de los compartimentos se pueden medir determinando el volumen de distribución de una sustancia indicadora. Se agrega una cantidad conocida de un indicador a un compartimento, y la concentración del indicador en ese compartimento se mide después de dejar suficiente tiempo para una distribución uniforme en todo el compartimento. El volumen del compartimento se calcula de la siguiente manera:
Volumen = cantidad del indicador / concentración del indicador
| Volumen | Indicadores |
|---|---|
| Agua corporal total | 3H2O, 2H2O, antipirina |
| Líquido extracelular | 22Na, 125I-iotalamato, tiosulfato, inulina |
| Líquido intracelular | Calculado como: (agua corporal total — volumen de líquido extracelular) |
| Volumen de plasma | 125I-albúmina, tinte azul de Evans (T-1824) |
| Volumen de sangre | Eritrocitos marcados con 51Cr, o calculados como: (volumen de sangre = volumen de plasma / (1 − hematocrito)) |
| Líquido intersticial | Calculado como: (volumen de líquido extracelular – volumen de plasma) |
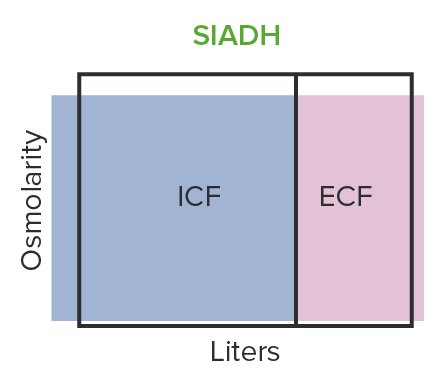
El SIADH provoca una expansión hipo-osmótica del volumen:
El cuerpo retiene demasiada agua y produce un exceso de hormona antidiurética.
ICF: líquido intracelular
ECF: líquido extracelular
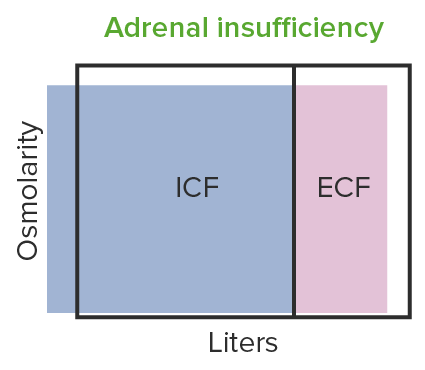
Contracción hipo-osmótica del volumen observada en la insuficiencia suprarrenal:
La baja de aldosterona conduce a la disminución de la absorción tubular de sodio, lo que resulta en la contracción del volumen hipo-osmótico.
ICF: líquido intracelular
ECF: líquido extracelular
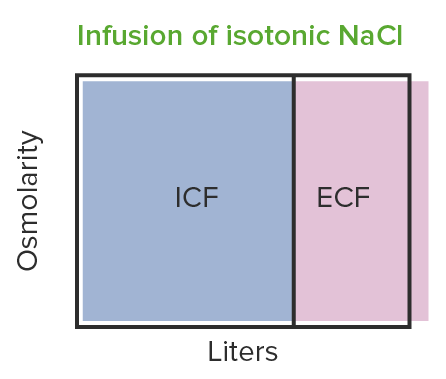
La infusión de NaCl isotónico produce una expansión iso-osmótica del volumen: se observan cambios en el líquido extracelular (i.e. aumento del volumen del líquido extracelular), pero la osmolaridad sigue siendo la misma.
ICF: líquido intracelular
ECF: líquido extracelular
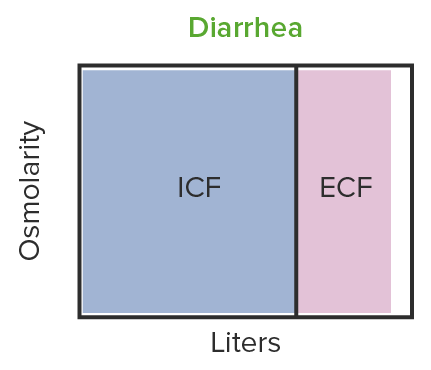
En la diarrea se observa una contracción iso-osmótica del volumen:
El líquido en la diarrea tiene la misma osmolaridad que el líquido extracelular. El volumen del líquido extracelular disminuye pero no la osmolaridad.
ICF: líquido intracelular
ECF: líquido extracelular
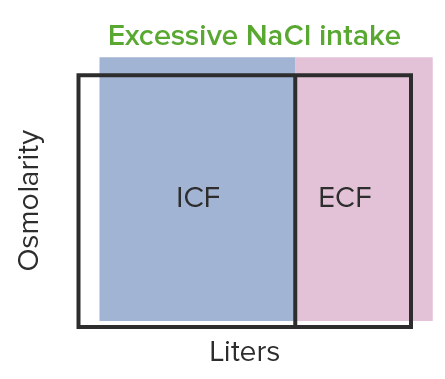
La expansión hiper-osmótica del volumen se observa en el aumento de la ingesta de NaCl:
Esto se debe a un aumento del nivel de sodio que provoca la retención de líquidos.
ICF: líquido intracelular
ECF: líquido extracelular
| Plasma | Líquido intersticial | Líquido intracelular | |
|---|---|---|---|
| (mOsm/L) | (mOsm/L) | (mOsm/L) | |
| Na+ | 142 | 139 | 14 |
| K+ | 4,2 | 4,0 | 140 |
| Ca2+ | 1,3 | 1,2 | 0 |
| Mg2+ | 0,8 | 0,7 | 20 |
| Cloruro (Cl–) | 106 | 108 | 4 |
| HCO3– | 24 | 28,3 | 10 |
| HPO42–, H2PO4– | 2 | 2 | 11 |
| SO42– | 0,5 | 0,5 | 1 |
| Fosfocreatina | 45 | ||
| Carnosina | 14 | ||
| Aminoácidos | 2 | 2 | 8 |
| Creatinina | 0,2 | 0,2 | 9 |
| Lactato | 1,2 | 1,2 | 1,5 |
| Adenosin trifosfato | 5 | ||
| Monofosfato de hexosa | 3,7 | ||
| Glucosa | 5,6 | 5,6 | |
| Proteínas | 1,2 | 0,2 | 4 |
| Urea | 4 | 1 | 4 |
| Otros | 4,8 | 3,9 | 10 |
| mOsm/L totales | 299,8 | 300,8 | 301,2 |
| Actividad osmolar corregida | 282,0 | 281,0 | 281,0 |