La cirrosis es una etapa tardía de la necrosis y cicatrización (fibrosis) del parénquima hepático, más comúnmente debido a la infección por hepatitis C y la enfermedad hepática alcohólica. Los pacientes pueden presentar ictericia, ascitis y hepatoesplenomegalia. La cirrosis también puede causar complicaciones como encefalopatía hepática, hipertensión portal, trombosis de la vena porta y síndrome hepatorrenal. El diagnóstico es clínico. El tratamiento requiere el tratamiento de la enfermedad subyacente, de las complicaciones y, si es necesario, el trasplante de hígado.
Última actualización: Jun 3, 2025
Principales causas de cirrosis en países con abundantes recursos:
Descripción general de las posibles causas:
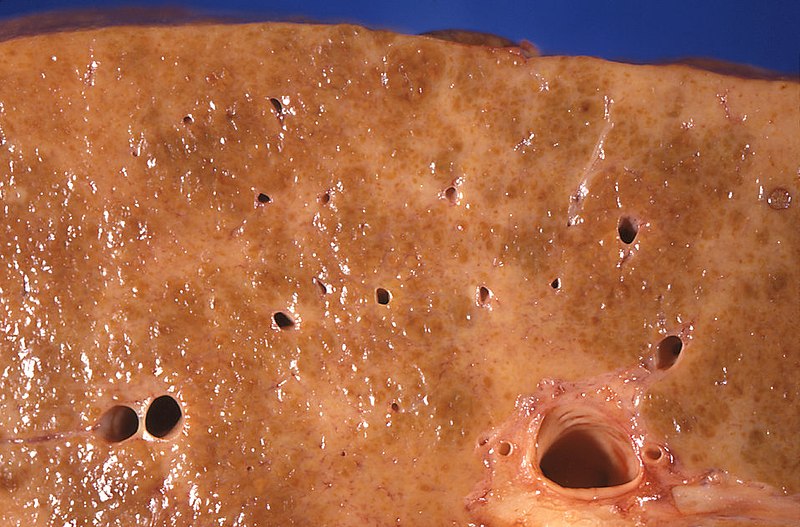
Cirrosis por enfermedad hepática alcohólica
Imagen: “Gross pathology of alcoholic liver cirrhosis” por Centers for Disease Control and Prevention/ Dr. Edwin P. Ewing, Jr. Licencia: CC0 1.0La cirrosis es un daño hepático que se caracteriza por una distorsión difusa de la arquitectura hepática básica y su sustitución por tejido cicatricial y nódulos regenerativos.
La puntuación de Child-Pugh se utiliza para estimar la esperanza de vida. Sirve como base para el régimen de tratamiento y la elegibilidad para el trasplante.
| Clasificación | 1 punto | 2 puntos | 3 puntos |
|---|---|---|---|
| Bilirrubina sérica (mg/dL) | < 2.0 | 2,0–3,0 | > 3.0 |
| Albúmina sérica (g/dL) | > 3.5 | 2,8–3,5 | < 2.8 |
| Razón internacional normalizada (INR, por sus siglas en inglés) | < 1.7 | 1.7–2.3 | > 2.3 |
| Presencia de ascitis | No | Leve | Moderada |
| Encefalopatía hepática | No | Mínima | Avanzada |
La suma de los puntos determina la clase y la esperanza de vida restante esperada:
| Puntos | Clase | Esperanza de vida |
|---|---|---|
| 5–6 | A | 15–50 años |
| 7–9 | B | 4–14 años |
| 10–15 | C | 1–3 años |
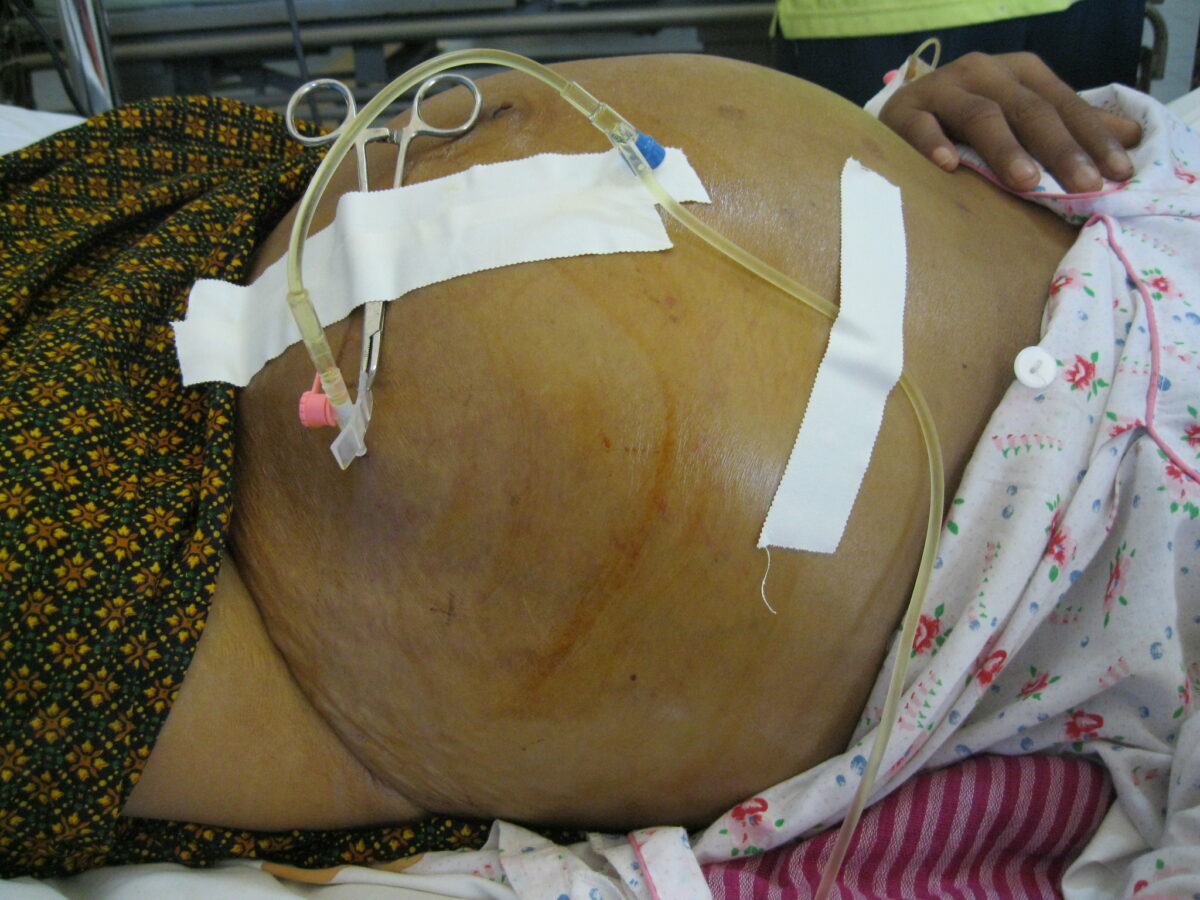
Ascitis secundaria a cirrosis hepática siendo drenada vía paracentesis
Imagen: “Draining ascites, secondary to hepatic cirrhosis” por John Campbell. Licencia: Dominio Público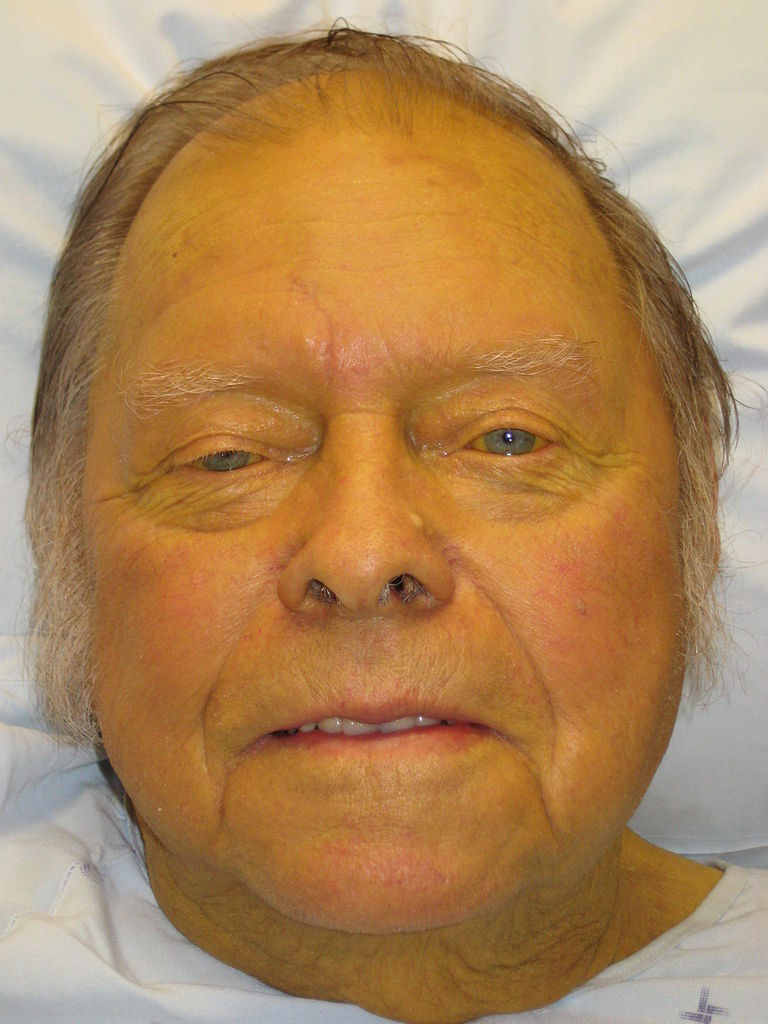
Ictericia: coloración amarilla de la piel debido a la deposición de bilirrubina
Imagen: “Jaundice08” por James Heilman, MD. Licencia: CC BY 3.0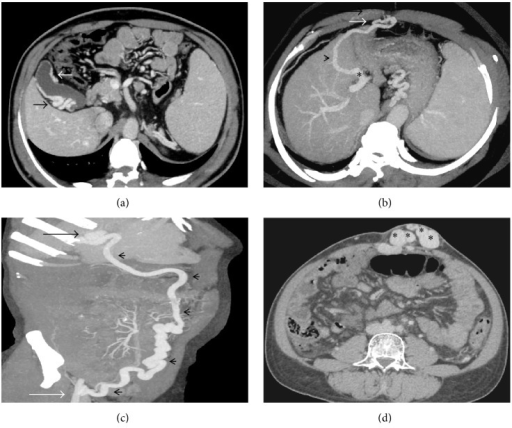
(a) Imagen axial de tomografía computarizada con contraste que muestra múltiples colaterales pericolecísticos (flechas); (b) Imagen con máxima intensidad proyectada axial-oblicua que muestra un tipo de derivación infradiafragmática derecha (punta de flecha) que surge de la rama de la vena porta izquierda (asterisco) y drena en la vena intercostal; (c) Imagen con máxima intensidad proyectada coronal-oblicua que muestra una vena paraumbilical recanalizada prominente (puntas de flecha) que surge de la rama izquierda de la vena porta (flecha negra) y drena en la vena ilíaca interna derecha (flecha blanca); (d) Cabeza de medusa, múltiples várices periumbilicales de la pared abdominal (asteriscos). Imagen: «caput medusae» por US National Library of Medicine. Licencia: CC BY 4.0

Síntomas derivados de la hipertensión portal
Imagen por Lecturio.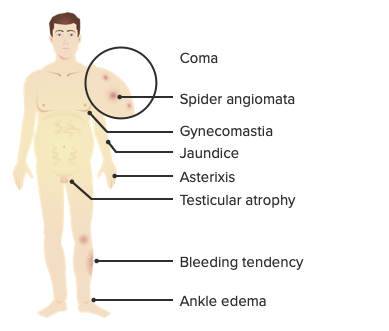
Síntomas resultantes de la insuficiencia de las células hepáticas
Imagen por Lecturio.La cirrosis se puede diagnosticar a través de signos clínicos, pruebas de laboratorio y ultrasonido. El diagnóstico y clasificación definitiva es por histopatología (estándar de oro), que muestra fibrosis y sustitución del tejido hepático normal por nódulos regenerativos de colágeno. Sin embargo, una biopsia generalmente no es necesaria si los datos clínicos, de laboratorio y radiológicos son fuertemente sugestivos de cirrosis.
| Tipo | Tamaño de los nódulos regenerativos | Etiología |
|---|---|---|
| Micronodular | 1–3 mm |
|
| Macronodular (también llamada cirrosis postnecrótica) | > 3mm |
|
Análisis sanguíneos
Pruebas de función hepática
Las pruebas de función hepática son un indicador poco fiable de daño hepático. Los niveles altos predicen daño hepático, pero los niveles bajos no descartan daño hepático (especialmente cirrosis).
Hallazgos tempranos de cirrosis:
Hallazgos tardíos de cirrosis:
Imagenología
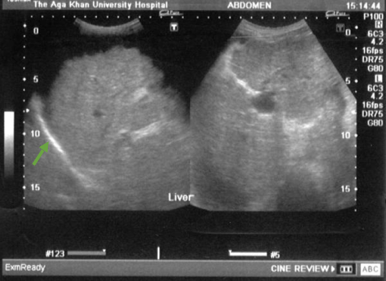
Cirrosis: ecotextura gruesa nodular (flecha) del hígado
Imagen: “Ultrasound upper abdomen showing coarse liver parenchyma, irregular margins of liver, parahepatic ascities” por Subhan et al; licenciatario BioMed Central Ltd. Licencia: CC BY 2.0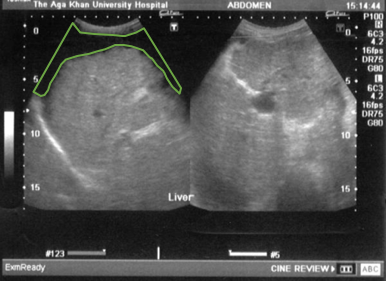
Cirrosis: ascitis (delineada en verde) y esplenomegalia
Imagen: «Ultrasound upper abdomen showing coarse liver parenchyma, irregular margins of liver, parahepatic ascities” por Subhan et al; licenciatario BioMed Central Ltd. Licencia: CC BY 2.0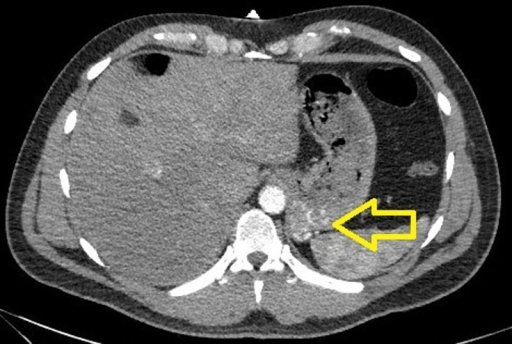
Tomografía computarizada que muestra várices gástricas
Imagen: “CTA of the abdomen showing a small tangle of enlarged tortuous blood vessels along the posterior cardia of the stomach” por U.S. National Library of Medicine. Licencia: CC BY 3.0Complicaciones de la cirrosis: VARICES (Várices, por sus siglas en inglés)
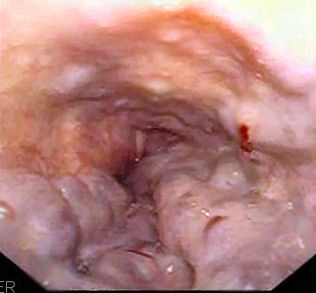
Vista endoscópica de las várices esofágicas
Imagen: “Gastroscopy image of esophageal varices with prominent red wale spots” por Samir. Licencia: Dominio Público