La celulitis orbitaria y preseptal son infecciones diferenciadas por los LOS Neisseria sitios anatómicos afectados en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum la órbita. La infección anterior al AL Amyloidosis tabique orbitario es una celulitis preseptal; la infección posterior al AL Amyloidosis tabique es una celulitis orbitaria. La inoculación con el patógeno puede ocurrir por traumatismo o cirugía. La celulitis también se produce por extensión desde una estructura cercana (como una infección de los LOS Neisseria senos paranasales o sinusitis Sinusitis Sinusitis refers to inflammation of the mucosal lining of the paranasal sinuses. The condition usually occurs concurrently with inflammation of the nasal mucosa (rhinitis), a condition known as rhinosinusitis. Acute sinusitis is due to an upper respiratory infection caused by a viral, bacterial, or fungal agent. Sinusitis). Los LOS Neisseria pacientes presentan eritema, dolor Dolor Inflammation y edema Edema Edema is a condition in which excess serous fluid accumulates in the body cavity or interstitial space of connective tissues. Edema is a symptom observed in several medical conditions. It can be categorized into 2 types, namely, peripheral (in the extremities) and internal (in an organ or body cavity). Edema palpebral. Las características distintivas de la celulitis orbitaria incluyen oftalmoplejía, proptosis Proptosis Retinoblastoma, movimiento ocular doloroso y posible deterioro de la visión. Las complicaciones son raras con la celulitis preseptal y el tratamiento puede iniciarse con antibióticos orales. La celulitis orbitaria, sin embargo, requiere antibióticos intravenosos de amplio espectro y, en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum casos graves, drenaje quirúrgico.
Last updated: Dec 15, 2025
Órbita:
Tabique orbitario:
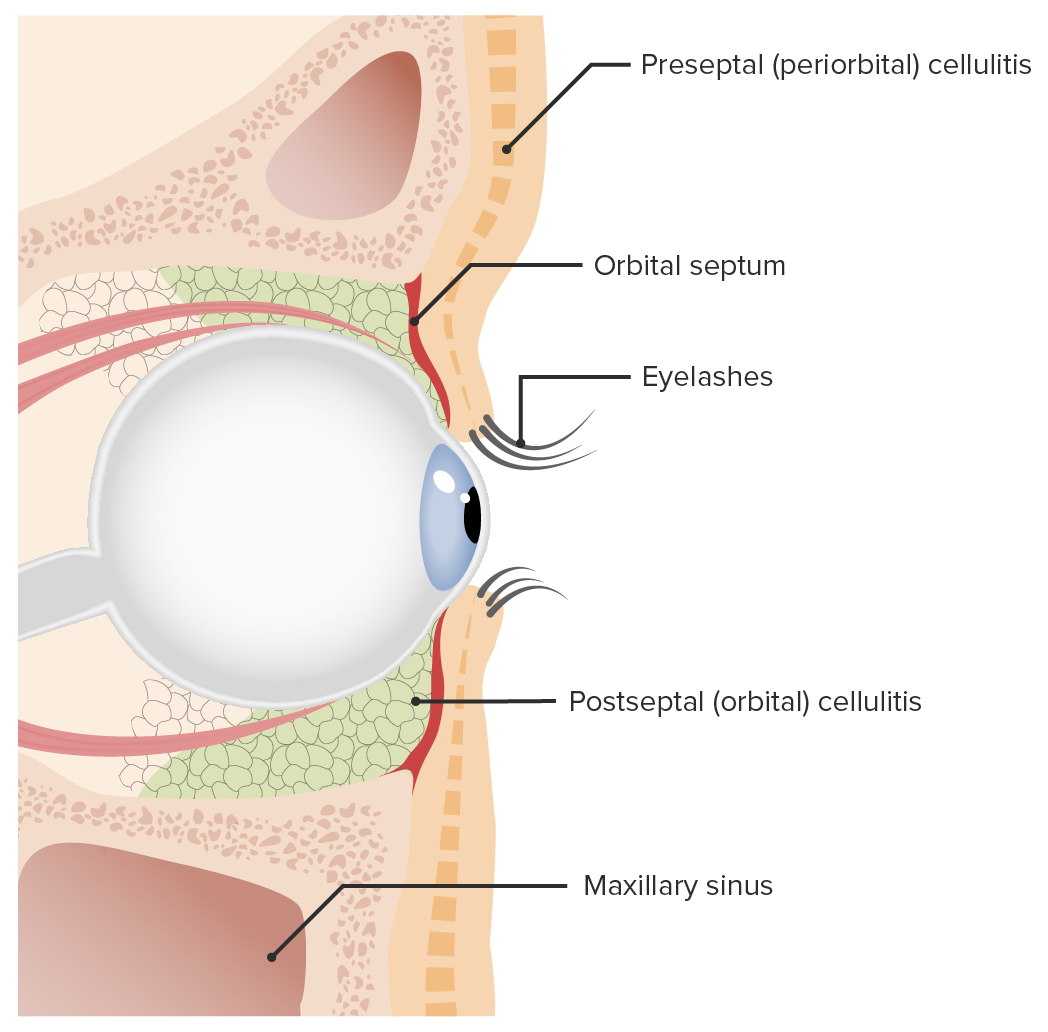
Celulitis preseptal y orbitaria:
La celulitis preseptal se diferencia de la celulitis orbitaria según dónde se encuentre la infección en relación con el tabique orbitario. La infección preseptal ocurre anteriormente al tabique orbitario, mientras que la celulitis orbitaria afecta al área posterior al tabique.
Microbiología:
La celulitis preseptal y orbitaria tienen hallazgos comunes:
Sin embargo, la celulitis orbitaria implica inflamación de los LOS Neisseria músculos extraoculares y tejidos grasos, que no se encuentra en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum la celulitis preseptal.
Señales de advertencia que levantan sospechas de celulitis orbitaria:
| Presentación clínica | Orbitaria | Preseptal |
|---|---|---|
| Aumento de volumen y enrojecimiento de los LOS Neisseria párpados, secreción ocular | Sí | Sí |
| Respuesta pupilar normal | Generalmente | Sí |
| Dolor Dolor Inflammation con el movimiento de los LOS Neisseria ojos | Sí | No |
| Diplopía | Puede estar presente | No |
| Oftalmoplejía | Puede estar presente | No |
| Proptosis Proptosis Retinoblastoma | Puede estar presente | No |
| Discapacidad visual | Puede estar presente | No |
| Quemosis (inflamación conjuntival) | Puede estar presente | Rara |
| Fiebre | Generalmente | Rara |
| Complicaciones |
|
Raras |
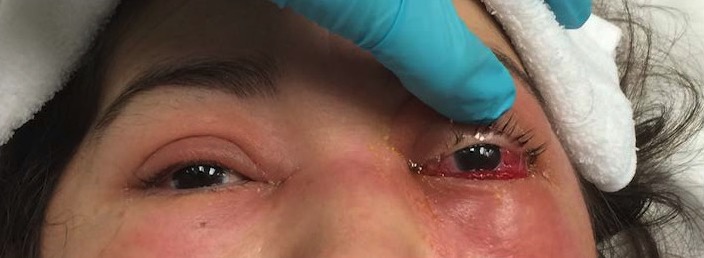
Celulitis orbitaria izquierda: La fotografía muestra edema y eritema del párpado superior e inferior izquierdo, con quemosis conjuntival.
Imagen: “External photograph” por Ruiz Department of Ophthalmology and Visual Science, The University of Texas Health Science Center at Houston, Houston, TX, USA. Licencia: CC BY 4.0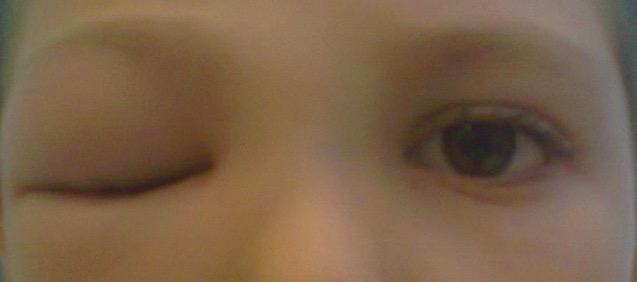
Celulitis preseptal derecha:
La fotografía muestra una inflamación periocular marcada, aislada y unilateral. El paciente presentaba movimiento ocular indoloro.
Generalmente, ambas afecciones se diagnostican clínicamente.
Imagenología:
TC con contraste:
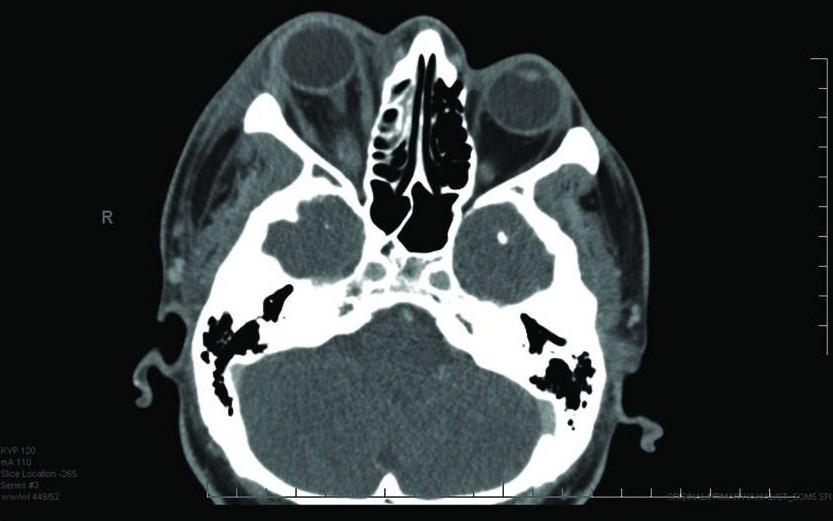
Celulitis orbitaria:
La TC muestra proptosis derecha e inflamación de los tejidos blandos faciales.
Las pruebas de laboratorio generalmente tienen un valor diagnóstico bajo.
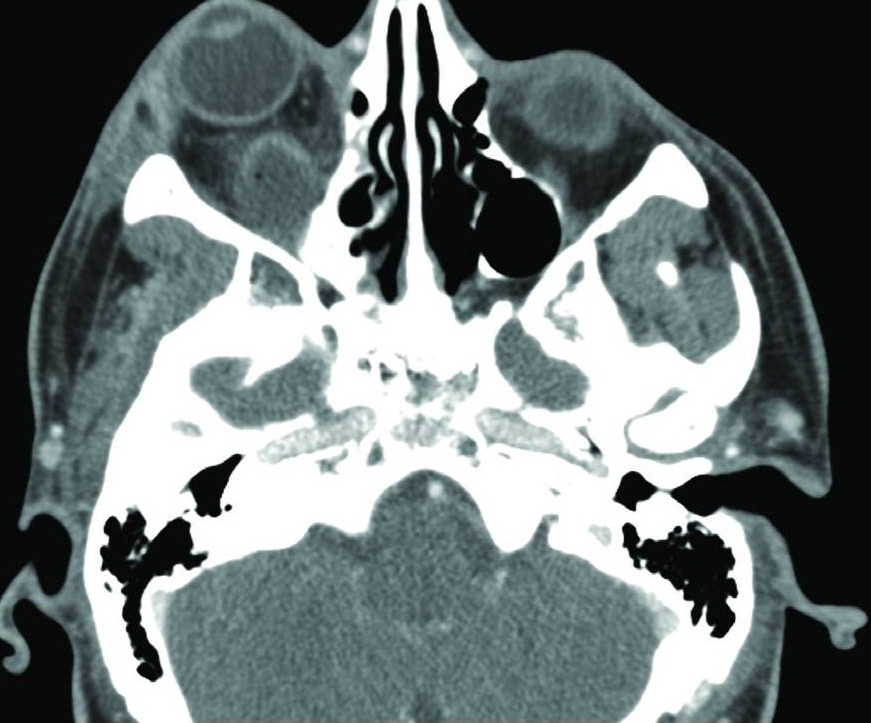
Absceso orbitario:
La TC muestra el desarrollo de un absceso (colección) posterior al ojo derecho.