Los LOS Neisseria anticonvulsivantes son agentes farmacológicos utilizados para el control de las convulsiones y/o para prevenirlas. Los LOS Neisseria anticonvulsivantes engloban varios medicamentos con diferentes mecanismos de acción, como el bloqueo de los LOS Neisseria canales iónicos (sodio (Na+), calcio) y la inhibición de la recaptación de ácido gamma aminobutírico ( GABA GABA The most common inhibitory neurotransmitter in the central nervous system. Receptors and Neurotransmitters of the CNS, por sus siglas en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum inglés). Los LOS Neisseria anticonvulsivantes de segunda generación ejercen sus efectos a través de estos mecanismos y se asocian a una buena eficacia, menos efectos tóxicos, mejor tolerabilidad y generalmente no requieren de monitorización de los LOS Neisseria niveles sanguíneos. Los LOS Neisseria medicamentos de esta clase incluyen el felbamato, la gabapentina, pregabalina, lamotrigina, levetiracetam Levetiracetam A pyrrolidinone and acetamide derivative that is used primarily for the treatment of seizures and some movement disorders, and as a nootropic agent. Second-Generation Anticonvulsant Drugs, oxcarbazepina, tiagabina, topiramato, zonisamida y la lacosamida. Los LOS Neisseria medicamentos anticonvulsivantes están indicados para las convulsiones focales, las convulsiones tónico-clónicas generalizadas, las convulsiones mioclónicas y el síndrome de Lennox-Gastaut. Algunos anticonvulsivantes también están indicados en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum afecciones no relacionadas con las convulsiones (e.g., trastorno bipolar Bipolar Nervous System: Histology). Los LOS Neisseria efectos secundarios más comunes son mareo, cefalea y somnolencia.
Last updated: Dec 15, 2025
Los LOS Neisseria anticonvulsivantes se utilizan para suprimir la actividad eléctrica anormal en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum el cerebro a través de diversos mecanismos.
El estado de hiperexcitabilidad de las neuronas es el resultado de 3 pasos:
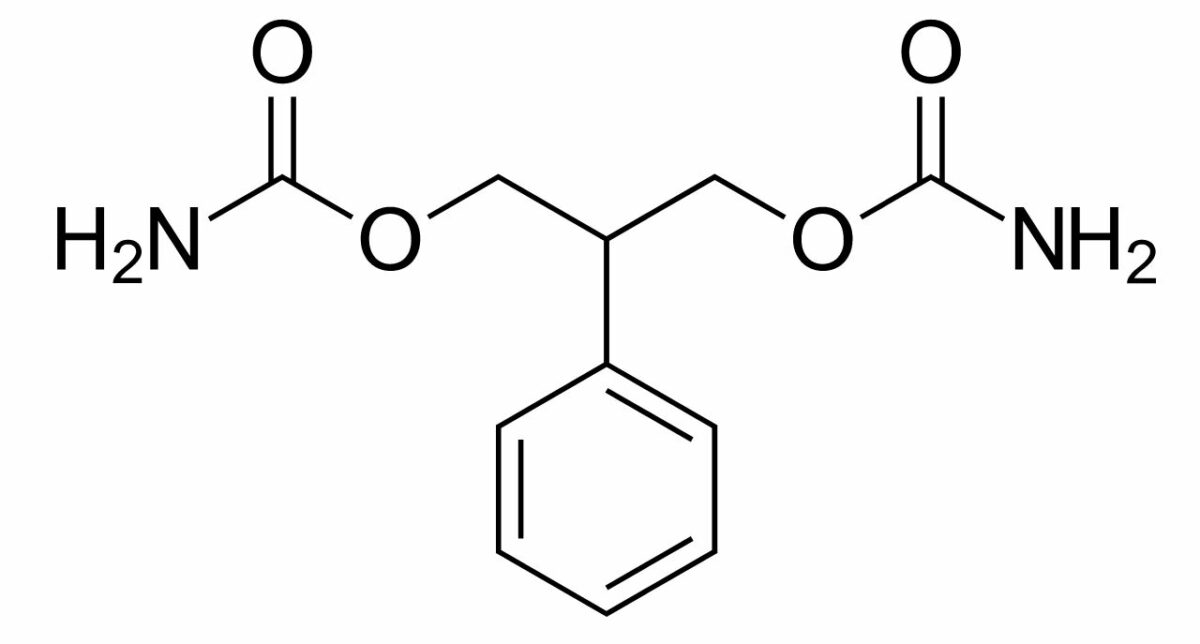
Estructura química del felbamato
Imagen: “Felbamate” por Harbin. Licencia: Dominio Público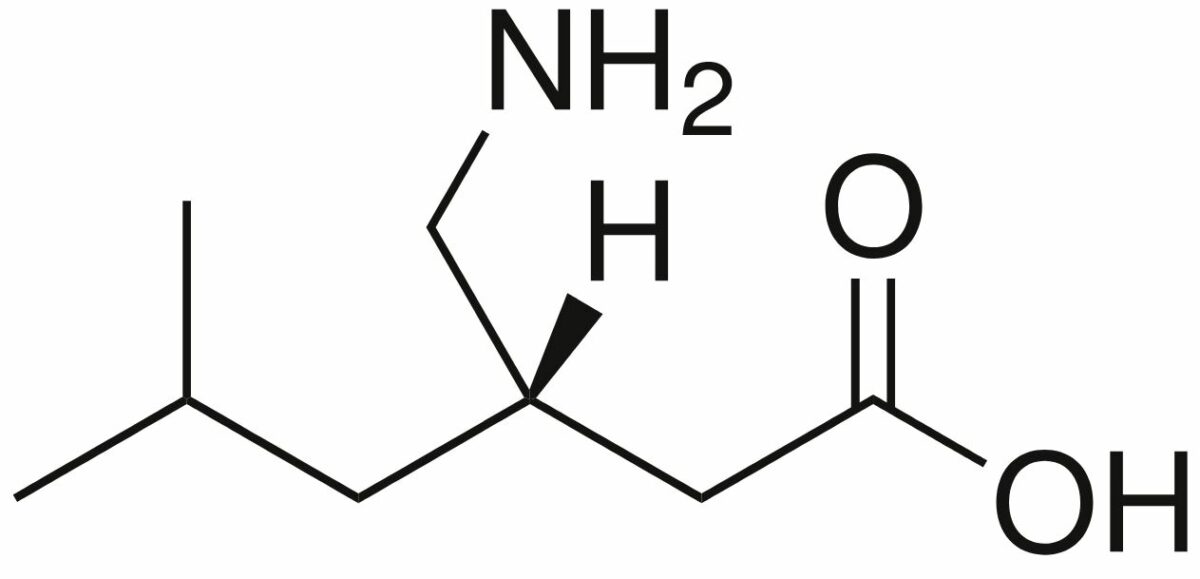
Estructura química de la pregabalina
Imagen: “Pregabalin” por Harbin. Licencia: Dominio Público| Medicamento | Farmacocinética | Indicaciones |
|---|---|---|
| Gabapentina |
|
|
| Pregabalina |
|
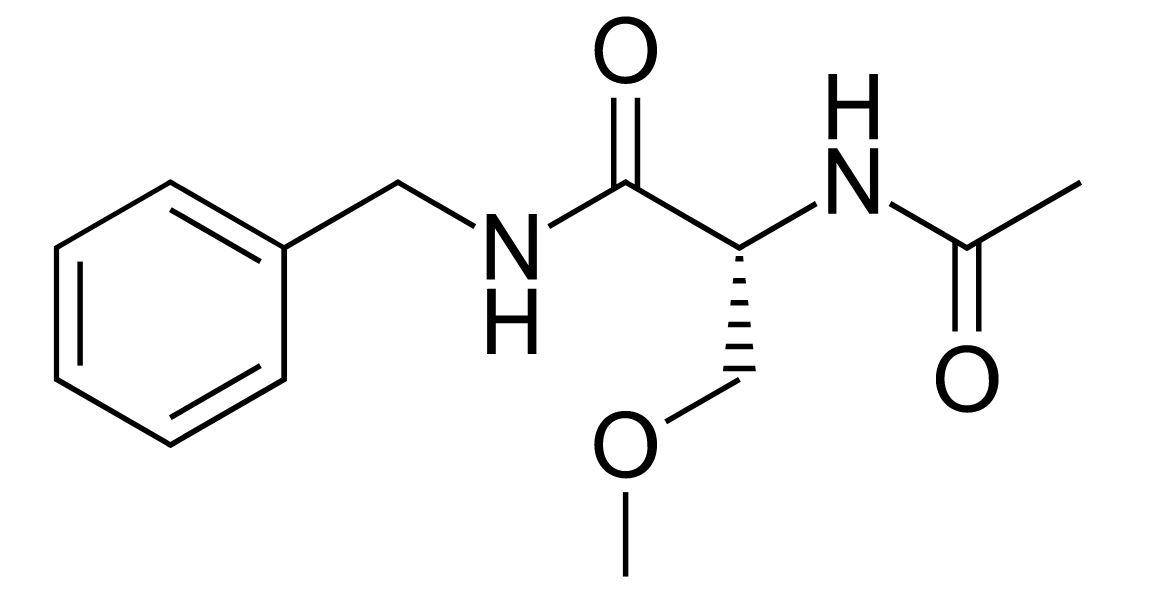
Estructura química de la lacosamida
Imagen: “Lacosamide” por Fvasconcellos. Licencia: Dominio Público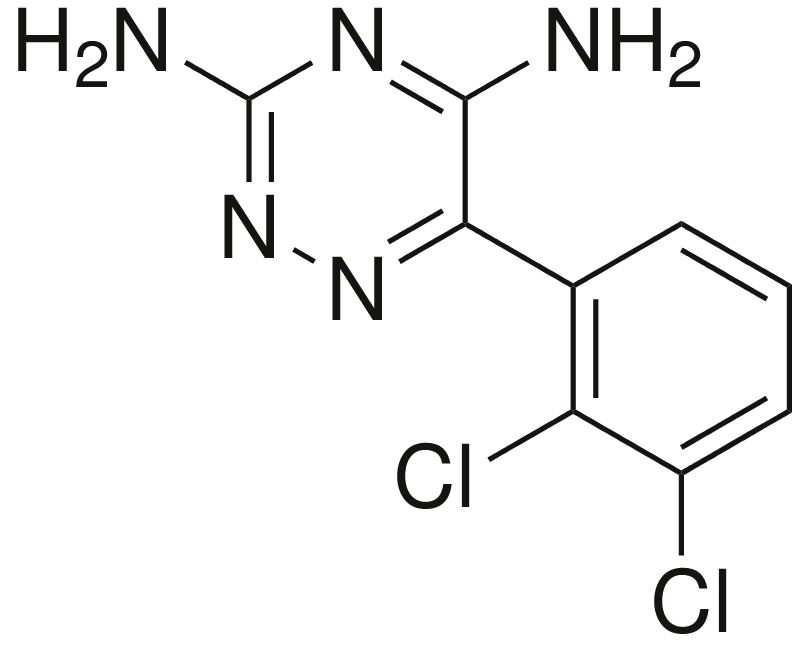
Estructura química de la lamotrigina
Imagen: “Lamotrigine” por Harbin. Licencia: Dominio Público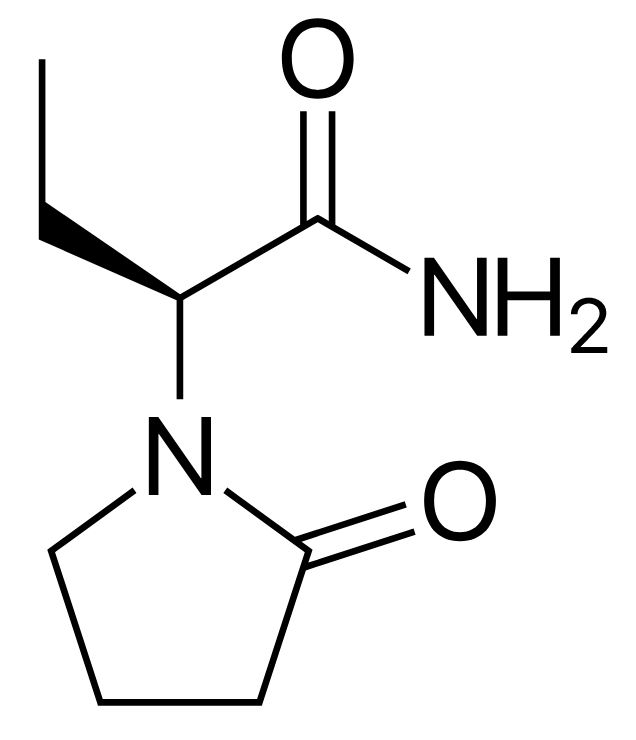
Estructura química del levetiracetam
Imagen: “Levetiracetam” por Harbin. Licencia: Dominio Público| Medicamento | Farmacocinética | Indicaciones |
|---|---|---|
| Levetiracetam Levetiracetam A pyrrolidinone and acetamide derivative that is used primarily for the treatment of seizures and some movement disorders, and as a nootropic agent. Second-Generation Anticonvulsant Drugs |
|
|
| Brivaracetam Brivaracetam Second-Generation Anticonvulsant Drugs |
|
Convulsiones focales (parciales) |
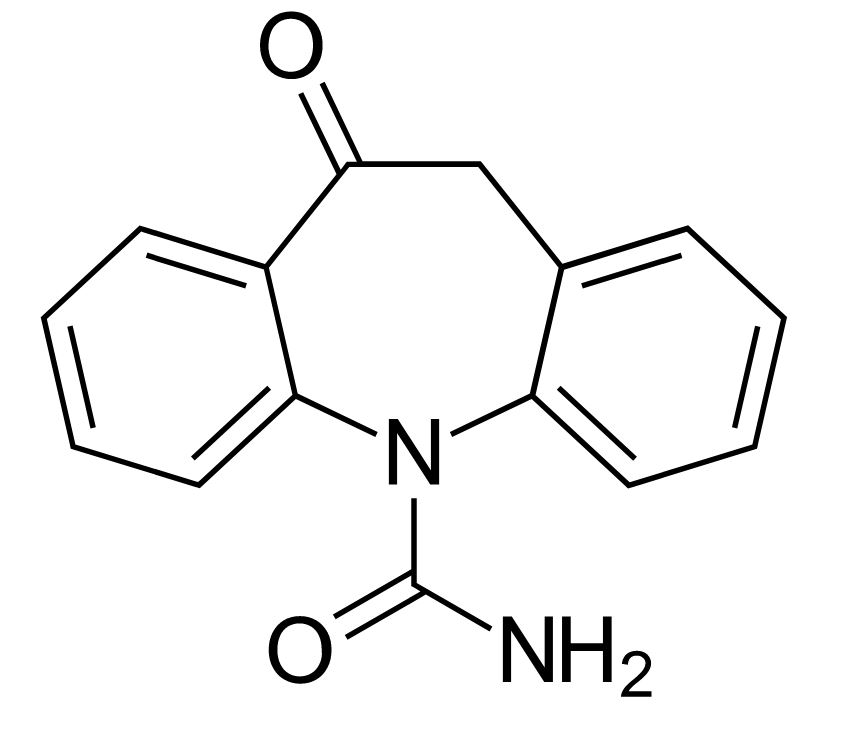
Estructura química de la oxcarbazepina
Imagen: “Oxcarbazepine” por Harbin. Licencia: Dominio Público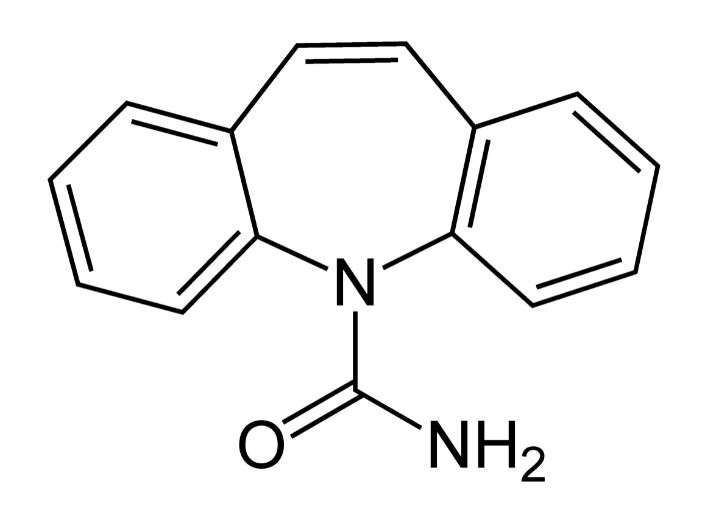
Estructura química de la carbamazepina
Imagen: “Carbamazepine Structural Formulae” por Jü. Licencia: Dominio PúblicoLa oxcarbazepina está indicada en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum las convulsiones focales (parciales).
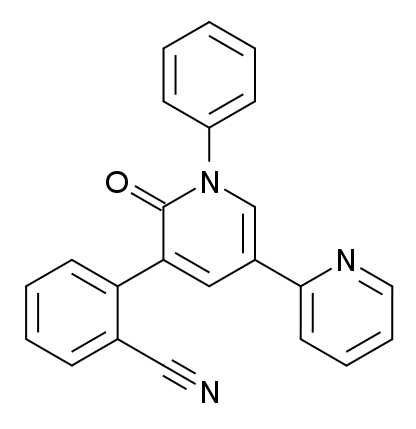
Estructura química del perampanel
Imagen: “Perampanel” por Meodipt. Licencia: Dominio Público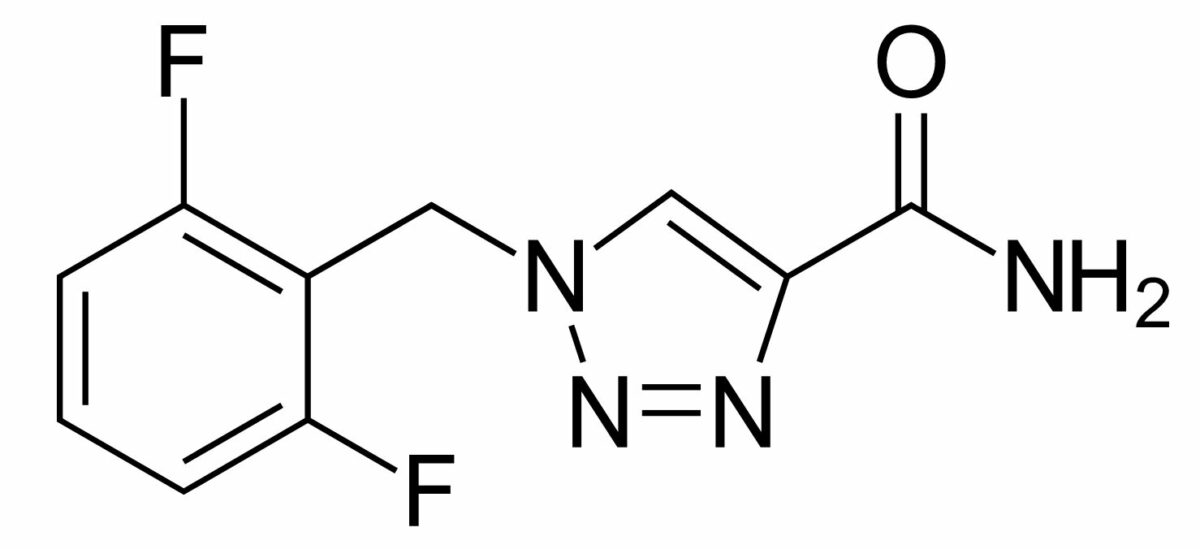
Estructura química de la rufinamida
Imagen: “Rufinamide”por Vaccinationist. Licencia: Dominio PúblicoLa rufinamida está indicada en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum el tratamiento complementario del síndrome de Lennox-Gestaut.
El estiripentol está indicado en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum el tratamiento del síndrome de Dravet (anteriormente conocido como epilepsia mioclónica grave de la infancia).
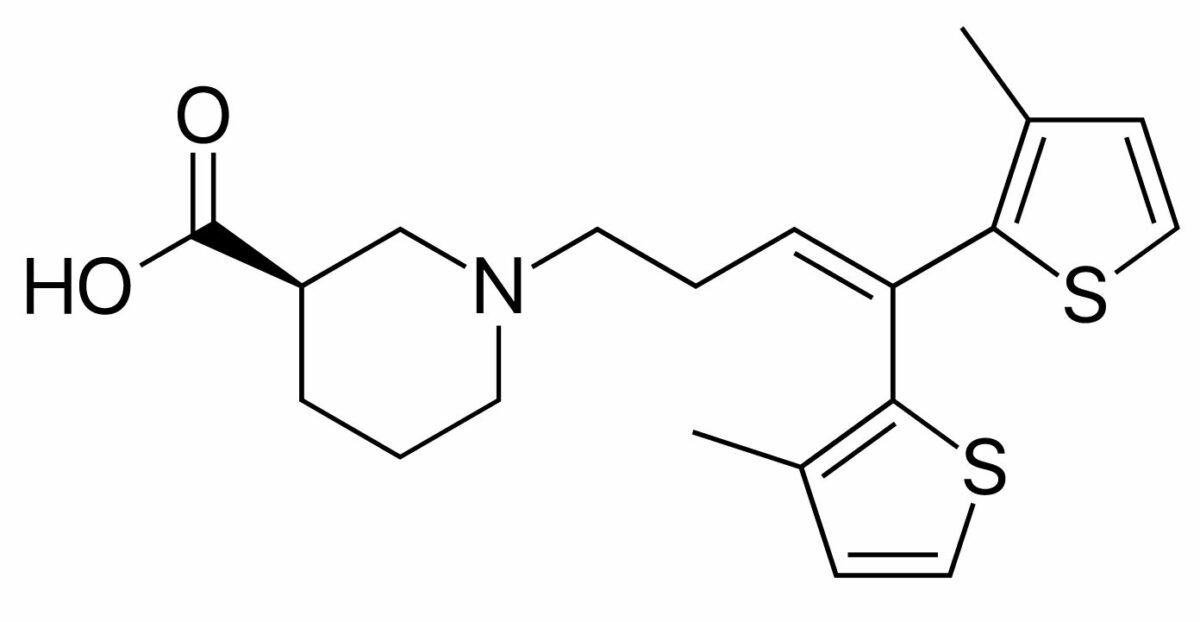
Estructura química de la tiagabina
Imagen: “Tiagabine” por Fvasconcellos. Licencia: Dominio PúblicoLa tiagabina está indicada para el tratamiento complementario de las convulsiones focales (parciales).
Estructura química del topiramato
Imagen: “Topiramate” por UnicornFightCluba. Licencia: Dominio Público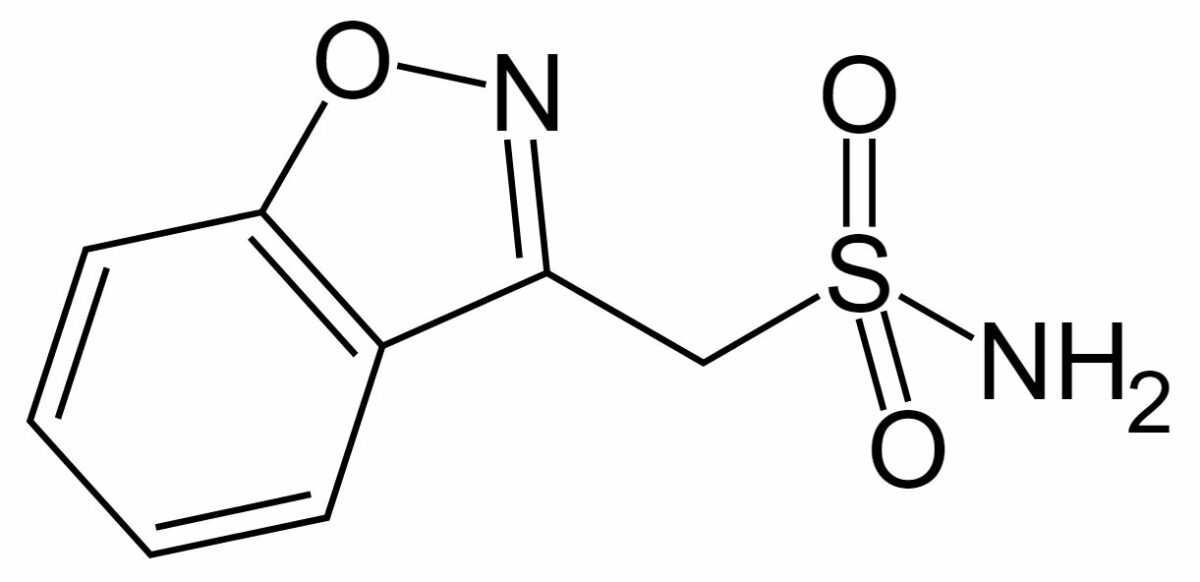
Estructura química de la zonisamida
Imagen: “Zonisamide” por Fvasconcellos. Licencia: Dominio PúblicoLa zonisamida está indicada para el tratamiento complementario de las convulsiones focales (parciales).
| Sitio/factor afectado | Principal mecanismo de acción | Medicamentos |
|---|---|---|
| Canales de Na+ | Inhibición de los LOS Neisseria canales de Na+sensibles a voltaje |
|
| Potenciación de la inactivación lenta |
|
|
| Canales de calcio | Bloqueo de los LOS Neisseria canales de calcio de tipo T | Zonisamida* |
| Modulación de los LOS Neisseria canales de calcio (subunidad α2δ) |
|
|
| GABA GABA The most common inhibitory neurotransmitter in the central nervous system. Receptors and Neurotransmitters of the CNS | Inhibidores de la recaptación de GABA GABA The most common inhibitory neurotransmitter in the central nervous system. Receptors and Neurotransmitters of the CNS |
|
| Estimulación de los LOS Neisseria receptores GABA GABA The most common inhibitory neurotransmitter in the central nervous system. Receptors and Neurotransmitters of the CNS |
|
|
| Glutamato | Antagonistas de los LOS Neisseria receptores de glutamato |
|
| ↓ Liberación de glutamato | Lamotrigina* | |
| Liberación de neurotransmisores | Moduladores de la vesícula sináptica 2A |
|
| Indicaciones | Condiciones específicas | Medicamentos |
|---|---|---|
| Relacionado con convulsiones | Convulsiones focales (parciales) |
|
| Convulsiones tónico-clónicas primarias generalizadas |
|
|
| Síndrome de Lennox-Gastaut |
|
|
| Epilepsia mioclónica juvenil | Levetiracetam Levetiracetam A pyrrolidinone and acetamide derivative that is used primarily for the treatment of seizures and some movement disorders, and as a nootropic agent. Second-Generation Anticonvulsant Drugs | |
| Espasmos infantiles y convulsiones parciales complejas refractarias | Vigabatrina | |
| Síndrome de Dravet | Estiripentol | |
| No relacionado a convulsiones |
|
Pregabalina |
| Neuralgia postherpética |
|
|
| Trastorno bipolar Bipolar Nervous System: Histology | Lamotrigina | |
| Profilaxis de la migraña | Topiramato |