Los LOS Neisseria opiáceos son medicamentos derivados de la savia de la amapola. Los LOS Neisseria opiáceos se han utilizado desde la antigüedad para el alivio del dolor Dolor Inflammation agudo severo. Los LOS Neisseria opioides son opiáceos sintéticos con propiedades sustancialmente similares a las de los LOS Neisseria opiáceos. Conocidos por su notable eficacia, los LOS Neisseria opioides inducen sus efectos ( analgesia Analgesia Methods of pain relief that may be used with or in place of analgesics. Anesthesiology: History and Basic Concepts, euforia y sedación) al AL Amyloidosis interactuar con los LOS Neisseria receptores opioides (μ, κ y δ) del sistema nervioso. Los LOS Neisseria opiáceos/opioides tienen efectos secundarios que incluyen depresión respiratoria, náuseas y vómitos, disminución de la motilidad gastrointestinal y estreñimiento, tolerancia, dependencia y adicción.
Last updated: May 30, 2022
Los LOS Neisseria opioides son una clase de medicamentos naturales o sintéticos que actúan sobre los LOS Neisseria receptores opioides para proporcionar analgesia Analgesia Methods of pain relief that may be used with or in place of analgesics. Anesthesiology: History and Basic Concepts y efectos en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum el sistema nervioso central (SNC).
La siguiente tabla resume y compara los LOS Neisseria efectos de los LOS Neisseria receptores opioides:
| Receptor Receptor Receptors are proteins located either on the surface of or within a cell that can bind to signaling molecules known as ligands (e.g., hormones) and cause some type of response within the cell. Receptors Mu (μ) | Receptor Receptor Receptors are proteins located either on the surface of or within a cell that can bind to signaling molecules known as ligands (e.g., hormones) and cause some type of response within the cell. Receptors Kappa (κ) | Receptor Receptor Receptors are proteins located either on the surface of or within a cell that can bind to signaling molecules known as ligands (e.g., hormones) and cause some type of response within the cell. Receptors Delta (δ) | |
|---|---|---|---|
| Efecto sobre la analgesia Analgesia Methods of pain relief that may be used with or in place of analgesics. Anesthesiology: History and Basic Concepts | Espinal y central | Espinal | Espinal |
| Efecto en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum el tracto gastrointestinal | Peristalsis Peristalsis A movement, caused by sequential muscle contraction, that pushes the contents of the intestines or other tubular organs in one direction. Gastrointestinal Motility disminuida | ||
| Otros efectos |
|
|
|
| Habituación | Ninguna | Ninguna | Tolerancia |
| Agonistas |
|
|
|
SNC:
Periféricos:
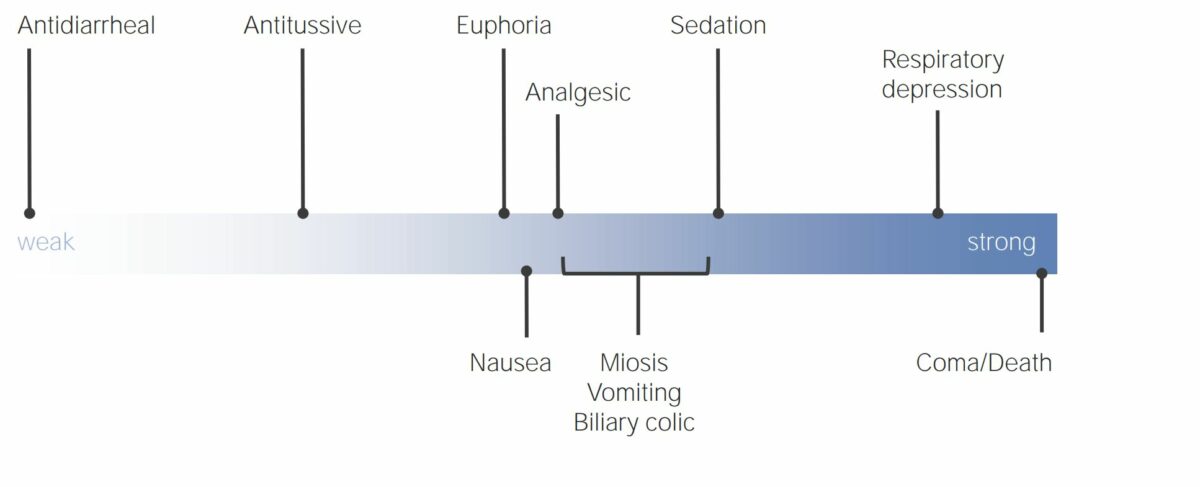
Efectos de los analgésicos opioides en relación con la potencia del medicamento
Imagen por Lecturio. Licencia: CC BY-NC-SA 4.0Los LOS Neisseria analgésicos opioides pueden clasificarse en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum función de su actividad sobre los LOS Neisseria receptores opioides:
Los LOS Neisseria opioides pueden caracterizarse como:
La siguiente tabla resume el enfoque gradual recomendado para el tratamiento del dolor Dolor Inflammation:
| Paso | Terapia recomendada |
|---|---|
| 1 | Analgésicos no opioides |
| 2 | Analgésicos no opioides + opioides suaves ( tramadol Tramadol A narcotic analgesic proposed for severe pain. It may be habituating. Opioid Analgesics) |
| 3 | Analgésicos no opioides + opioides fuertes (morfina, hidromorfona y oxicodona) |
| 4 | Técnicas invasivas como la inyección epidural, anestesia local periférica y bloqueo ganglionar |
| Medicamento | MEM |
|---|---|
| Codeína | 0,15 |
| Fentanilo transdérmico ( en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum mcg/h) | 2,4 |
| Hidrocodona | 1 |
| Hidromorfona | 4 |
Metadona:
|
|
| Morfina | 1 |
| Oxicodona | 1,5 |
| Oximorfona | 3 |
Absolutas:
Relativas:
Utilizar con precaución:
La siguiente tabla compara los LOS Neisseria antagonistas opioides más comunes:
| Medicamento | Mecanismo | Indicación | Efectos secundarios |
|---|---|---|---|
| Naloxona | Mu: antagonista competitivo |
|
Abstinencia de opioides |
| Naltrexona | Antagonista competitivo de los LOS Neisseria receptores mu, kappa y delta |
|
|
| Metilnaltrexona | Mu: antagonista competitivo en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum el tracto gastrointestinal (no atraviesa la barrera hematoencefálica) | Estreñimiento inducido por opioides |
|
La siguiente tabla compara y contrasta las características de los LOS Neisseria analgésicos opioides:
| Medicamento y formulación | Efectos de los LOS Neisseria receptores | Farmacocinética | Datos importantes |
|---|---|---|---|
| Agonistas opioides | |||
| Morfina | Agonista fuerte |
|
El metabolito tiene efectos potenciales de neuroexcitación. |
| Fentanilo | Agonista fuerte |
|
Formulación transdérmica de liberación prolongada |
| Hidromorfona | Agonista fuerte |
|
|
| Codeína | Agonista moderado |
|
Grupo III en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum combinación con paracetamol paracetamol Acetaminophen is an over-the-counter nonopioid analgesic and antipyretic medication and the most commonly used analgesic worldwide. Despite the widespread use of acetaminophen, its mechanism of action is not entirely understood. Acetaminophen |
| Oxicodona | Agonista moderado |
|
A menudo se combina con el paracetamol paracetamol Acetaminophen is an over-the-counter nonopioid analgesic and antipyretic medication and the most commonly used analgesic worldwide. Despite the widespread use of acetaminophen, its mechanism of action is not entirely understood. Acetaminophen |
| Hidrocodona | Agonista moderado |
|
A menudo se combina con el paracetamol paracetamol Acetaminophen is an over-the-counter nonopioid analgesic and antipyretic medication and the most commonly used analgesic worldwide. Despite the widespread use of acetaminophen, its mechanism of action is not entirely understood. Acetaminophen |
| Tramadol Tramadol A narcotic analgesic proposed for severe pain. It may be habituating. Opioid Analgesics |
|
|
|
| Metadona |
|
|
|
| Agonistas-antagonistas | |||
| Nalbufina |
|
|
|
| Buprenorfina |
|
|
|