Los LOS Neisseria niños son especialmente vulnerables a desarrollar deshidratación porque tienen una mayor pérdida insensible de agua y un ritmo metabólico más elevado que los LOS Neisseria adultos. Además, la incapacidad de los LOS Neisseria niños para comunicar sus necesidades se agrava con las grandes pérdidas de líquidos (e.g., diarrea, vómitos), lo que les hace HACE Altitude Sickness correr un riesgo aún mayor. La deshidratación se define como una disminución del agua corporal total, y puede caracterizarse como leve, moderada o grave. El tratamiento de reposición de líquidos se basa en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum la gravedad. Los LOS Neisseria médicos deben estar preparados para administrar una terapia de rehidratación óptima, además de las otras medidas necesarias para la enfermedad causante. Cuando se trata con prontitud, la deshidratación empieza a resolverse clínicamente en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum las primeras horas.
Last updated: Dec 15, 2025
La deshidratación es una disminución del agua corporal total, tanto intracelular como extracelular.
La deshidratación en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum los LOS Neisseria niños a nivel mundial es causada principalmente por la diarrea:
En EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum la mayoría de los LOS Neisseria casos, una buena toma de antecedentes y el examen físico son suficientes para diagnosticar la deshidratación y su etiología. Las pruebas de laboratorio se reservan para los LOS Neisseria casos graves y para monitorizar la rehidratación.
| Leve | Moderada | Severa | |
|---|---|---|---|
| Pérdida de peso | < 5% en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum lactantes, < 3% en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum niños mayores | 5%–10% en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum lactantes, 3%–9% en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum niños mayores | > 10% en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum lactantes, > 9% en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum niños mayores |
| Mucosas secas (primer signo) | – | +/-, se ven secas | +, se ven muy secas |
| Turgencia cutánea (último signo) | + | +/- | -, signo del pliegue cutáneo |
| Depresión de la fontanela anterior | – | + | +/++ |
| Estado mental | Normal | Fatigado/irritable | Apatía/letargia |
| Enoftalmos | – | + | + |
| Respiración | Normal | Profunda, puede ser taquipneica | Profunda y taquipneica |
| Frecuencia cardíaca | Normal | Aumentada | Muy aumentada |
| Hipotensión | – | + | + |
| Perfusión distal | Normal | Sensación fría, 3–4 segundos | Acrocianótico, > 4 segundos |
| Gasto urinario | Disminuido | Oliguria Oliguria Decreased urine output that is below the normal range. Oliguria can be defined as urine output of less than or equal to 0. 5 or 1 ml/kg/hr depending on the age. Renal Potassium Regulation | Oliguria Oliguria Decreased urine output that is below the normal range. Oliguria can be defined as urine output of less than or equal to 0. 5 or 1 ml/kg/hr depending on the age. Renal Potassium Regulation/ anuria Anuria Absence of urine formation. It is usually associated with complete bilateral ureteral (ureter) obstruction, complete lower urinary tract obstruction, or unilateral ureteral obstruction when a solitary kidney is present. Acute Kidney Injury |

Componentes del CHEM-7:
Na: sodio
Cl: cloruro
BUN: nitrógeno ureico en sangre (por sus siglas en inglés)
K: potasio
HCO3: bicarbonato
Cr: creatinina
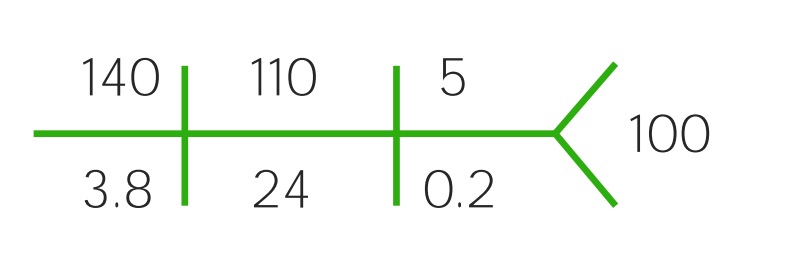
CHEM-7 con valores normales
Imagen por Lecturio.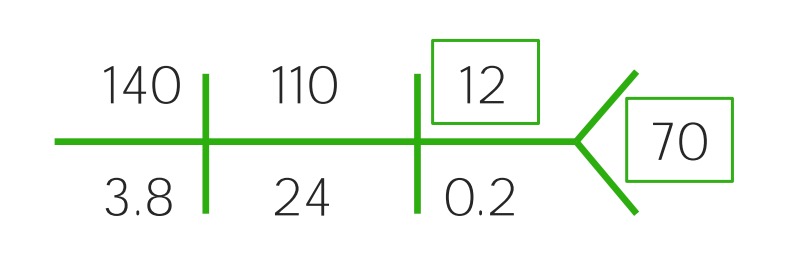
Ejemplo de un CHEM-7 para un niño con deshidratación leve: Obsérvese el ligero aumento del BUN y la disminución de la glucosa.
Imagen por Lecturio.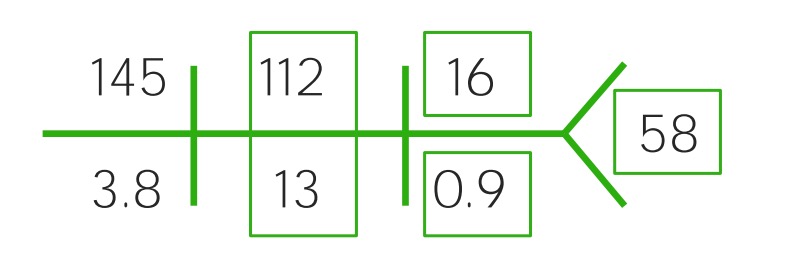
Ejemplo de un CHEM-7 para un niño con deshidratación moderada: Obsérvese el aumento de sodio (145), cloruro (112) y BUN (16), mientras que el bicarbonato (13) y la glucosa (58) han disminuido bruscamente. Se está acidificando.
Imagen por Lecturio.
Ejemplo de un CHEM-7 para un niño con deshidratación grave: Obsérvese el aumento de sodio (180), cloruro (142), BUN (40) y creatinina (2,3), mientras que el bicarbonato (8) y la glucosa (48) han disminuido bruscamente. Se está acidificando.
Imagen por Lecturio.La deshidratación severa puede causar hipoperfusión del cerebro y de los LOS Neisseria órganos vitales y se considera una emergencia médica que debe ser atendida rápidamente.
Un niño que pesa 25 kg con deshidratación severa:
Abordaje de la evaluación y el tratamiento con soluciones de reposición oral o líquidos intravenosos de los niños con deshidratación en función de la gravedad de los síntomas
Imagen por Lecturio.Necesidades diarias = líquidos de mantenimiento + líquidos de crecimiento: