La tos TOS Thoracic outlet syndrome (TOS) is a broad term used for a spectrum of syndromes related to the general region of the thoracic outlet, which involves the compression or irritation of elements of the brachial plexus, subclavian artery, or subclavian vein. Thoracic Outlet Syndrome ferina es una infección bacteriana de las vías respiratorias, altamente contagiosa y potencialmente mortal, causada por Bordetella pertussis Bordetella pertussis A species of gram-negative, aerobic bacteria that is the causative agent of whooping cough. Its cells are minute coccobacilli that are surrounded by a slime sheath. Bordetella. La enfermedad tiene 3 fases clínicas, la segunda y la tercera de las cuales se caracterizan por una tos TOS Thoracic outlet syndrome (TOS) is a broad term used for a spectrum of syndromes related to the general region of the thoracic outlet, which involves the compression or irritation of elements of the brachial plexus, subclavian artery, or subclavian vein. Thoracic Outlet Syndrome paroxística intensa, una inspiración violenta y vómitos después de la tos TOS Thoracic outlet syndrome (TOS) is a broad term used for a spectrum of syndromes related to the general region of the thoracic outlet, which involves the compression or irritation of elements of the brachial plexus, subclavian artery, or subclavian vein. Thoracic Outlet Syndrome. La tos TOS Thoracic outlet syndrome (TOS) is a broad term used for a spectrum of syndromes related to the general region of the thoracic outlet, which involves the compression or irritation of elements of the brachial plexus, subclavian artery, or subclavian vein. Thoracic Outlet Syndrome ferina puede prevenirse con una vacuna que se administra como parte de la mayoría de las vacunas rutinarias y que suele comenzar a la edad de 6 semanas. El diagnóstico se basa en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum los LOS Neisseria antecedentes y se confirma con la detección del organismo mediante cultivo o reacción en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum cadena de la polimerasa. Si se sospecha de tos TOS Thoracic outlet syndrome (TOS) is a broad term used for a spectrum of syndromes related to the general region of the thoracic outlet, which involves the compression or irritation of elements of the brachial plexus, subclavian artery, or subclavian vein. Thoracic Outlet Syndrome ferina, debe iniciarse inmediatamente una terapia antibiótica con macrólidos, aunque esté pendiente la confirmación del laboratorio.
Last updated: Dec 15, 2025
Las personas que corren el riesgo de contraer la tosferina y/o la enfermedad grave son las siguientes:
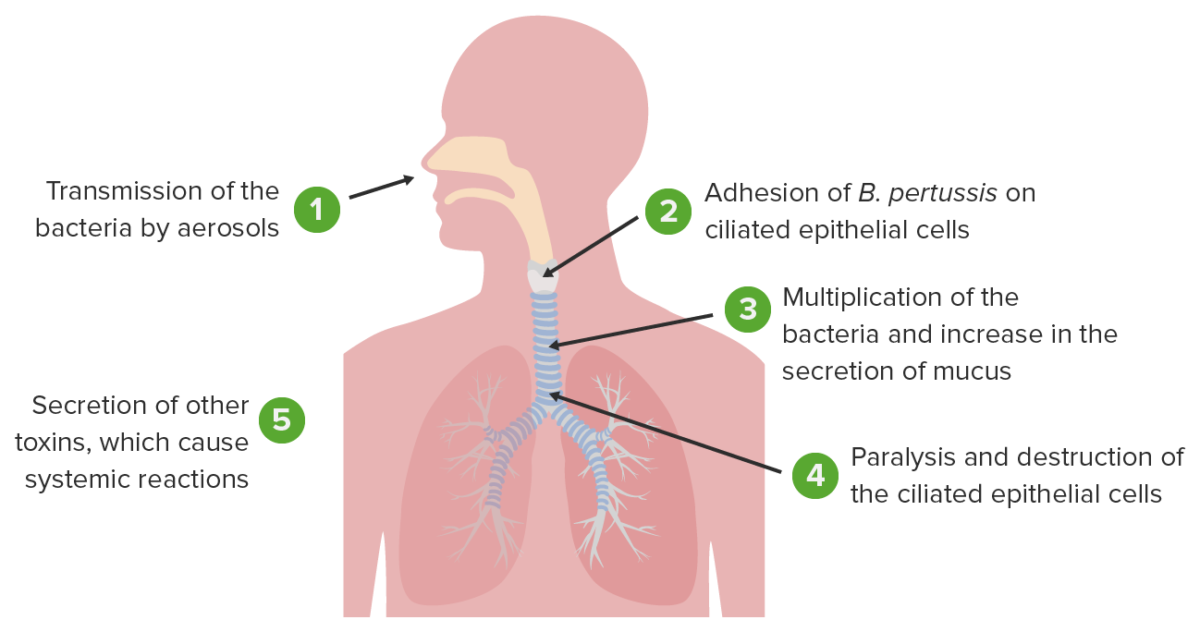
Fisiopatología de la Bordetella pertussis causante de la tos ferina
Imagen por Lecturio.
Tinción de Gram de la bacteria Bordetella pertussis
Image: “Gram stain of the bacteria Bordetella pertussis” por CDC/Public Health Image Library. Licencia: Dominio PúblicoSi la historia clínica apoya firmemente el diagnóstico de tosferina, se sugiere encarecidamente iniciar la terapia antibiótica mientras se esperan los LOS Neisseria resultados de las pruebas.
References: