El oligohidramnios se refiere a un volumen de líquido amniótico menor al esperado para la edad gestacional actual. El oligohidramnios se diagnostica mediante ultrasonido y se define como un índice de líquido amniótico de ≤ 5 cm o una bolsa vertical única más profunda de < 2 cm en el 2do o 3er trimestre. Las etiologías incluyen insuficiencia uteroplacentaria, medicamentos, malformaciones fetales (especialmente relacionadas con los sistemas renal/urinario), anomalías cromosómicas fetales e infecciones maternas "toxoplasmosis, otros agentes, rubéola, citomegalovirus y herpes simple" (TORCH). El tratamiento implica una estrecha monitorización prenatal. Las complicaciones incluyen hipoplasia pulmonar, parto pretérmino y deformidades musculoesqueléticas por compresión prolongada. El oligohidramnios también se asocia con frecuencia con restricción del crecimiento e intolerancia fetal al AL Amyloidosis trabajo de parto, lo que requiere un parto por cesárea. El pronóstico es extremadamente malo cuando se diagnostica en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum el 1er y 2do trimestre, pero generalmente es favorable en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum el 3er trimestre.
Last updated: Dec 15, 2025
La disminución del volumen de líquido amniótico para la edad gestacional se conoce como oligohidramnios. El oligohidramnios se diagnostica en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum función de las mediciones de ultrasonido del volumen de líquido amniótico y se puede definir como:
El anhidramnios es un caso extremo de oligohidramnios sin presencia de bolsas medibles de líquido amniótico.
El volumen de líquido amniótico está determinado por el volumen de líquido que entra y sale del saco amniótico. Los LOS Neisseria principales contribuyentes son:
El oligohidramnios es el resultado de una disminución de la producción de líquido en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum relación con su eliminación.
Las etiologías específicas que conducen al AL Amyloidosis oligohidramnios incluyen:
Se debe obtener lo siguiente de los LOS Neisseria antecedentes médicos de un individuo:
El líquido amniótico se puede evaluar cuantitativa y cualitativamente con ultrasonido. Para el diagnóstico, se recomienda una evaluación cuantitativa midiendo el índice de líquido amniótico y/o la bolsa vertical única más profunda.
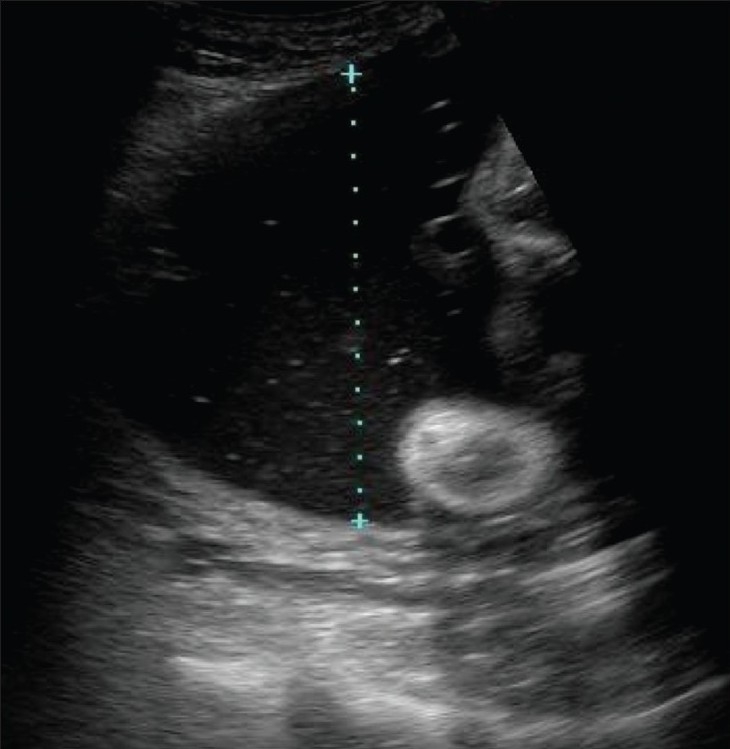
Técnica de ultrasonido para medir una bolsa vertical única de líquido:
En la imagen hay polihidramnios (exceso de líquido amniótico).
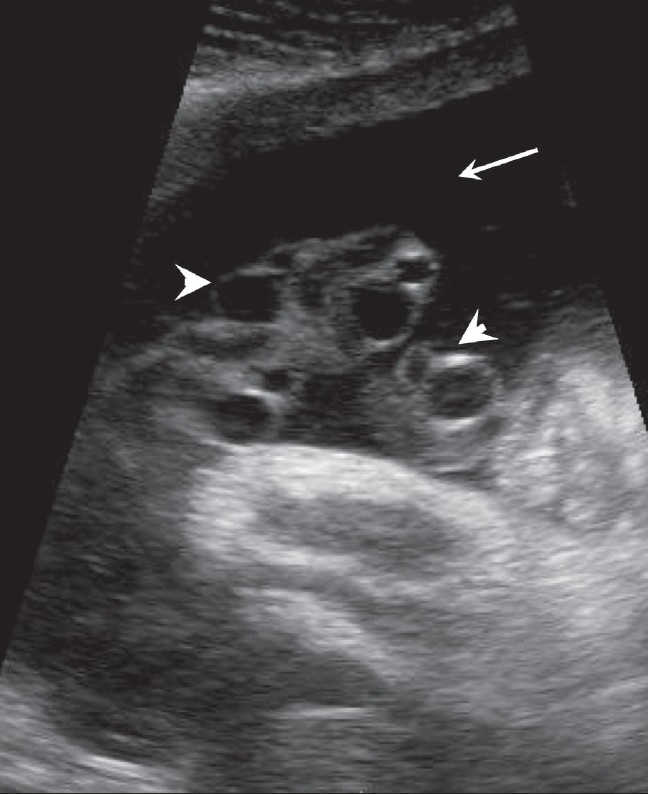
Se observa una bolsa de líquido amniótico (flecha) que contiene lazos de cordón (puntas de flecha) en el ultrasonido:
El cordón debe excluirse al medir el volumen de líquido amniótico.
Si a un paciente se le diagnostica oligohidramnios, se pueden indicar pruebas adicionales para identificar la etiología subyacente:
El pronóstico fetal/neonatal depende de la causa, la gravedad, la edad gestacional en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum el momento del diagnóstico y la duración del oligohidramnios.
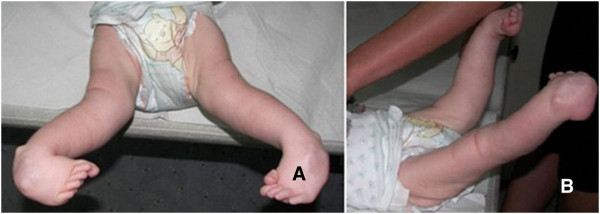
Artrogriposis observada en un lactante:
Contracturas congénitas que pueden resultar de movimiento intrauterino disminuido y oligohidramniosA: vista frontal
B: vista lateral