La obesidad es una afección asociada al AL Amyloidosis exceso de peso corporal, concretamente a la deposición de un exceso de tejido adiposo. La obesidad se considera una epidemia mundial. Las principales influencias provienen de la dieta occidental y el estilo de vida sedentario, pero los LOS Neisseria mecanismos exactos probablemente incluyen una mezcla de factores genéticos y ambientales. Varias afecciones están asociadas a la obesidad, incluyendo diabetes Diabetes Diabetes mellitus (DM) is a metabolic disease characterized by hyperglycemia and dysfunction of the regulation of glucose metabolism by insulin. Type 1 DM is diagnosed mostly in children and young adults as the result of autoimmune destruction of β cells in the pancreas and the resulting lack of insulin. Type 2 DM has a significant association with obesity and is characterized by insulin resistance. Diabetes Mellitus, hipertensión y enfermedades cardíacas, las cuales contribuyen a generar importantes costos para los LOS Neisseria sistemas de salud. El diagnóstico suele basarse en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum la medición del IMC, donde la obesidad se define como IMC > 30. El tratamiento incluye cambios en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum el estilo de vida, medicamentos o, en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum casos severos, cirugía bariátrica.
Last updated: Dec 15, 2025
La obesidad es una afección asociada con el exceso de peso corporal, específicamente con el depósito excesivo de tejido adiposo.
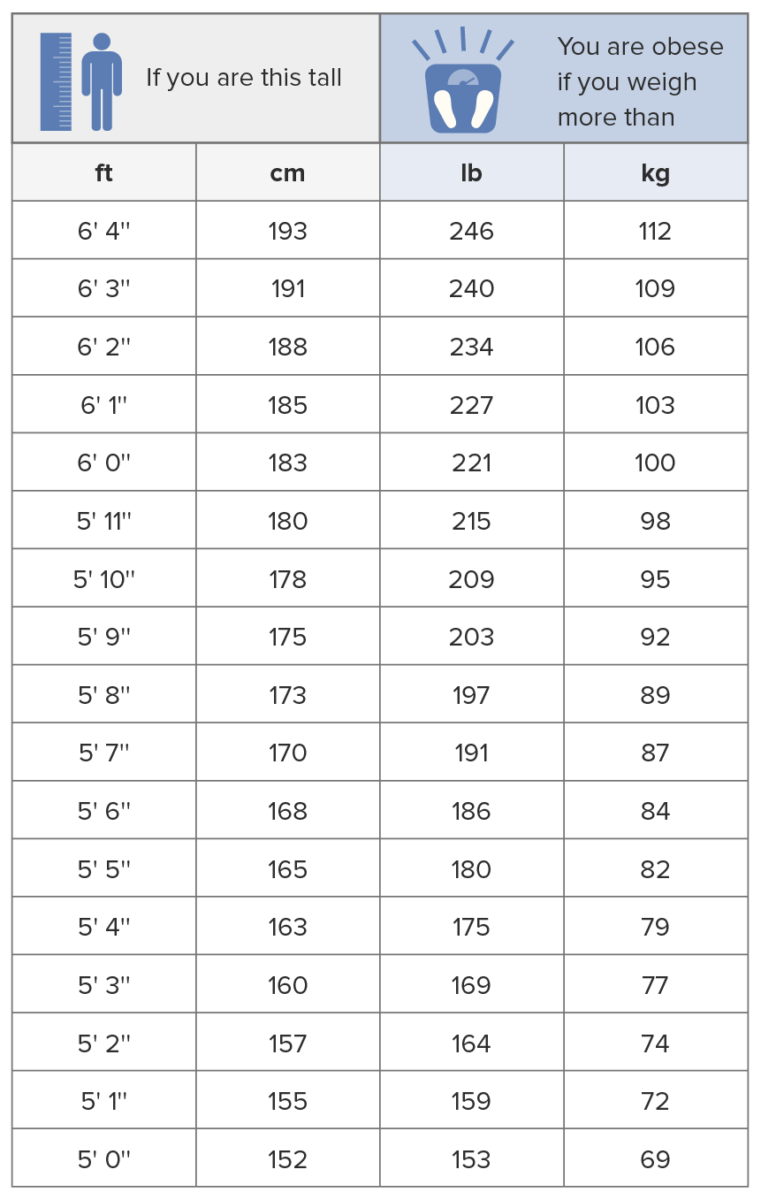
Tabla del índice de masa corporal
Imagen por Lecturio.Se cree que la naturaleza de la obesidad es multifactorial. El sedentarismo y el aumento de la ingesta de calorías parecen ser las causas más comunes.
Las causas pueden clasificarse además por:
Los LOS Neisseria medicamentos asociados con el aumento de peso incluyen:
La obesidad está asociada a un aumento de la mortalidad y tiene un impacto negativo en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum casi todos los LOS Neisseria sistemas de órganos. La obesidad abdominal se asocia específicamente con un mayor riesgo cardiovascular.
Los LOS Neisseria efectos que se observan comúnmente son:
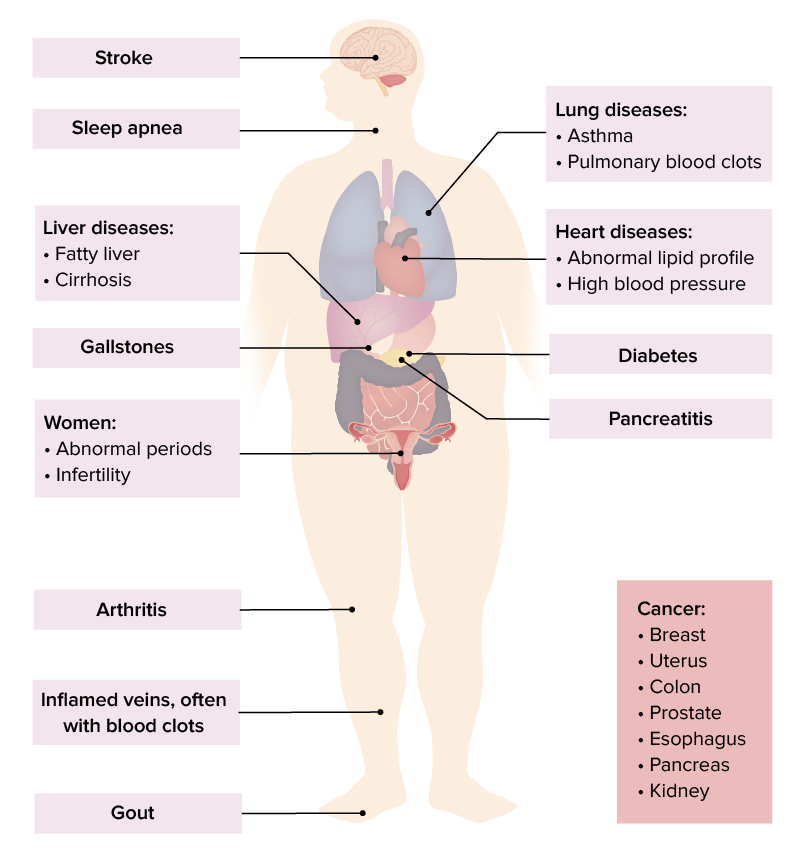
Una muestra de las complicaciones de la obesidad
Imagen por Lecturio.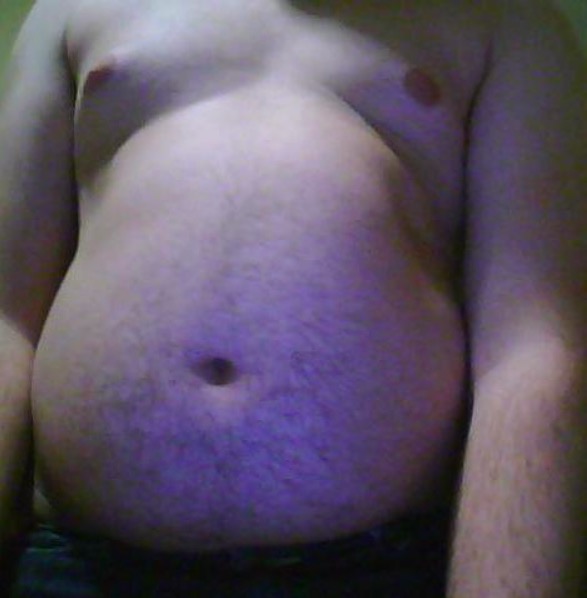
Obesidad abdominal
Imagen: “Belly of an obese teenage boy” por OctoMocto. Licencia: Dominio PúblicoLos LOS Neisseria medicamentos para bajar de peso se reservan para los LOS Neisseria pacientes con estas características:
Consideraciones y resultados:
Duración:
También pueden ser necesarios medicamentos para controlar comorbilidades como la hipertensión, la diabetes Diabetes Diabetes mellitus (DM) is a metabolic disease characterized by hyperglycemia and dysfunction of the regulation of glucose metabolism by insulin. Type 1 DM is diagnosed mostly in children and young adults as the result of autoimmune destruction of β cells in the pancreas and the resulting lack of insulin. Type 2 DM has a significant association with obesity and is characterized by insulin resistance. Diabetes Mellitus, la hiperlipidemia y la depresión: