Los LOS Neisseria leiomiomas uterinos (o fibromas uterinos) son tumores benignos que surgen de las células del músculo liso en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum el miometrio uterino. Sin embargo, los LOS Neisseria leiomiosarcomas son tumores malignos que surgen de novo (no de fibromas). Con un riesgo de por vida > 70 % tanto en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum mujeres afroamericanas como en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum caucásicas, los LOS Neisseria fibromas son comunes. Por el contrario, los LOS Neisseria leiomiosarcomas son raros. Los LOS Neisseria leiomiosarcomas pueden presentarse de manera similar a los LOS Neisseria fibromas uterinos, lo que dificulta el diagnóstico preoperatorio. Ambas condiciones se presentan con sangrado anormal, dolor Dolor Inflammation pélvico y/o síntomas asociados al AL Amyloidosis tamaño del tumor Tumor Inflammation. Un fibroma se identifica como una masa hipoecoica, bien delimitada y redonda en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum ultrasonido pélvico. Un leiomiosarcoma generalmente se diagnostica en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum una muestra postoperatoria. Según los LOS Neisseria síntomas y las preferencias de la paciente, el tratamiento del leiomioma puede incluir resección quirúrgica u opciones médicas para reducir el sangrado o el tamaño del tumor Tumor Inflammation. El tratamiento del leiomiosarcoma, que conlleva un mal pronóstico, puede incluir quimioterapia adyuvante según el estadio.
Last updated: Dec 15, 2025
Los LOS Neisseria leiomiomas son tumores benignos del músculo liso que surgen del miometrio uterino, mientras que los LOS Neisseria leiomiosarcomas son tumores malignos y agresivos del miometrio.
Factores predisponentes:
Clasificación:
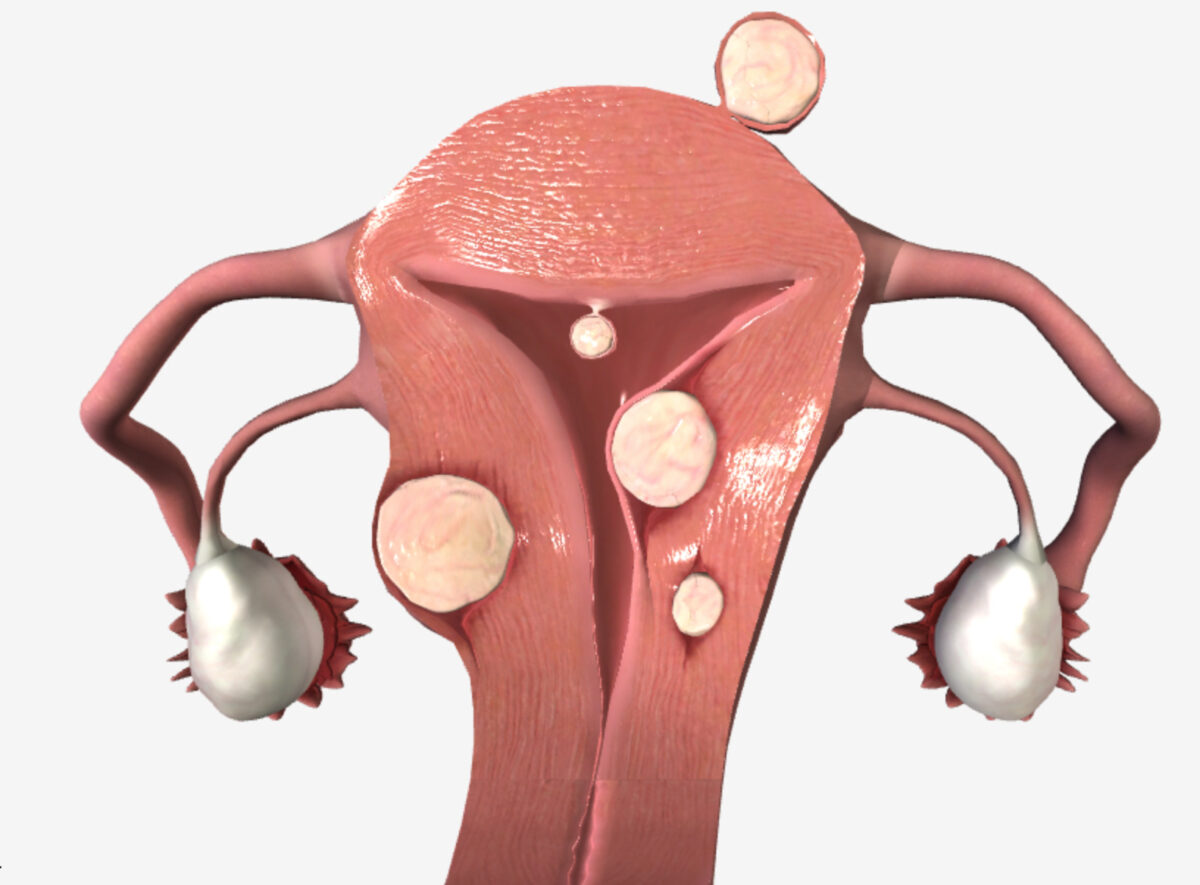
Fibromas uterinos (ubicación):
Fibroma subseroso (debajo de la serosa), fibroma submucoso (debajo del endometrio), fibroma intramural (en la pared del miometrio), fibroma pedunculado (crece desde el cuerpo uterino de un tallo)
Patrones:
Se diferencia de los LOS Neisseria leiomiomas por el grado de:
Factores predisponentes:
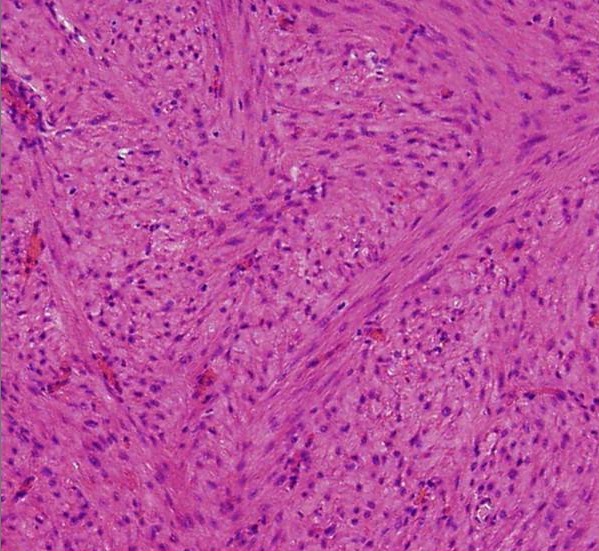
Histología de un leiomioma:
Proliferación de células fusiformes con citoplasma y fibras eosinofílicos (H&E); no se observa evidencia de figuras mitóticas o atipia
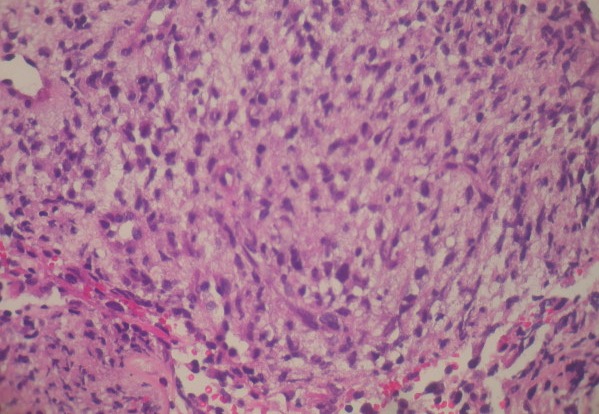
Histología de un leiomiosarcoma:
Proliferación de células fusiformes neoplásicas dispuestas en haces y fascículos entrelazados (H&E)
Las presentaciones de leiomioma y leiomiosarcoma pueden ser clínicamente indistinguibles.
Tanto el leiomioma como el leiomiosarcoma pueden ser asintomáticos.
Los LOS Neisseria estudios para leiomiomas y leiomiosarcomas son los LOS Neisseria mismos, pero no existen pruebas o hallazgos con alto valor predictivo positivo para sarcomas.
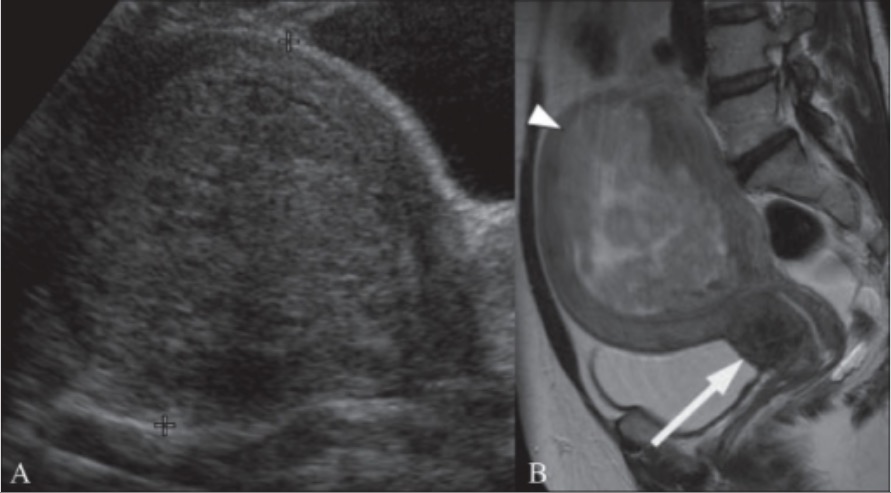
Mujer de 49 años con antecedentes de menorragia:
A: Imagen de ultrasonido transabdominal que muestra un útero voluminoso con un fibroma submucoso de 10 cm (entre cursores)
B: RM ponderada en T2 sagital en la misma paciente que muestra que el fibroma submucoso (punta de flecha) es heterogéneo, lo que indica degeneración. También se muestra un fibroma cervical de 2,5 cm (flecha).
Manejo general:
Para tratar los LOS Neisseria síntomas de sangrado (manejo médico de 1era línea):
Para tratar los LOS Neisseria síntomas de dolor Dolor Inflammation o asociados al AL Amyloidosis tamaño del tumor Tumor Inflammation (1era línea) o los LOS Neisseria síntomas de sangrado (2da línea):
Análogos de la hormona liberadora de gonadotropina (GNRH, por sus siglas en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum inglés):
Por lo general, los LOS Neisseria leiomiosarcomas solo se diagnostican después de una cirugía por presuntos fibromas. Las decisiones de manejo generalmente se toman después de un procedimiento inicial:
Pronóstico:
Los LOS Neisseria diagnósticos diferenciales de masa uterina y/o dolor Dolor Inflammation pélvico incluyen: