La hipopotasemia se define como la concentración plasmática de potasio (K+) < 3,5 mEq/L. Los LOS Neisseria mecanismos homeostáticos mantienen la concentración plasmática entre 3,5–5,2 mEq/L a pesar de la marcada variación en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum la ingesta dietética. La hipopotasemia puede deberse a pérdidas renales, pérdidas gastrointestinales, intercambios transcelulares o ingesta dietética deficiente. La hipopotasemia leve suele ser asintomática. Sin embargo, las reducciones agudas en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum el nivel de K+ o la hipopotasemia grave pueden provocar arritmias cardíacas, debilidad muscular, rabdomiólisis, parálisis e insuficiencia respiratoria. El diagnóstico se realiza mediante los LOS Neisseria antecedentes y las pruebas de laboratorio. El tratamiento se guía por la gravedad e incluye el tratamiento de los LOS Neisseria síntomas urgentes, la sustitución del déficit de K+ y el tratamiento de la causa subyacente.
Last updated: Dec 15, 2025
El potasio (K+) es el principal catión intracelular en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum todas las células y se distribuye de manera desigual entre el líquido intracelular (98%) y el líquido extracelular (2%). La gran disparidad es necesaria para mantener el potencial de membrana en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum reposo de las células.
La hipopotasemia se define como la concentración plasmática de K+< 3,5 mEq/L.
Las etiologías de la hipopotasemia se pueden agrupar según cuatro mecanismos distintos: ingesta deficiente de K+ en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum la dieta, intercambio transcelular, pérdidas gastrointestinales y pérdidas renales.

Desplazamiento transcelular de K+:
Desplazamiento extracelular de K+:
1. La acidosis (aumento de H+) provoca el bloqueo del intercambiador Na+/H+, lo que provoca una disminución del Na+ intracelular, bloqueando a su vez la Na+/K+ ATPasa. Por otro lado, la acidosis activa el intercambiador H+/K+. Ambos provocan un aumento del K+ extracelular.
2. El aumento de la osmolaridad en el espacio extracelular (hiperglucemia, contraste intravenoso, manitol) desplaza el agua fuera de la célula, disminuyendo la concentración de K+. El aumento del gradiente provoca la difusión del K+ al exterior.
Desplazamiento intracelular de K+:
1. La alcalosis (disminución del H+) provoca la activación del intercambiador Na+/H+, lo que provoca un aumento del Na+ intracelular, activando a su vez la Na+/K+ ATPasa. Por otro lado, la alcalosis bloquea el intercambiador H+/K+. Ambos provocan una disminución del K+ extracelular.
2. La insulina y los agonistas β2 adrenérgicos activan la Na+/K+ ATPasa, disminuyendo la concentración plasmática de K+.
La presentación de la hipopotasemia puede incluir náuseas, vómitos, estreñimiento, manifestaciones en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum el músculo esquelético y manifestaciones cardíacas, que son potencialmente muy graves. Es más probable que los LOS Neisseria síntomas aparezcan a medida que aumenta la gravedad de la hipopotasemia, pero los LOS Neisseria pacientes pueden permanecer asintomáticos incluso con una hipopotasemia relativamente grave.
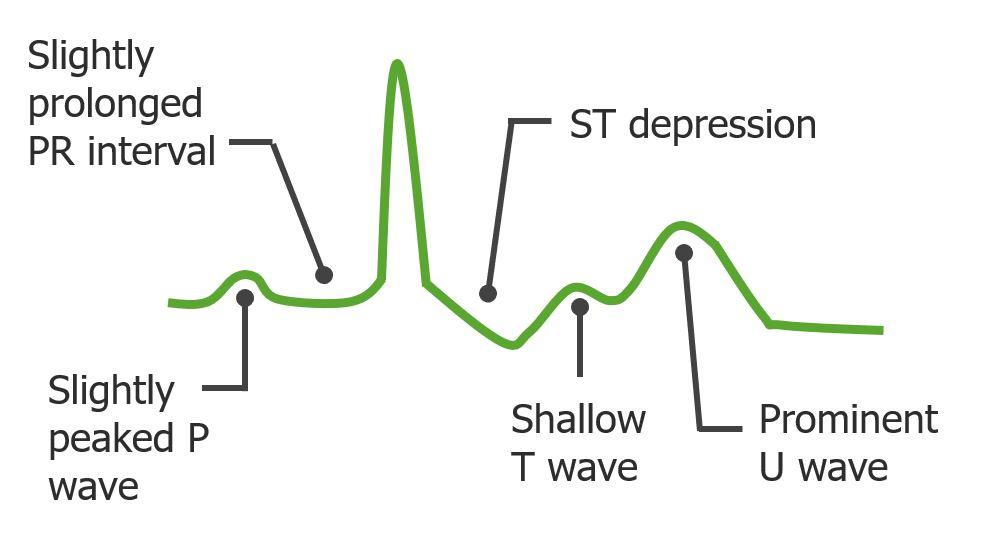
Cambios en el electrocardiograma observados en la hipopotasemia
Imagen por Lecturio. Licencia: CC BY-NC-SA 4.0