La hipertensión se define como una presión arterial ≥ 130/80 mm Hg. Una presión arterial significativamente elevada (≥ 180 mm Hg sistólica y/o ≥ 120 mm Hg diastólica) conlleva un riesgo sustancial de morbilidad y mortalidad. A pesar de la presencia prolongada de hipertensión, puede no haber signos o síntomas de daño de órgano diana (e.g., cerebro, ojos, corazón, riñones) hasta que el funcionamiento se descompensa o se deteriora gravemente. Las personas pueden presentar síntomas clínicos como dolor torácico debido a un IM o cambios neurológicos focales asociados a un infarto cerebral o una hemorragia intracraneal. El diagnóstico se realiza mediante mediciones seriadas de la presión arterial y pruebas para detectar daño de órgano diana. El tratamiento incluye la reducción de la presión arterial y el tratamiento del daño en órganos específicos.
Última actualización: Ene 17, 2024
Independientemente de la manifestación de la hipertensión grave, por definición, el individuo tendrá una presión arterial ≥ 180 mm Hg sistólica y/o ≥ 120 mm Hg diastólica.
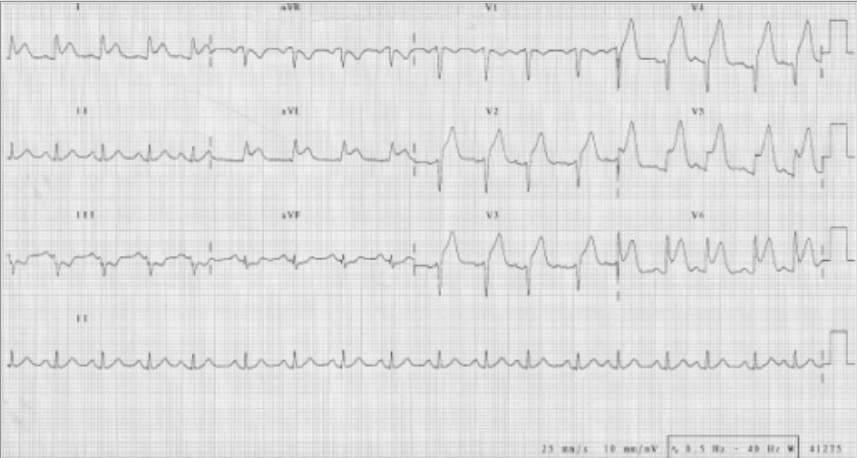
ECG que indica un IM anterior con elevaciones del segmento ST en las derivaciones V2–V6, I y aVL:
Obsérvense también las depresiones recíprocas del ST en III y aVF.
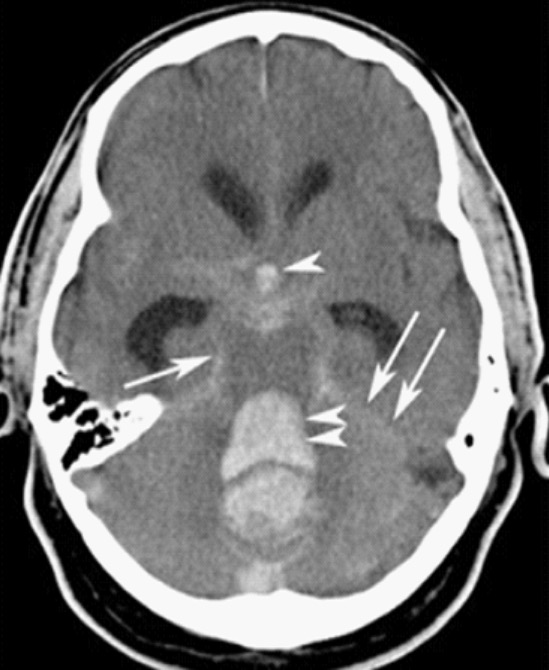
Hemorragia subaracnoidea:
TC que muestra una hemorragia intracraneal
Durante la evaluación inicial de un individuo con hipertensión grave, es imperativo excluir el daño crónico de órgano diana. Las elevaciones graves de la presión arterial deben confirmarse rápidamente repitiendo la medición.
Especial atención a los factores de riesgo de eventos vasculares de órgano diana:
Síntomas de disfunción de órgano diana:
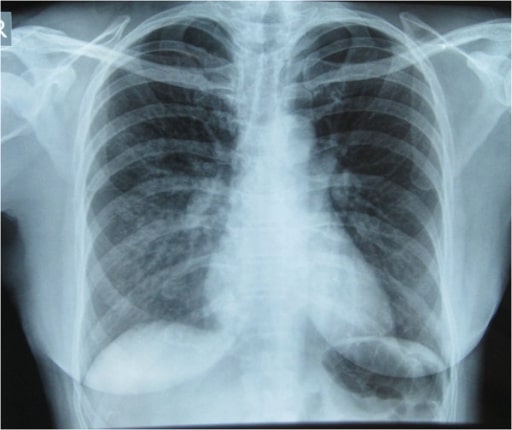
Radiografía de tórax que muestra infiltrados pulmonares en el pulmón derecho, especialmente en la zona media e inferior del pulmón derecho, que son indicativos de edema pulmonar
Imagen: “Initial Chest x-ray” por Nepal International Clinic, Travel and Mountain Medicine, Kathmandu, Nepal. Licencia: CC BY 2.0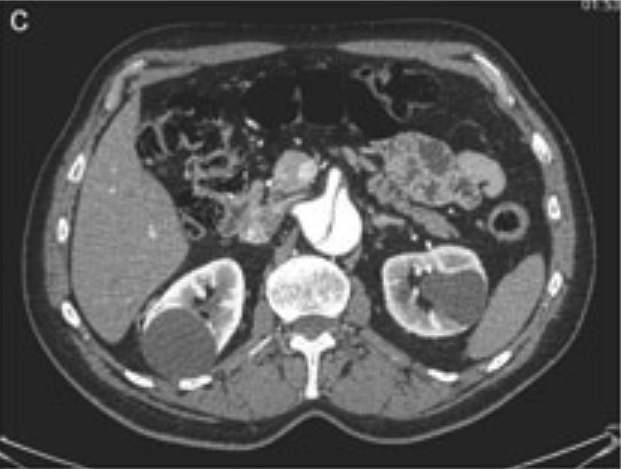
TC que muestra disección aórtica abdominal
Imagen: “Aortic dissection identified in the contrast-enhanced CT scan” por Department of Medical, Surgical and Neuro Sciences, Section of Radiological Sciences, Siena, Italy. Licencia: CC BY 2.0, recortado por Lecturio.Tratamiento ambulatorio:
Tratamiento en urgencias: