El hueso es el principal lugar de almacenamiento de calcio en el cuerpo; por tanto, el metabolismo óseo desempeña un papel fundamental en el mantenimiento de los niveles normales de calcio. El metabolismo óseo (y, por tanto, los niveles de calcio) está regulado principalmente por 3 hormonas: la calcitonina, la hormona paratiroidea (PTH, por sus siglas en inglés) y la vitamina D. La calcitonina estimula la deposición ósea, disminuyendo el calcio sérico, mientras que la PTH actúa para estimular la resorción ósea, aumentando el calcio sérico. Los niveles de vitamina D están regulados por la PTH. La vitamina D aumenta la absorción de calcio desde el intestino y estimula la deposición ósea. Las anomalías en el metabolismo óseo pueden dar lugar a cuadros clínicos como osteoporosis, osteomalacia, enfermedad ósea de Paget y la hipo o hipercalcemia.
Última actualización: May 8, 2022
Los 3 principales reguladores del metabolismo óseo son:
El calcio tiene muchas funciones importantes en el organismo y sus niveles deben estar muy regulados para mantenerse en torno a los 10 mg/dL. El calcio es el mineral más abundante en el organismo.
La hormona paratiroidea es el regulador más importante de la homeostasis del calcio.
La función principal de la PTH es ↑ los niveles séricos de Ca2+. Los principales efectos de la PTH son en los huesos, riñones y tracto gastrointestinal.
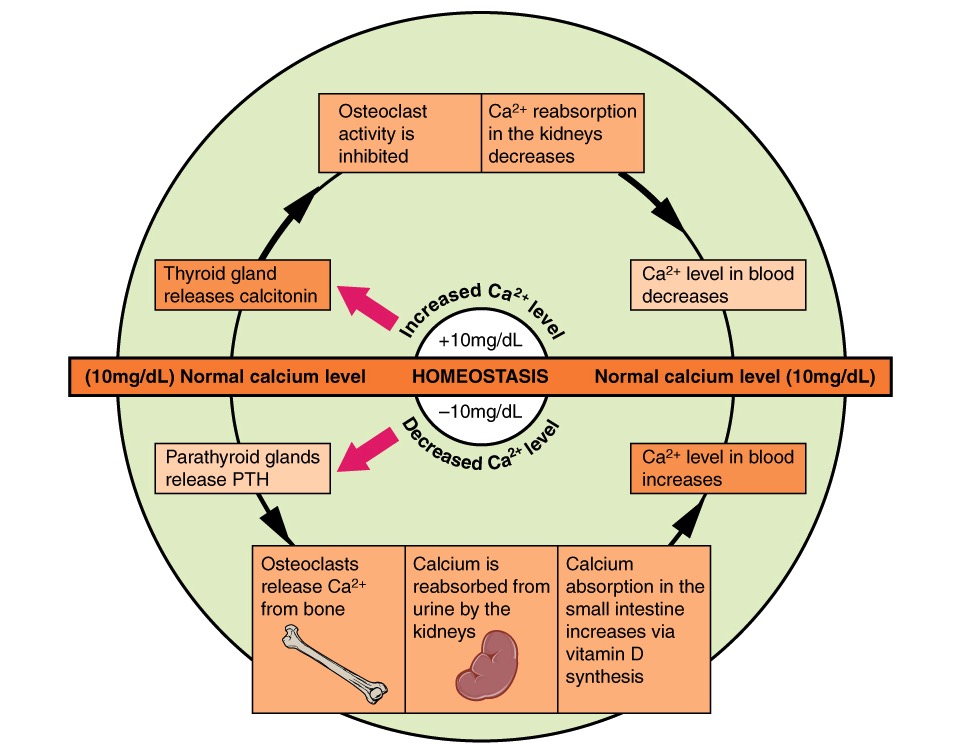
Vías en la homeostasis del calcio que demuestran cómo la hormona paratiroidea (PTH) y la calcitonina actúan para mantener los niveles normales de calcio:
Aunque es una vitamina, la vitamina D actúa más como una hormona que como una verdadera vitamina. La vitamina D3 se sintetiza en la piel de todos los vertebrados cuando se exponen a la luz solar.
Los efectos más importantes de la vitamina D están relacionados con la regulación del calcio y el fosfato.
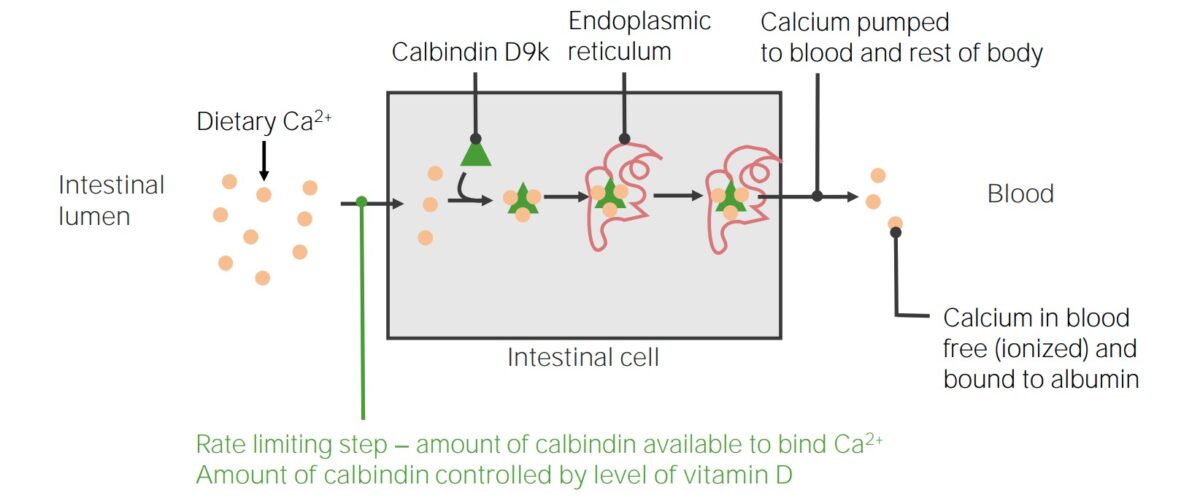
La absorción del calcio de la dieta, que requiere la calbindina D9k: La vitamina D aumenta la producción de la proteína intracelular de fijación del calcio, calbindina D9k. La cantidad de calbindina en los enterocitos es el paso que limita la velocidad de absorción del calcio. Debido a la toxicidad del calcio libre intracelular, todo el calcio absorbido en los intestinos debe ser ligado inmediatamente por las calbindinas, que luego transportan el calcio al retículo endoplásmico (RE), donde se almacena hasta que se libera directamente en la sangre.
La vitamina D se sintetiza a partir del colesterol al ser estimulada por la exposición a la luz ultravioleta (UV). La vitamina D debe someterse a 2 reacciones de hidroxilación para ser activa.
Vitamina D3: 1,25-dihidroxi-vitamina D3:
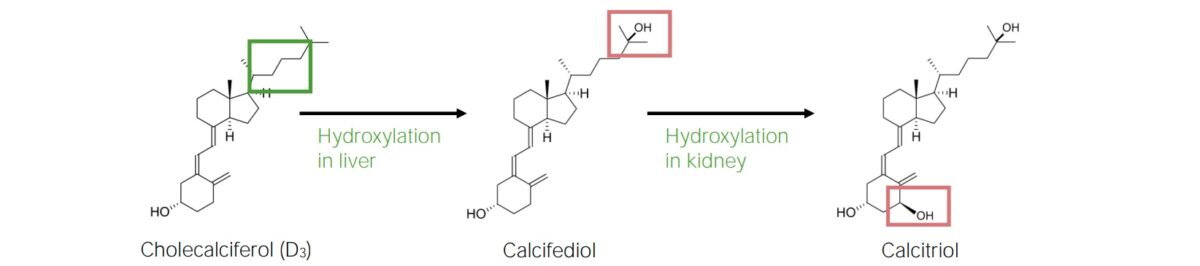
Vía biosintética del calcitriol
Imagen por Lecturio.Otros factores que ayudan a regular el metabolismo óseo son
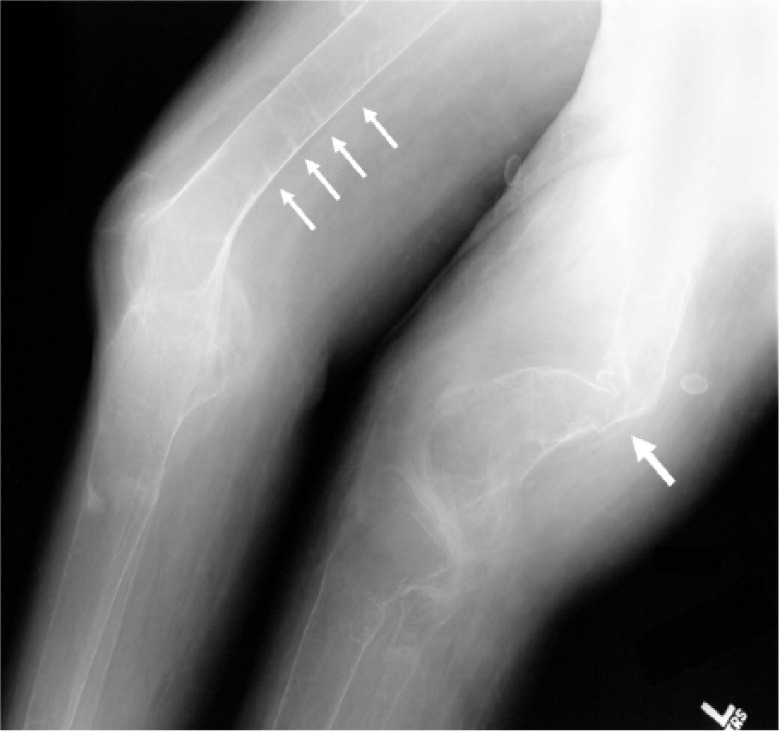
Osteomalacia. Una radiografía de los fémures distales muestra evidencias de huesos muy malformados secundarios a una osteomalacia severa (flecha grande), así como varias pseudofracturas (flechas pequeñas).
Imagen: “Severe osteomalacia” por Gamache L, Burge MR. Licencia: CC BY 3.0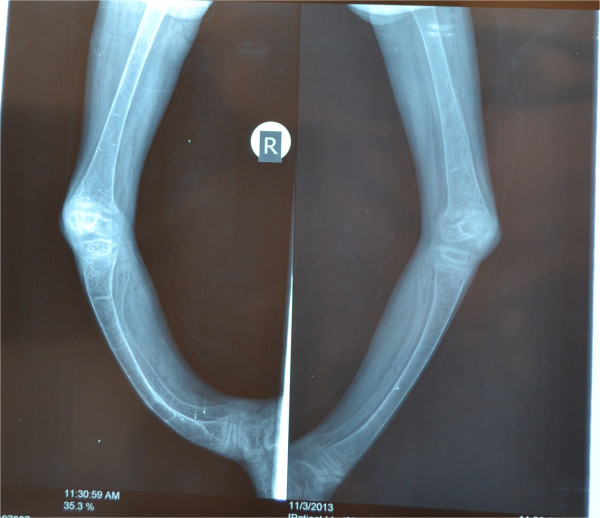
Raquitismo. La radiografía de ambos miembros inferiores muestra un arqueo severo de las piernas y densas líneas transversales en la tibia que sugieren raquitismo.
Imagen: “Severe rickets in a young girl caused by celiac disease: the tragedy of delayed diagnosis: a case report” por Al-Sharafi BA, Al-Imad SA, Shamshair AM, Al-Faqeeh DH. Licencia: CC BY 4.0