La hemorragia uterina anormal es el término médico empleado para anomalías en la frecuencia, el volumen, la duración y la regularidad del ciclo menstrual. La hemorragia uterina anormal se clasifica mediante el acrónimo PALM-COEIN, en el que PALM representa las causas estructurales y COEIN indica las causas no estructurales. Las etiologías incluyen pólipo (P), adenomiosis (A), leiomioma (L), malignidad/hiperplasia (M), coagulopatía (C), disfunción ovulatoria (O); patología endometrial incluyendo endometritis y atrofia (E), causas iatrogénicas (I) y etiologías no clasificadas (N). El diagnóstico suele requerir una anamnesis y un examen físico minuciosos, pruebas de laboratorio básicas, un ultrasonido transvaginal y una biopsia endometrial en función de la edad y los factores de riesgo. El tratamiento depende de la etiología subyacente, pero suele incluir anticonceptivos orales, dispositivos intrauterinos que contienen levonorgestrel y cirugía.
Última actualización: Jul 17, 2022
Hemorragia uterina anormal (HUA):
Debido a la anterior falta de coherencia en las terminologías en torno a las HUA, en 2011 se desarrolló un nuevo sistema para describir y clasificar las HUA.
| Término antiguo | Nuevo término preferido |
|---|---|
| Oligomenorrea | Sangrado uterino infrecuente |
| Polimenorrea | Sangrado uterino frecuente |
| Menorragia | Hemorragia uterina anormal (HUA)/sangrado menstrual abundante |
| Metrorragia | Hemorragia uterina anormal (HUA)/sangrado intermenstrual |
| Amenorrea | Amenorrea (sin cambios) |
| Sangrado uterino disfuncional | Utilizar trastornos específicos (o los nuevos términos) |
Las causas de HUA se clasifican según el sistema PALM-COEIN, que es un acrónimo.
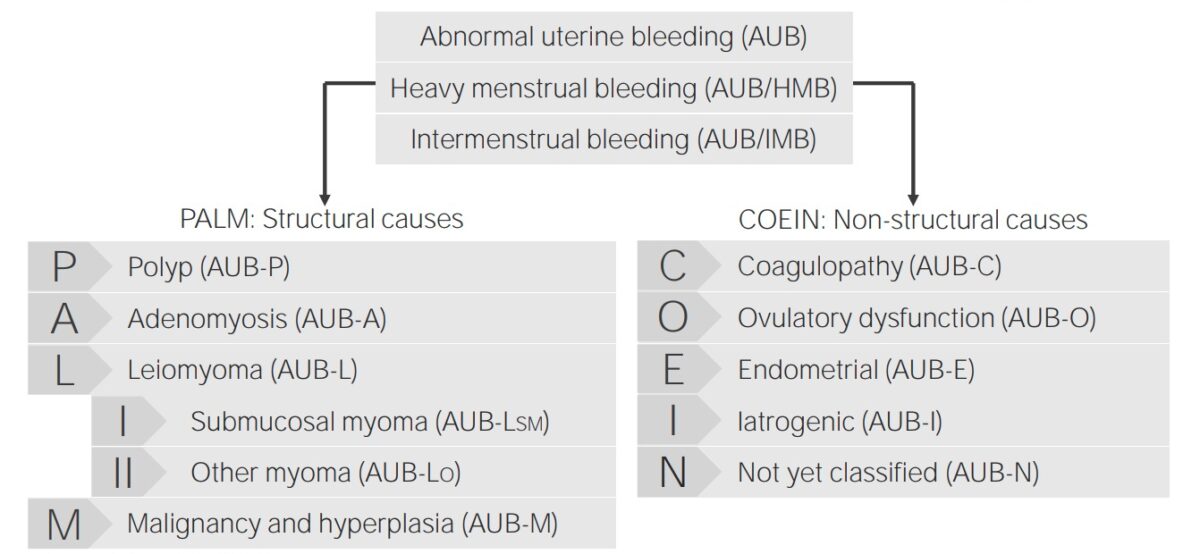
Clasificación de la hemorragia uterina anormal y sus causas
Imagen por Lecturio.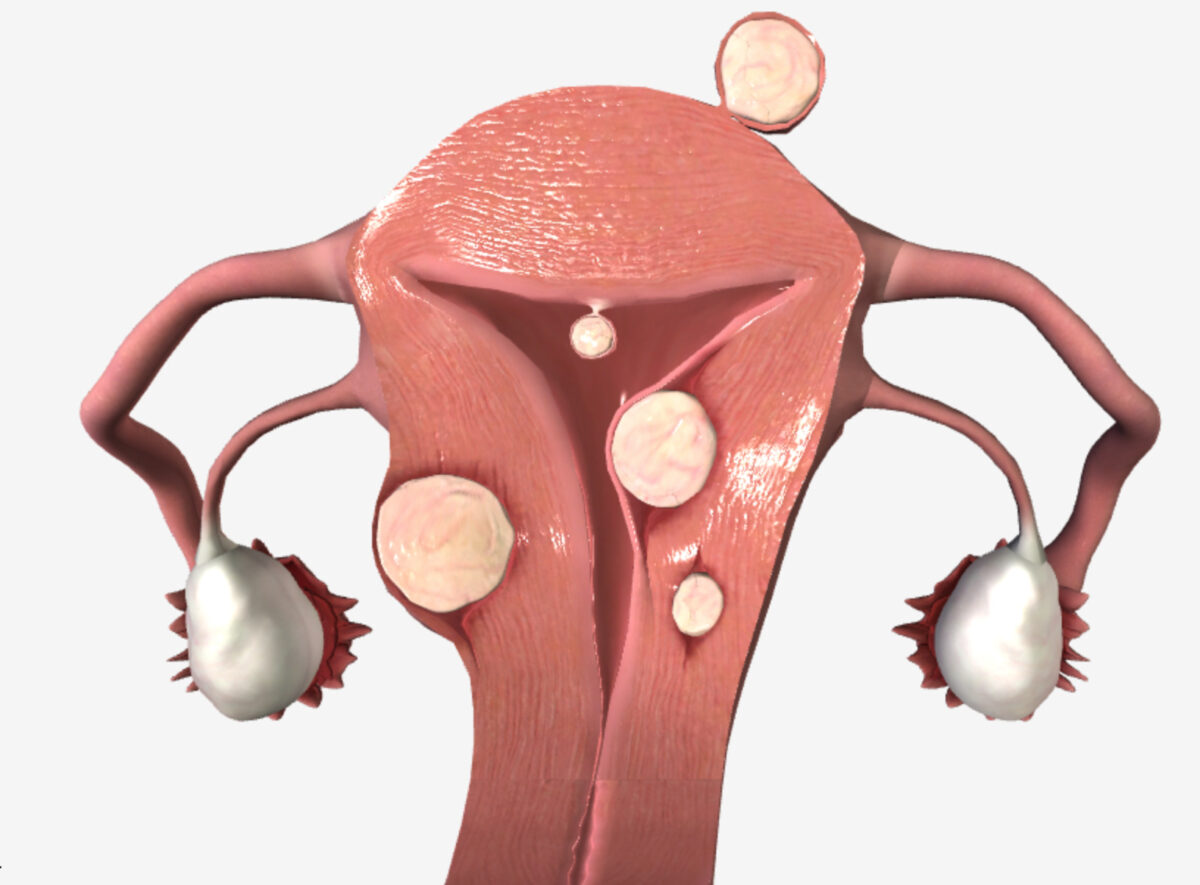
Miomas uterinos (localización): mioma subseroso (por debajo de la serosa), mioma submucoso (por debajo del endometrio), mioma intramural (en la pared miometrial), mioma pedunculado (que crece del cuerpo uterino en un pedúnculo)
Imagen por Lecturio.| Etiología | Presentación de la hemorragia | Otros hallazgos clínicos |
|---|---|---|
| Pólipo (HUA-P) | Sangrado menstrual abundante, sangrado intermenstrual y/o sangrado uterino prolongado |
|
| Adenomiosis (HUA-A) | Sangrado menstrual abundante, sangrado intermenstrual y/o sangrado uterino prolongado |
|
| Leiomioma (HUA-L) | Sangrado menstrual abundante, sangrado intermenstrual y/o sangrado uterino prolongado |
|
| Malignidad e hiperplasia (HUA-M) |
|
|
| Etiología | Presentación de la hemorragia | Otros hallazgos clínicos |
|---|---|---|
| Coagulopatía (HUA-C) | HUA/sangrado menstrual abundante desde la menarquia | Antecedente de sangrado fácil (e.g., sangrado dental, hemorragia posparto) |
| Disfunción ovulatoria (HUA-O) | Sangrado infrecuente | Amenorrea hipotalámica funcional (trastorno de la alimentación): pérdida de peso |
|
Amenorrea hipotalámica funcional (estrés): factores psicológicos | |
|
Síndrome de ovarios poliquísticos (SOP):
|
|
| Amenorrea | Insuficiencia ovárica primaria:
|
|
|
Signos y síntomas de otros trastornos endocrinos que afectan a la ovulación (e.g., hipertiroidismo, hipotiroidismo, hiperprolactinemia) | |
| Sangrado irregular | Anovulación relacionada con la edad cerca de la menarquia o la menopausia | |
| Endometrial (HUA-E) | Sangrado menstrual abundante, sangrado intermenstrual, o sangrado prolongado | EIP:
|
| Sangrado intermenstrual | Atrofia endometrial: acompañada de atrofia vaginal | |
| Iatrogénica (HUA-I) | HUA/sangrado intermenstrual | Depende de los agentes |
| No clasificada (HUA-N) | Mal definidas o extremadamente raras (e.g., malformación arteriovenosa, istmocele) | |
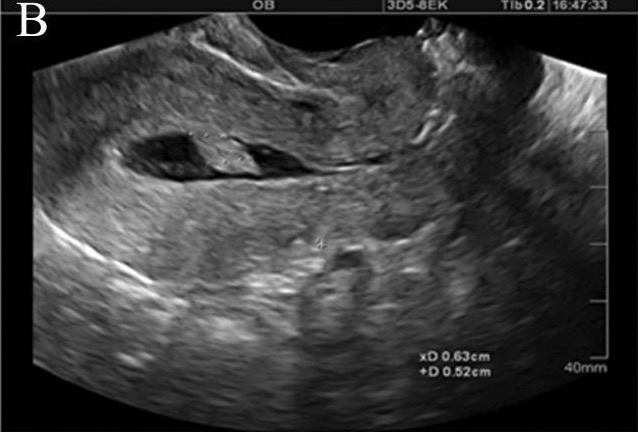
Ultrasonido con infusión de solución salina que demuestra una lesión intracavitaria pedunculada, probablemente un pólipo endometrial:
La inyección de líquido estéril en la cavidad endometrial distiende la cavidad y permite descartar patología endometrial estructural, incluyendo pólipos, fibromas submucosos y sinequias.