La hemorragia gastrointestinal indica una patología subyacente en el tracto gastrointestinal superior o inferior. La hematemesis (vómitos de sangre roja o "borras de café") y la melena (heces negras y alquitranadas) suelen indicar una hemorragia digestiva alta proximal al ligamento suspensorio del duodeno, también llamado ligamento de Treitz. La úlcera péptica es la causa más frecuente de hemorragia digestiva alta. La hematoquecia (sangre roja en las heces) se asocia con mayor frecuencia a las hemorragias digestivas bajas (aunque es infrecuente que se produzca con hemorragias digestivas altas masivas que suelen asociarse a hipotensión). La hemorragia digestiva baja puede deberse a enfermedad diverticular, angiodisplasia, pólipos o tumores, enfermedad inflamatoria intestinal o hemorroides internas. El diagnóstico se realiza mediante historia clínica y exploración física, seguidas de endoscopia digestiva alta y/o baja. Por lo general, el origen de la hemorragia puede identificarse y tratarse mediante endoscopia.
Última actualización: Ene 16, 2024
Hemorragia digestiva alta (proximal al ligamento de Treitz):
Hemorragia digestiva baja (distal al ligamento de Treitz):
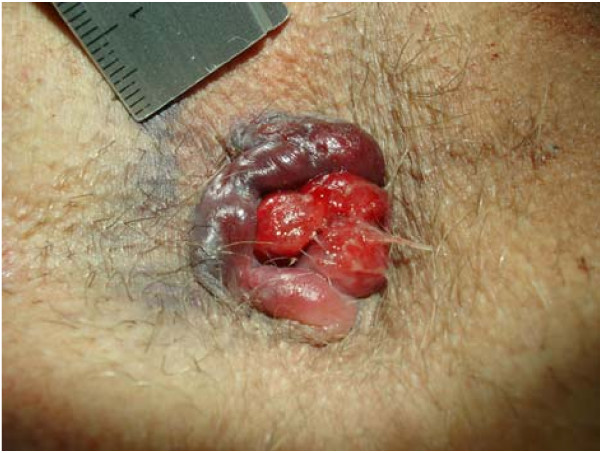
Hemorroide externa trombosada con hemorroide interna prolapsada
Imagen: “Circular perianal thrombosis” por Rohde et al; licensee BioMed Central Ltd.. Licencia: CC BY 2.0El diagnóstico y el tratamiento de la hemorragia digestiva suelen ir de la mano y variarán en función de la estabilidad hemodinámica del paciente.
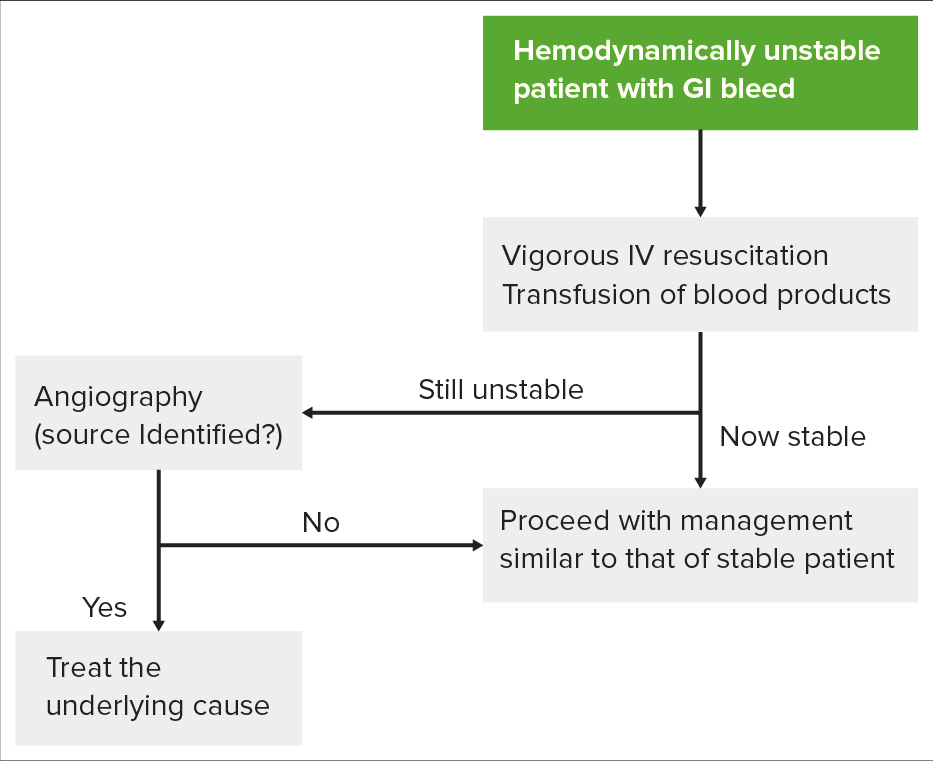
Algoritmo para evaluar a un paciente hemodinámicamente inestable: el primer paso consiste en intentar estabilizar al paciente antes de proseguir con el estudio. La respuesta del paciente determinará entonces si debe pasar directamente a la angiografía para el diagnóstico y el tratamiento, o a la endoscopia.
Imagen por Lecturio.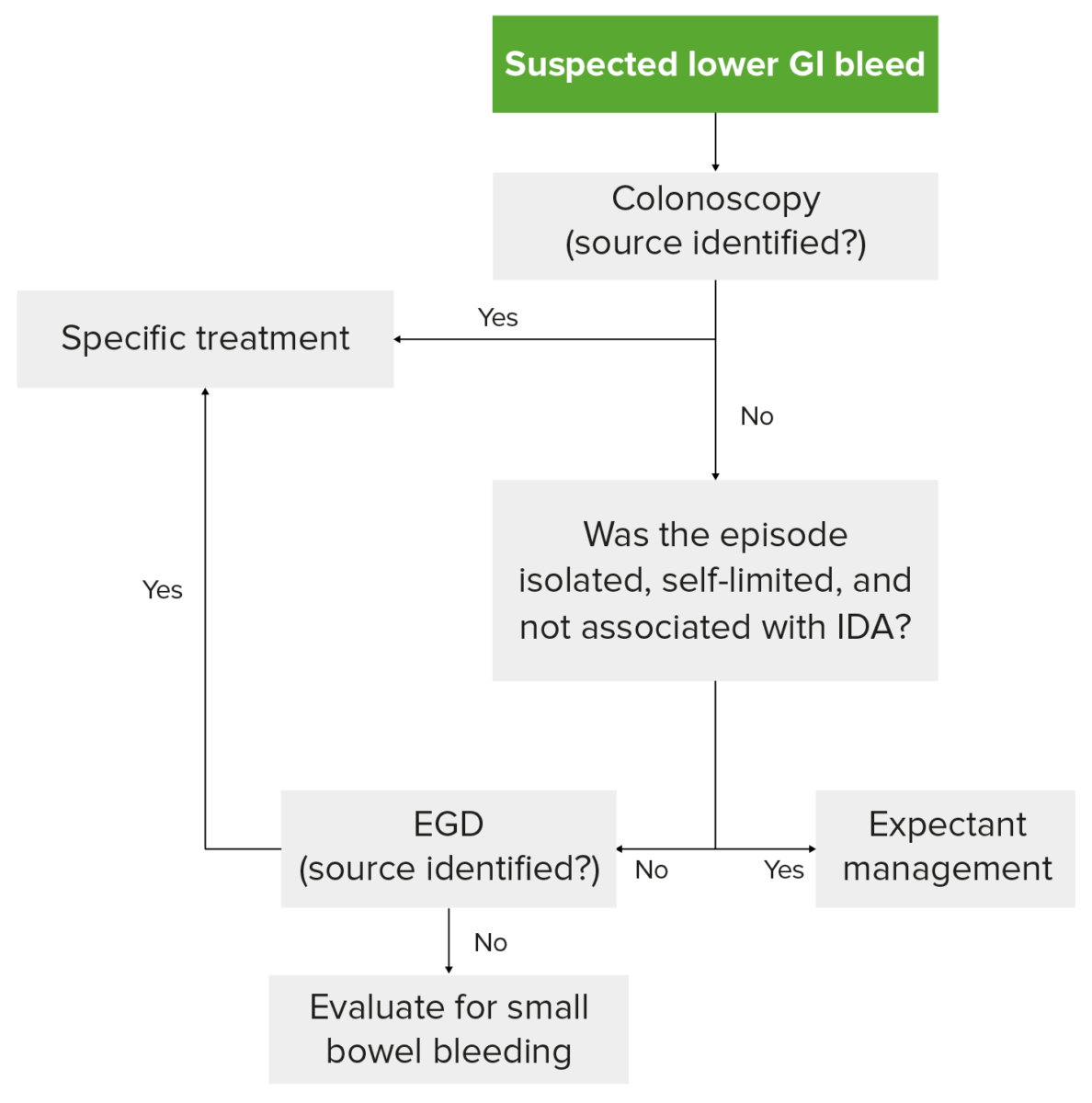
Algoritmo de diagnóstico de la hemorragia digestiva baja en un paciente hemodinámicamente estable: la colonoscopia es el primer paso. Si la colonoscopia no presenta ningún signo, la hemorragia ha cesado y no ha reaparecido, y el paciente no tiene anemia ferropénica, se sigue un tratamiento expectante.
Imagen por Lecturio.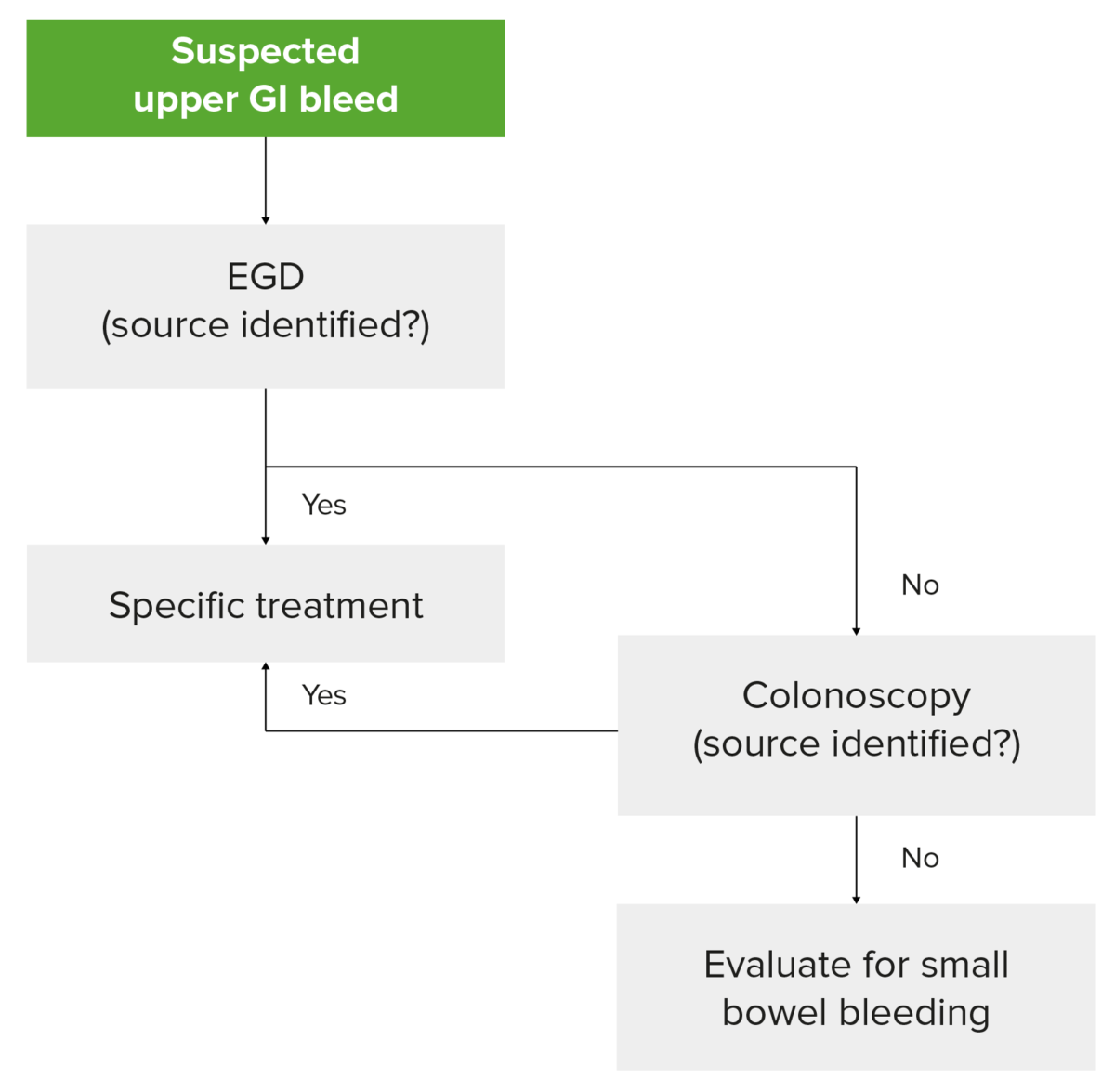
Algoritmo de diagnóstico de la hemorragia digestiva alta en un paciente hemodinámicamente estable: obsérvese que la endoscopia con cápsula para evaluar el intestino delgado debe considerarse si la esofagogastroduodenoscopia y la colonoscopia no revelan el origen del sangrado.
Imagen por Lecturio.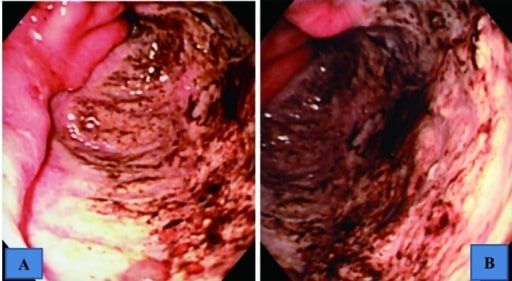
Hallazgos endoscópicos del tracto gastrointestinal superior que muestran una úlcera gigante en la curvatura mayor del antro, que ocupaba la mitad de la luz
A: vista intermedia
B: vista cercana
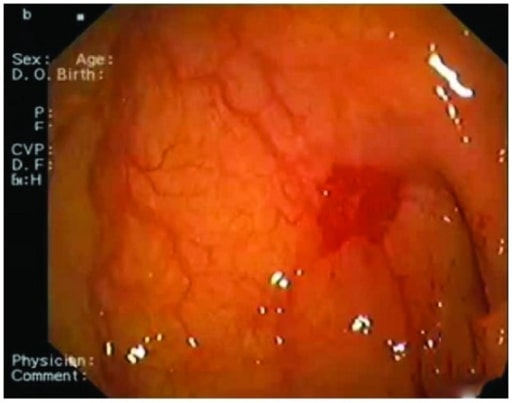
Imagen endoscópica obtenida de una mujer de 83 años que muestra el lugar de la angiodisplasia entre la 1ª y la 2ª porción del duodeno
Imagen: “Angiodysplasia” por Department of Cardiology, San Raffaele Hospital, Via Olgettina 60, 20131 Milan, Italy. Licencia: CC BY 3.0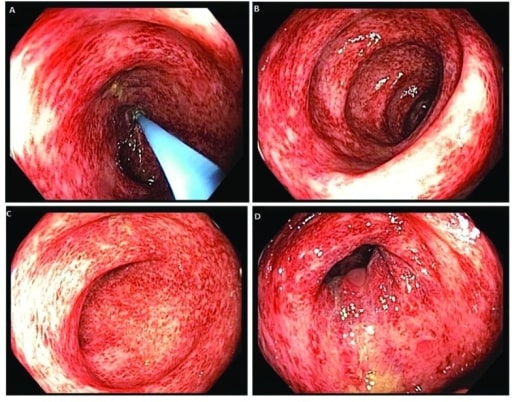
Imágenes de colonoscopia que revelan una colitis en parches y difusa en todo el colon
Imagen: “Colonoscopy” por US National Library of Medicine. Licencia: CC BY 2.0Evaluar la hemodinámica del paciente y estabilizarlo: