Advertisement
Advertisement
Advertisement
Advertisement
Un evento breve resuelto inexplicable se define como un evento reportado, repentino y breve (< 1 minuto) en un niño < 1 año de edad, que se resuelve en el momento de la presentación. La definición incluye ≥ 1 hallazgo de cambio de color (cianosis o palidez), patrón respiratorio (ausente, disminuido o irregular), tono muscular (hipertonía o hipotonía) o nivel de conciencia. Los resultados se basan en el informe de un padre o cuidador. Adoptado por la American Academy of Pediatrics en 2016, el nuevo término va a sustituir a los anteriormente utilizados “evento aparentemente mortal” y “síndrome de muerte casi súbita del lactante”. El cambio de terminología tiene como objetivo definir mejor un evento inexplicable después de una evaluación exhaustiva, estratificar los grupos de alto y bajo riesgo, identificar a los que necesitan una evaluación adicional y evitar pruebas e ingresos innecesarios. Es importante destacar que el evento breve resuelto inexplicable solo puede diagnosticarse si no hay ninguna otra explicación para el episodio tras una toma de antecedentes clínicos y una exploración física cuidadosa.
Última actualización: Mar 8, 2022
Advertisement
Advertisement
Advertisement
Advertisement
Advertisement
Advertisement
Advertisement
Advertisement
Un evento breve resuelto inexplicable se define como un cambio repentino e inexplicable en la respiración, la apariencia o el comportamiento de un bebé que fue breve (< 1 minuto, con una media de 20–30 segundos) y que se resuelve por completo.
Un “evento aparentemente mortal” ya no es actual, pero se definía como:
El evento breve resuelto inexplicable especifica que “no hay otra explicación en una toma de antecedentes y una exploración física completas” y elimina “el atragantamiento o las arcadas”.
Por definición, no existe una explicación o causa para el evento breve resuelto inexplicable, pero es necesario identificar las causas comunes e importantes de no evento breve resuelto inexplicable.
Condiciones comunes que conducen a un evento y excluyen un evento breve resuelto inexplicable:
Condiciones menos comunes que conducen a un evento y excluyen un evento breve resuelto inexplicable:
El evento breve resuelto inexplicable es “inexplicable”, por lo que se desconoce el mecanismo que produce el evento. Sin embargo, los hallazgos bien definidos en los lactantes ayudan a determinar si un evento tiene una patología subyacente.
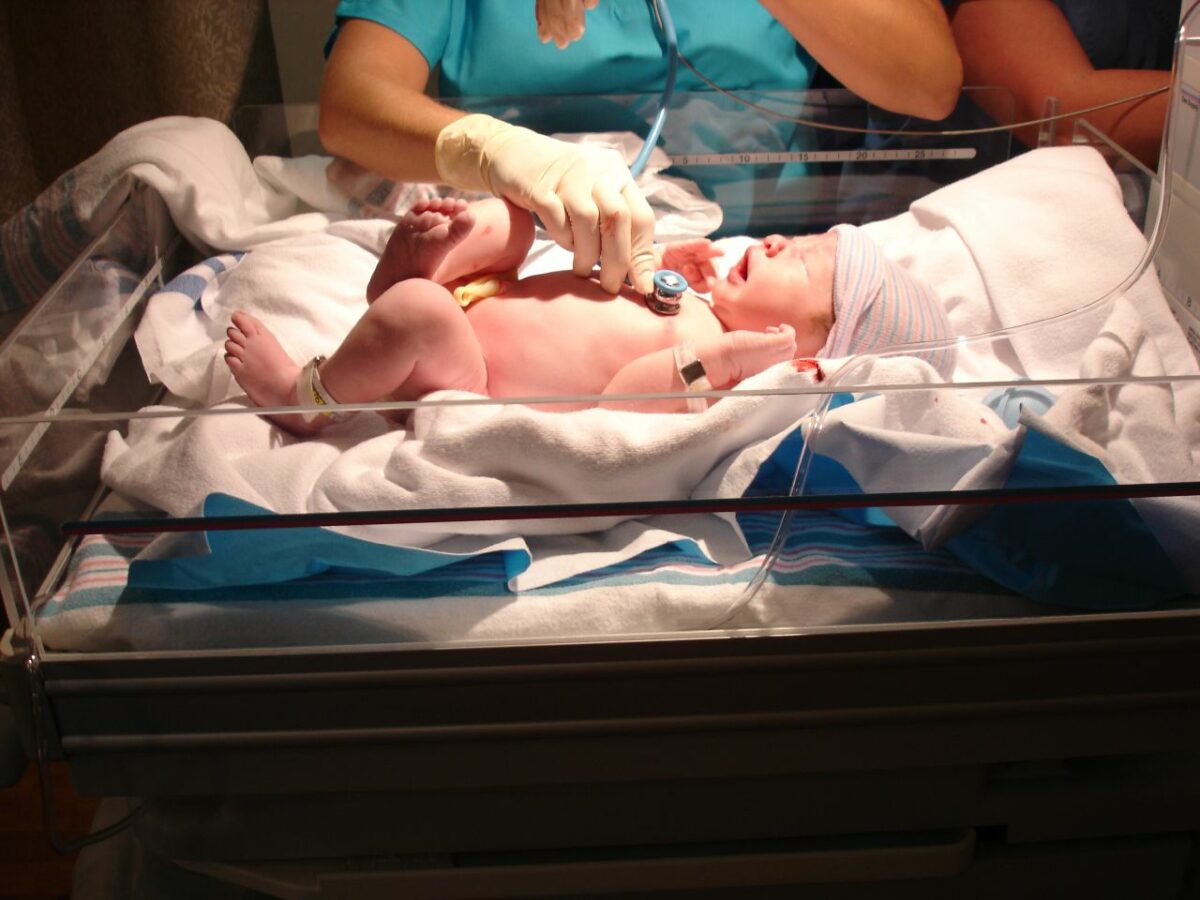
Bebé normal en la exploración:
La frecuencia respiratoria es de 30–60/min; se observan patrones respiratorios periódicos en los bebés a término y en los prematuros tardíos. La piel es normalmente rosada (lo que indica una oxigenación adecuada), las extremidades superiores e inferiores tienen un tono flexor y el bebé se despierta al ser estimulado.
Respiración normal de un bebé a término:
La apnea (pausa de > 20 segundos) puede ser el resultado de:
Tono infantil normal:
Hipotonía (disminución del tono muscular):
Hipertonía (aumento del tono muscular):
Comprobar la respuesta normal a las maniobras de excitación (estimulación táctil) y a los estímulos nocivos (roce del esternón).
Las descripciones de los hechos y de la historia apuntan a otras explicaciones del suceso:
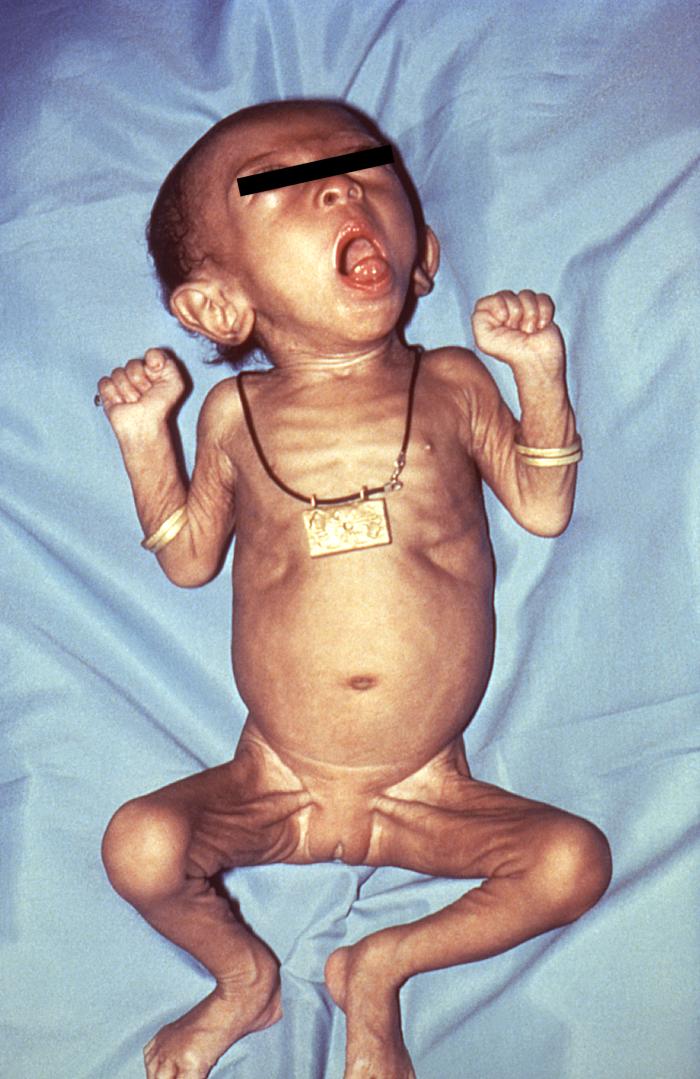
Un lactante con tosferina:
La presentación de la infección es atípica y puede incluir abultamiento de los ojos, cianosis, retracciones subcostales/intercostales, náuseas y apnea.
El evento breve resuelto inexplicable se diagnostica cuando no hay otra explicación para el evento. Por lo tanto, un antecedente clínico y un examen físico exhaustivo son fundamentales.
Los bebés se estratifican como de bajo riesgo (necesitan poca evaluación) o de alto riesgo (pueden necesitar más evaluación, seguimiento y observación).
Criterios:
Tratamiento conservador
Lactantes de alto riesgo (no cumplen los criterios de bajo riesgo):