La enfermedad del hígado graso no alcohólico es un espectro de patologías hepáticas que surgen debido a la acumulación de triglicéridos en los hepatocitos. Los factores de riesgo incluyen diabetes mellitus, resistencia a la insulina, obesidad e hipertensión, entre otros. La enfermedad del hígado graso no alcohólico varía desde el hígado graso o la esteatosis hepática, pero puede conducir a la esteatohepatitis no alcohólica, que presenta depósitos de grasa e inflamación. La lesión hepática progresiva y la fibrosis se convierten de manera irreversible en cirrosis y, posiblemente, en cáncer hepático primario. Los pacientes suelen estar asintomáticos, pero pueden presentar hepatomegalia y molestias en el cuadrante superior derecho. Aunque la biopsia hepática es el estándar de oro de diagnóstico, el diagnóstico también se puede establecer mediante los antecedentes, imagenología y pruebas de laboratorio. El pilar del tratamiento son las modificaciones del estilo de vida (pérdida de peso y ejercicio) con control de las comorbilidades asociadas.
Última actualización: Ene 18, 2024
El hígado graso se subdivide en tipo alcohólico o no alcohólico.
Enfermedad del hígado graso no alcohólico:
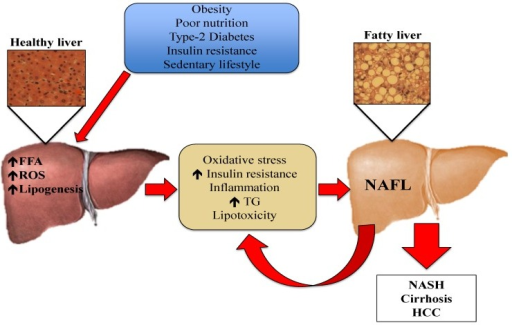
Patogenia de la enfermedad del hígado graso no alcohólico: factores de riesgo como la obesidad, la mala nutrición, la diabetes tipo 2, la resistencia a la insulina y el estilo de vida sedentario provocan la salida de ácidos grasos libres del tejido adiposo al hígado. El aumento de ácidos grasos libres en el tejido hepático estimula la síntesis y acumulación de triglicéridos. Este exceso de lípidos induce una respuesta inmune, provocando la producción de citoquinas, especies reactivas de oxígeno y empeorando la resistencia a la insulina. El estrés oxidativo provoca peroxidación de lípidos y daño tisular, lo que amplifica la respuesta inflamatoria y conduce a la progresión de la enfermedad del hígado graso no alcohólico
HCC: carcinoma hepatocelularSi la progresión no se revierte, la enfermedad del hígado graso no alcohólico conduce a esteatohepatitis no alcohólica. Con más daño hepático, la cirrosis y el carcinoma hepático (ambos irreversibles) se pueden convertir en resultados potenciales:
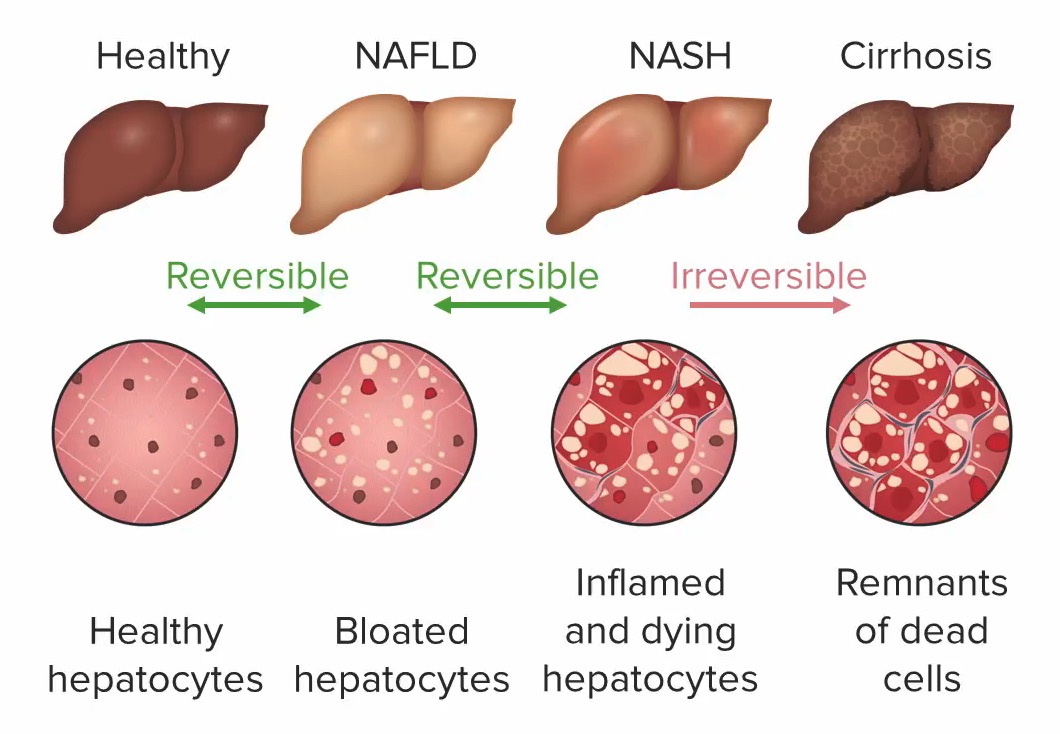
Progresión de la enfermedad hepática por esteatosis:
1: Hepatocitos sanos: sin daño hepático
2: Hepatocitos abultados con esteatosis (distendidos por gotitas de grasa), sin inflamación: enfermedad del hígado graso no alcohólico/esteatosis (todavía reversible)
3: Hepatocitos inflamados y moribundos, con posible fibrosis: esteatohepatitis no alcohólica (todavía reversible)
4: Células muertas: cirrosis (daño hepático irreversible)
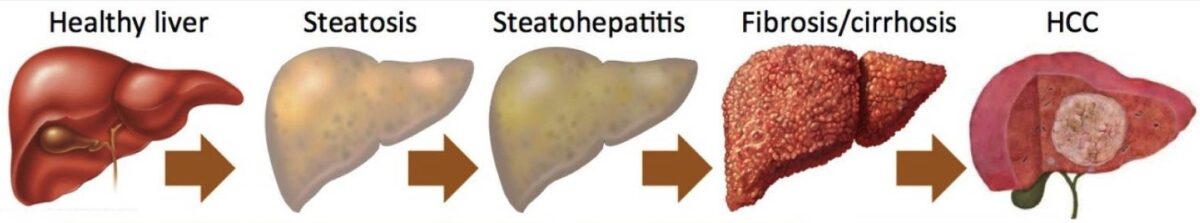
Progresión de la enfermedad hepática: esteatosis a carcinoma hepatocelular
Imagen: “Nonalcoholic fatty liver disease” por Department of Medicine, VA Boston Healthcare System and Brigham and Women’s Hospital, Harvard Medical School, 150 S. Huntington Ave., Room 6A-46, Boston, MA 02130, USA. Licencia: CC BY 4.0, editado por Lecturio.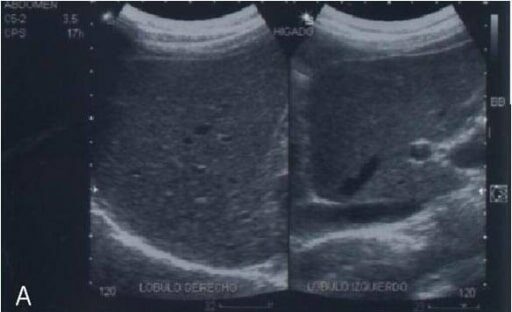
Ultrasonido abdominal de un paciente con enfermedad del hígado graso no alcohólico que muestra un aumento de la ecotextura del parénquima hepático debido a la infiltración de grasa (“hígado brillante”)
Imagen: “Abdominal ultrasonography of a patient with non-alcoholic fatty liver disease” por Department of Biochemistry, School of Medicine, National Autonomous University of Mexico (UNAM), Mexico, 04510, Mexico. Licencia: CC BY 2.0, editado por Lecturio.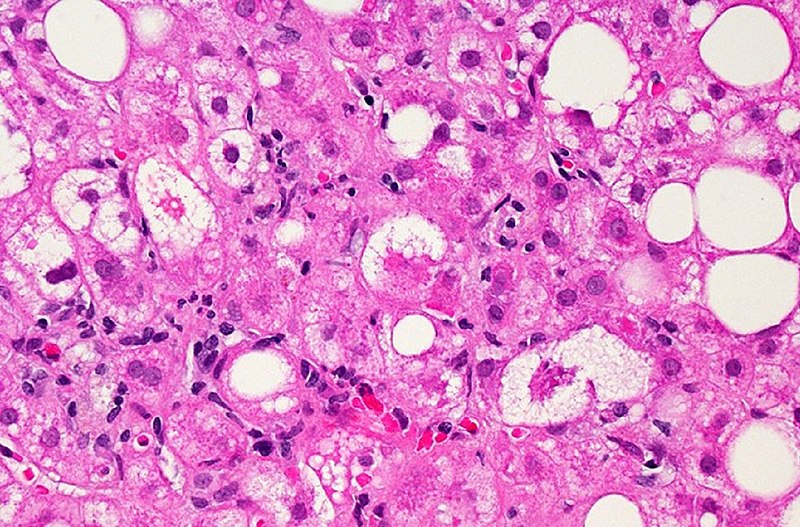
Imagen microscópica del tejido hepático afectado por enfermedad del hígado graso no alcohólico: las manchas blancas grandes y pequeñas son gotitas de grasa en exceso que llenan las células hepáticas (hepatocitos).
Imagen: “Liver Tissue with NAFLD” por Dr. David Kleiner, National Cancer Institute/NIH. Licencia: Dominio Público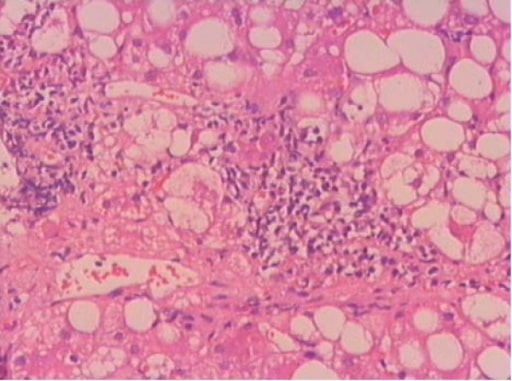
La inflamación portal es un hallazgo diagnóstico en esteatohepatitis no alcohólica. El corte histopatológico se obtuvo de un paciente con esteatohepatitis.
Imagen: “F1” por Gastroenterology Department, Ege University Faculty of Medicine, Izmir, Turkey. Licencia: CC BY 2.0