La disnea es la sensación subjetiva de dificultad para respirar. La disnea es una manifestación normal del gran esfuerzo físico o psicológico, pero también puede ser causada por enfermedades subyacentes (tanto pulmonares como extrapulmonares). La historia clínica y la exploración física de un paciente que presenta disnea deben servir para descartar ciertos trastornos o sugerir la causa más probable de las molestias respiratorias. El manejo se centra en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum el tratamiento de la enfermedad subyacente.
Last updated: Dec 15, 2025
La disnea es la sensación subjetiva de dificultad respiratoria que se deriva de las interacciones entre múltiples factores fisiológicos, psicológicos, sociales y ambientales.
Existen 5 categorías básicas de causas que pueden provocar disnea. Las causas pueden presentarse individualmente o en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum combinación:
| Etiología | Presentación Clínica | Trastornos asociados |
|---|---|---|
| Enfermedad pulmonar obstructiva |
Se caracteriza por el atrapamiento de aire
en
EN
Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins.
Erythema Nodosum
los
LOS
Neisseria pulmones:
|
|
| Enfermedad pulmonar restrictiva |
Se caracteriza por la disminución de la distensibilidad pulmonar:
|
Mala mecánica respiratoria:
EPI:
|
| Obstrucción de las vías respiratorias superiores |
Hallazgos:
|
|
| Otros | La presentación clínica y los LOS Neisseria hallazgos varían según la causa. |
|
| Etiología | Presentación clínica Trastornos | asociados |
|---|---|---|
| Cardíacas |
A menudo es una complicación de la insuficiencia cardíaca izquierda Hallazgos:
|
|
| Anemia Anemia Anemia is a condition in which individuals have low Hb levels, which can arise from various causes. Anemia is accompanied by a reduced number of RBCs and may manifest with fatigue, shortness of breath, pallor, and weakness. Subtypes are classified by the size of RBCs, chronicity, and etiology. Anemia: Overview and Types |
Debido a la alteración de la oxigenación de
los
LOS
Neisseria tejidos Hallazgos:
|
|
| Psicogénico |
La hiperventilación puede conducir a una alcalosis respiratoria aguda que se manifiesta como:
|
|
| Endocrinológicas |
Los
LOS
Neisseria cambios de
pH
pH
The quantitative measurement of the acidity or basicity of a solution.
Acid-Base Balance y PaCO₂ estimulan el tronco cerebral:
|
Acidosis
Acidosis
A pathologic condition of acid accumulation or depletion of base in the body. The two main types are respiratory acidosis and metabolic acidosis, due to metabolic acid build up.
Respiratory Acidosis metabólica:
|
| Disnea central | La presentación clínica y los LOS Neisseria hallazgos varían según la causa. |
Enfermedad neuromuscular
|
Causas comunes por sistema orgánico afectado:
Las 5 causas más comunes:
Las causas pulmonares de la disnea crónica pueden tener su origen en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum alteraciones de cualquiera de los LOS Neisseria siguientes aspectos
Causas extrapulmonares de disnea crónica:
| Elementos del examen físico | Signos importantes | Signos de alarma |
|---|---|---|
| Signos vitales |
|
Signos vitales de alarma:
|
| Pulmonar |
|
Hallazgos de alarma
al
AL
Amyloidosis examen físico:
|
| Cardiovasculares |
|
|
| Abdominal |
|
|
| Musculoesquelético |
|
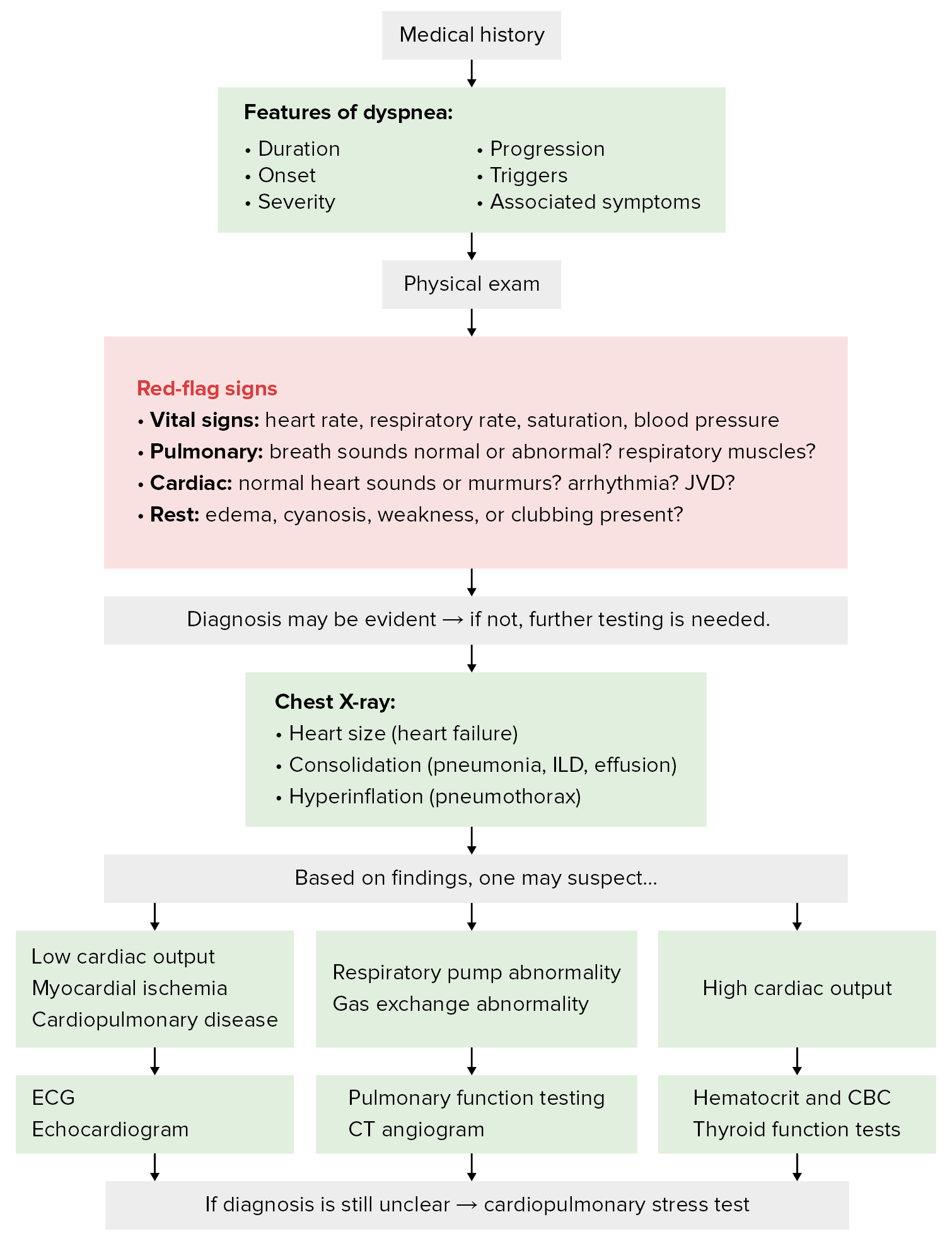
Algoritmo diagnóstico de la disnea
Imagen por Lecturio.Las siguientes condiciones son las causas más comunes de disnea por sistema de órganos: