La deficiencia de mieloperoxidasa es un trastorno hereditario o adquirido causado por mutaciones en el gen MPO en el cromosoma 17, que conduce a una deficiencia de mieloperoxidasa en neutrófilos y monocitos. Esta deficiencia perjudica particularmente la destrucción de patógenos en los fagolisosomas. Si bien la mayoría de los pacientes son asintomáticos y no sufren una mayor frecuencia de infecciones, un grupo minoritario (en particular, los pacientes diabéticos) pueden desarrollar infecciones fúngicas graves. La tinción histoquímica de neutrófilos para mieloperoxidasa puede proporcionar el diagnóstico. No existe un tratamiento específico para la deficiencia de mieloperoxidasa y no está indicada la antibioticoterapia profiláctica.
Última actualización: Nov 10, 2024
Mutación genética:
Deficiencia primaria de mieloperoxidasa:
Deficiencia adquirida (secundaria) de mieloperoxidasa:
Los neutrófilos son la primera línea de defensa contra los patógenos:
Neutrófilos deficientes en mieloperoxidasa:
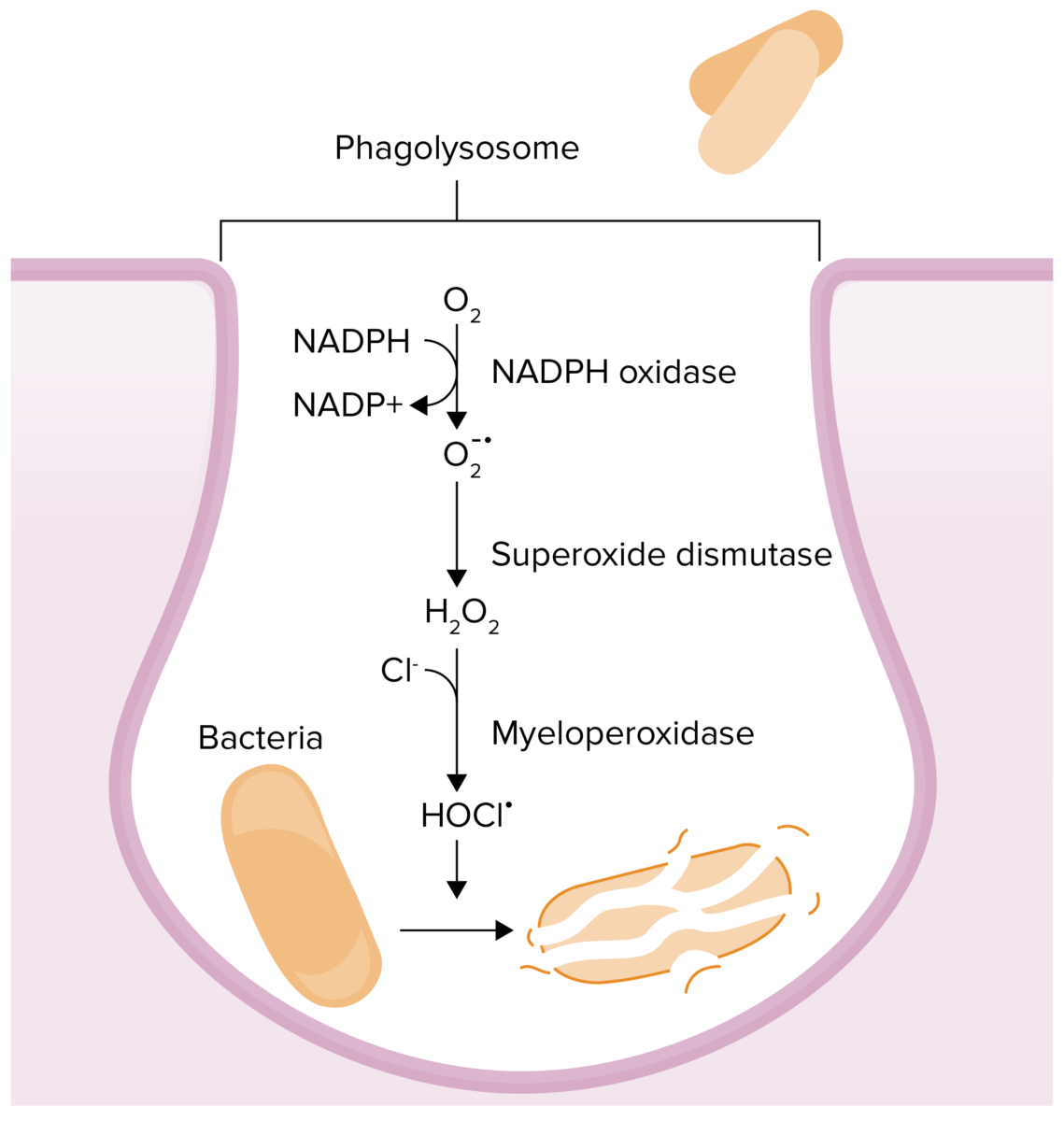
Reacciones químicas que ocurren en los fagolisosomas en un esfuerzo por matar un patógeno:
La deficiencia de mieloperoxidasa da como resultado una incapacidad para convertir el peróxido de hidrógeno en ácido hipocloroso.
Debido a que la mayoría de los pacientes son asintomáticos, no se requiere un tratamiento específico para la deficiencia de mieloperoxidasa.