El catabolismo de los LOS Neisseria aminoácidos da lugar a la liberación de nitrógeno en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum forma de amonio. Este exceso de nitrógeno es transportado al AL Amyloidosis hígado y a los LOS Neisseria riñones y eliminado del organismo en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum forma de urea Urea A compound formed in the liver from ammonia produced by the deamination of amino acids. It is the principal end product of protein catabolism and constitutes about one half of the total urinary solids. Urea Cycle a través de la orina. El ciclo de la urea Urea A compound formed in the liver from ammonia produced by the deamination of amino acids. It is the principal end product of protein catabolism and constitutes about one half of the total urinary solids. Urea Cycle (o ciclo de la ornitina) ocurre principalmente en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum el hígado y comprende la síntesis de urea Urea A compound formed in the liver from ammonia produced by the deamination of amino acids. It is the principal end product of protein catabolism and constitutes about one half of the total urinary solids. Urea Cycle a partir de amonio, CO2, aspartato y bicarbonato. El ciclo implica 1 reacción de alimentación para incorporar el amonio y 4 reacciones en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum el ciclo. Previene los LOS Neisseria niveles de hiperamonemia citotóxica.
Last updated: Apr 25, 2025
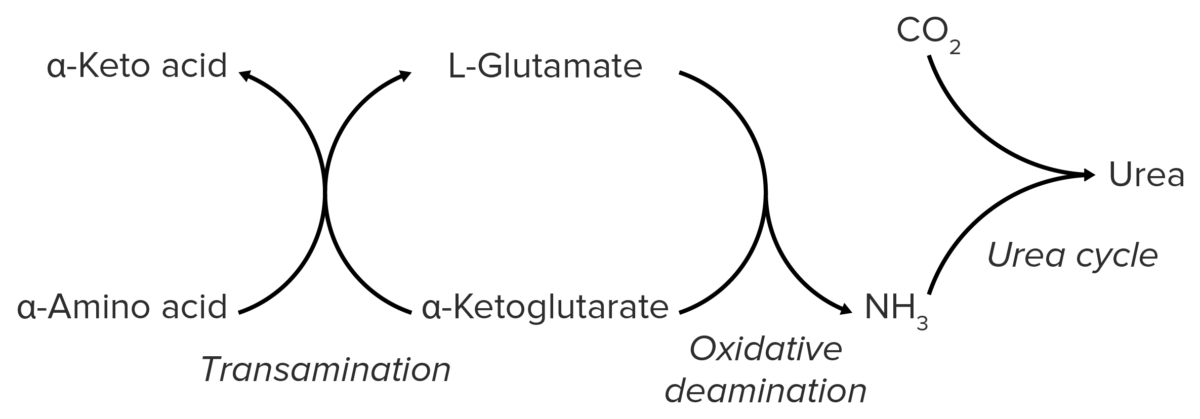
Diagrama esquemático del catabolismo de los aminoácidos, que da lugar a la liberación de grupos aminos que se excretan del organismo en forma de urea.
Imagen por Lecturio.El nitrógeno se produce en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum la musculatura esquelética a través del catabolismo de las proteínas. Se unen a los LOS Neisseria aminoácidos en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum forma de grupos aminos → torrente sanguíneo → hígado.
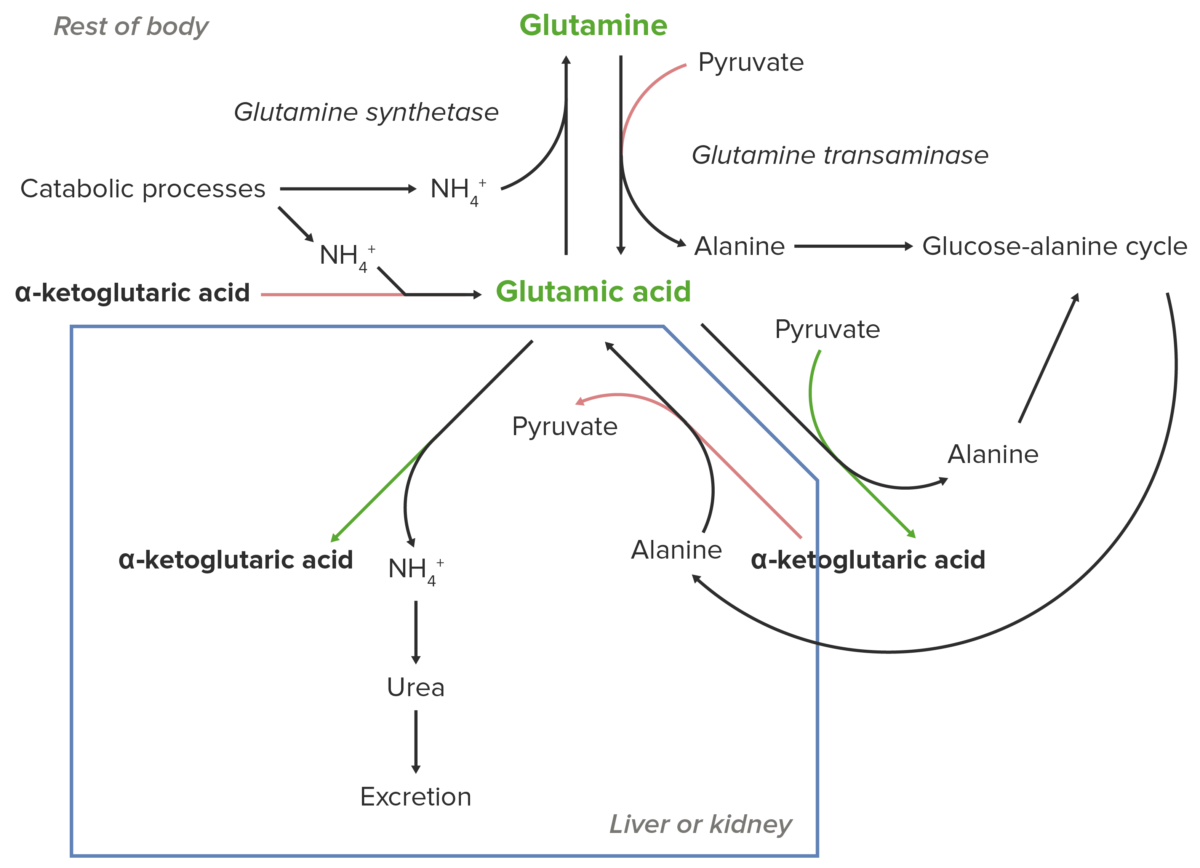
Diagrama esquemático del papel esencial del glutamato (ácido glutámico) en el transporte de nitrógeno desde los lugares periféricos de descomposición de los aminoácidos hasta el hígado y el riñón para su excreción del organismo.
Imagen por Lecturio.El glutamato (o ácido glutámico) es esencial para el transporte de nitrógeno a los LOS Neisseria riñones y al AL Amyloidosis hígado.
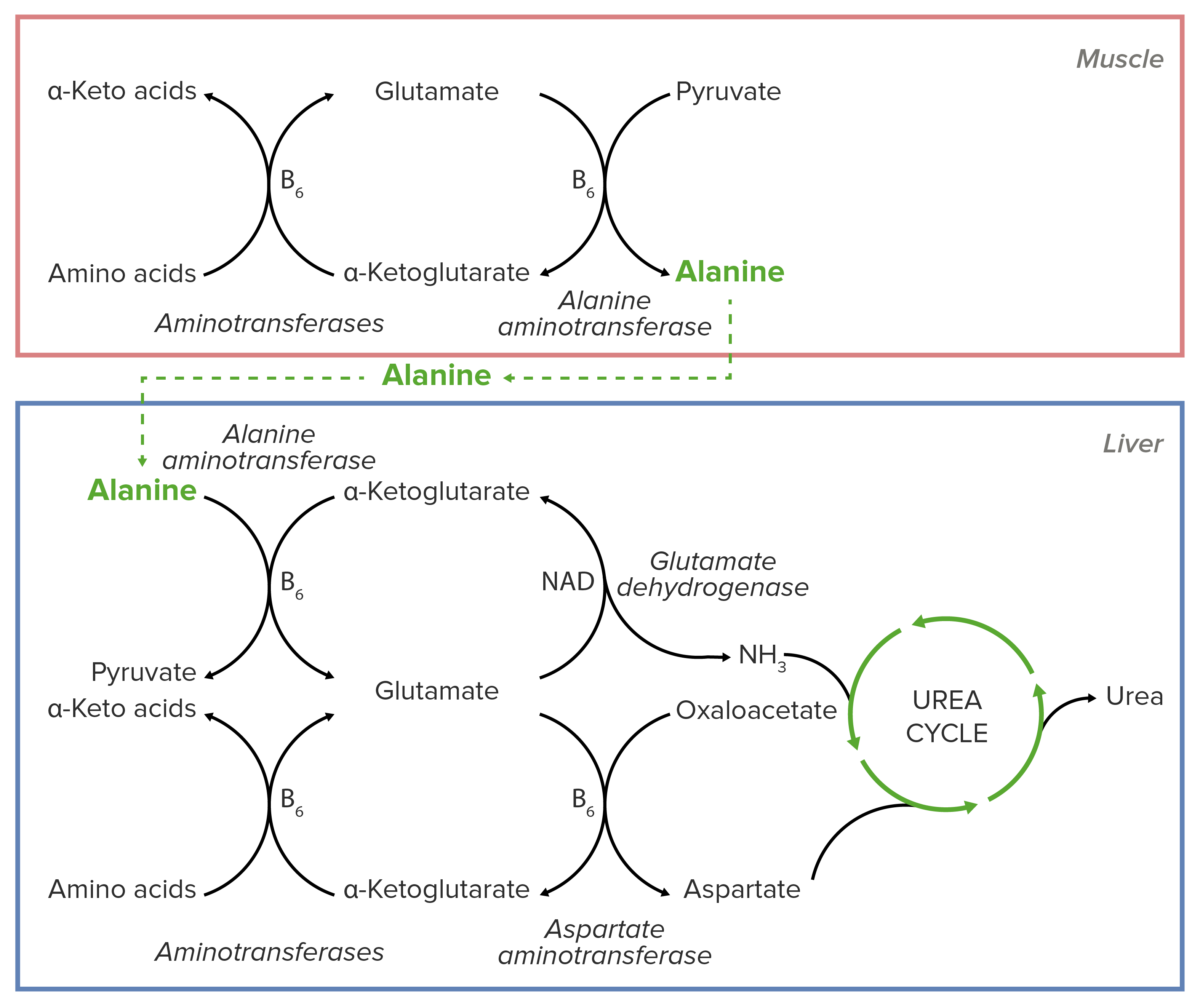
Diagrama esquemático del papel esencial de la alanina en el transporte de nitrógeno desde el tejido muscular hasta el hígado antes de su introducción en el ciclo de la urea.
Imagen por Lecturio.La alanina es esencial para el transporte de nitrógeno de los LOS Neisseria músculos al AL Amyloidosis hígado.
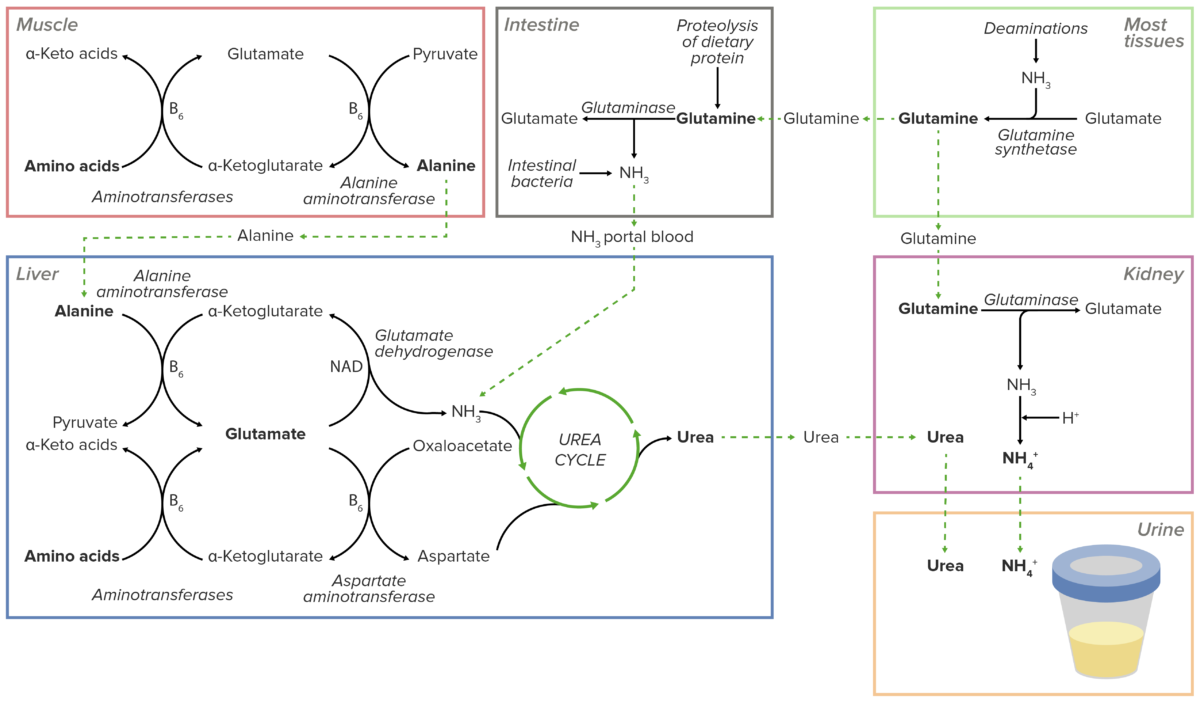
Visión general del transporte del exceso de nitrógeno en forma de grupos aminos hacia el hígado y los riñones. El exceso de nitrógeno se segrega directamente en la orina en los riñones o se desvía al ciclo de la urea en el hígado. La urea resultante es transportada a los riñones para ser excretada en la orina.
Imagen por Lecturio.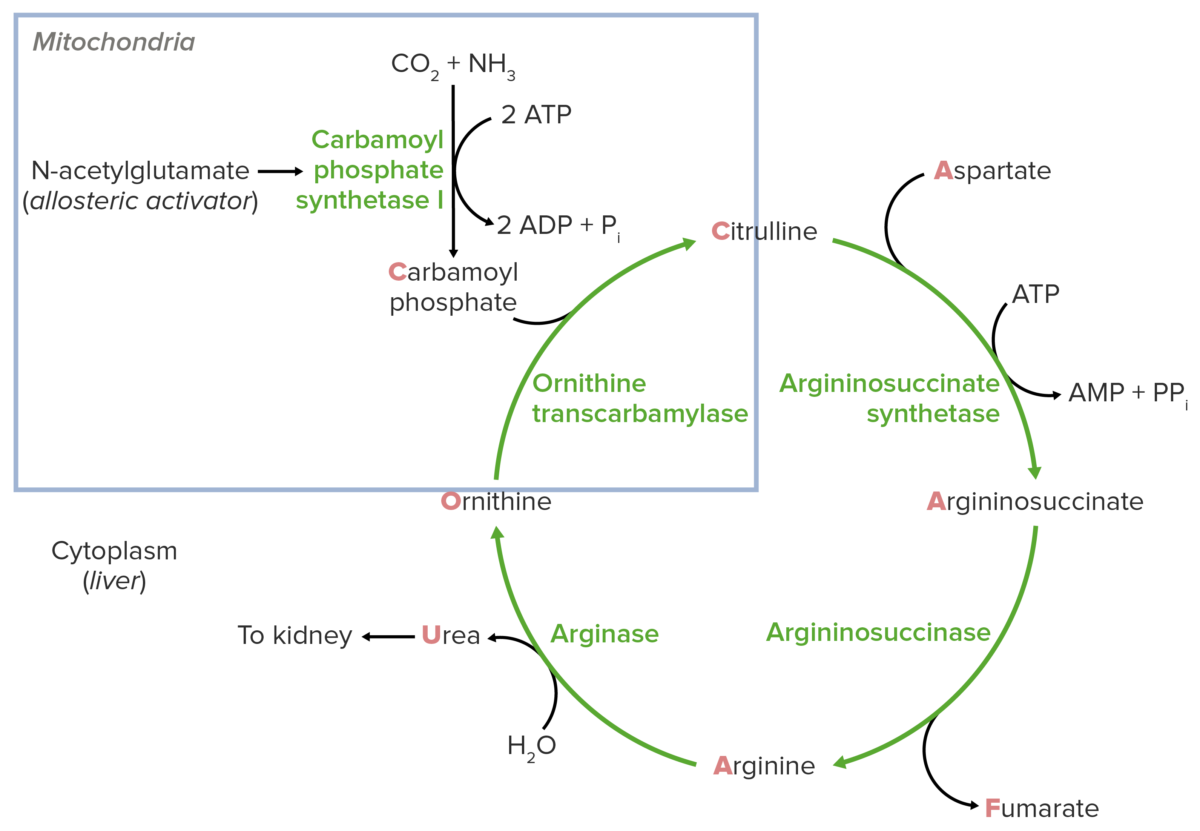
Diagrama esquemático del ciclo de la urea (la reacción de alimentación está señalada en el cuadrado azul).
Imagen por Lecturio.Pasos de la reacción del ciclo de la urea Urea A compound formed in the liver from ammonia produced by the deamination of amino acids. It is the principal end product of protein catabolism and constitutes about one half of the total urinary solids. Urea Cycle
Deficiencias congénitas del ciclo de la urea Urea A compound formed in the liver from ammonia produced by the deamination of amino acids. It is the principal end product of protein catabolism and constitutes about one half of the total urinary solids. Urea Cycle
Condiciones adquiridas que afectan al AL Amyloidosis ciclo de la urea Urea A compound formed in the liver from ammonia produced by the deamination of amino acids. It is the principal end product of protein catabolism and constitutes about one half of the total urinary solids. Urea Cycle