La anestesiología es el campo de la medicina que se centra en las intervenciones que provocan un estado de anestesia en un individuo. La anestesia general se caracteriza por una pérdida reversible de la conciencia junto con analgesia, amnesia y relajación muscular. La anestesia general se induce mediante la administración de agentes gaseosos o inyectables antes de procedimientos quirúrgicos u otras intervenciones médicas. En el otro extremo del espectro está la anestesia local, que se logra mediante el uso de agentes tópicos o la administración local de anestésicos inyectables en el área de interés. El uso de anestésicos ha sido bien documentado en la historia, pero la práctica de la anestesiología moderna solo comenzó a fines del siglo XVIII.
Last updated: Dec 15, 2025
La anestesiología es el campo de la medicina que se centra en las intervenciones que provocan un estado de anestesia, que se caracteriza por una pérdida reversible de la conciencia, así como analgesia, amnesia y relajación muscular.
| Años | Eventos |
|---|---|
| 4000 a. C.–0 d. C. | El uso de la adormidera; remedios a base de hierbas que utilizan Hyoscyamus niger, Mandragora y acónito; y la acupuntura realizada con huesos, vapores de cannabis y compresión carotídea se documenta en registros de la antigua China, Grecia y Egipto. |
| 1799–1850 d.C. |
|
| 1850–1900 d.C. |
|
| 1900–1925 d.C. |
|
| 1925–1950 d.C. |
|
| 1950–1975 d.C. |
|
| 1975–2000 d.C. |
|
| 2000 d.C.–presente | La American Society of Anesthesiologists establece la Simulation Education Network (SEN) para continuar educando y certificando a los anestesiólogos. |
La evaluación enfocada y la planificación de la anestesia deben completarse con anticipación para todas las cirugías, intervenciones y procedimientos.
| Enfermedad/afección preexistente | Pruebas diagnósticas |
|---|---|
| Edad > 65 años | Albúmina, creatinina, hemoglobina |
| Abuso de alcohol | ECG, electrolitos, hemoglobina, prueba de función hepática, recuento de plaquetas, TP/INR |
| Anemia | Hemograma, creatinina, ferritina, hierro, saturación de transferrina, TSH, T3, T4, vitamina B12, tipificación sanguínea |
| Cardiopatía | BNP, ECG, +/- prueba de esfuerzo |
| Diabetes | Creatinina, HbA1c, glucosa |
| Hepatopatía | Albúmina, BUN, creatinina, electrolitos, hemoglobina, prueba de función hepática, recuento de plaquetas, TP/INR |
| Neumopatía | Radiografía de Tórax |
| Enfermedad de tiroides | T3, T4, TSH |
| Clasificación del estado físico de la American Society of Anesthesiologists | Definición | Ejemplos |
|---|---|---|
| I | Individuo normal, sano y sin enfermedades conocidas | Saludable, no fumador, consumo mínimo de alcohol |
| II | Un individuo con enfermedad sistémica leve | Fumador actual, hipertensión leve, enfermedad pulmonar leve |
| III | Un individuo con enfermedad sistémica grave | Hipertensión o diabetes mellitus mal controlada, enfermedad pulmonar obstructiva crónica |
| IV | Un individuo con una enfermedad sistémica grave que es una amenaza constante para la vida | IAM reciente, fracción de eyección gravemente reducida, sepsis, síndrome de dificultad respiratoria aguda |
| V | Un individuo que no se espera que sobreviva sin la cirugía propuesta | Hemorragia cerebral, rotura de aneurisma, traumatismo masivo |
| VI | Un individuo declarado con muerte cerebral o cuyos órganos están siendo extraídos |
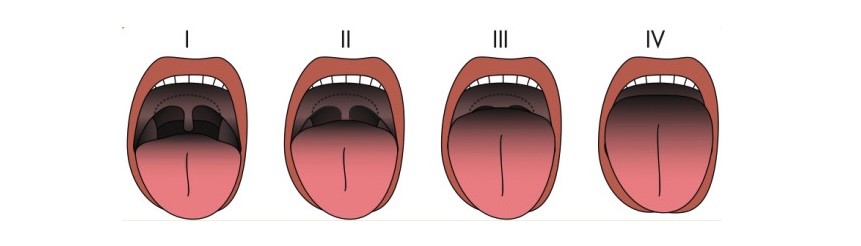
Clasificación de Mallampati para evaluar la facilidad de acceso a la vía aérea para la intubación:
I: Son visibles el velo del paladar, las fauces, la úvula y los pilares.
II: Son visibles el paladar blando, las fauces y parte de la úvula.
III: Son visibles el paladar blando y la base de la úvula.
IV: Solo se observa el paladar duro.
La creación de un plan de anestesia implica la consideración de:
Las consideraciones incluyen:
Se utilizan varios tipos de anestesia para cirugía u otros procedimientos médicos. La elección del tipo adecuado depende de:
Tipos de anestesia:
Los 3 estadios de la anestesia general son:
| Clase | Medicamentos de uso común |
|---|---|
| Sedantes-hipnóticos intravenosos | Propofol, etomidato, ketamina |
| Adyuvantes intravenosos | Opioides, lidocaína, midazolam |
| Agentes de inhalación | Óxido nitroso, halotano, isoflurano |
| Bloqueadores neuromusculares | Vecuronio, rocuronio, succinilcolina |
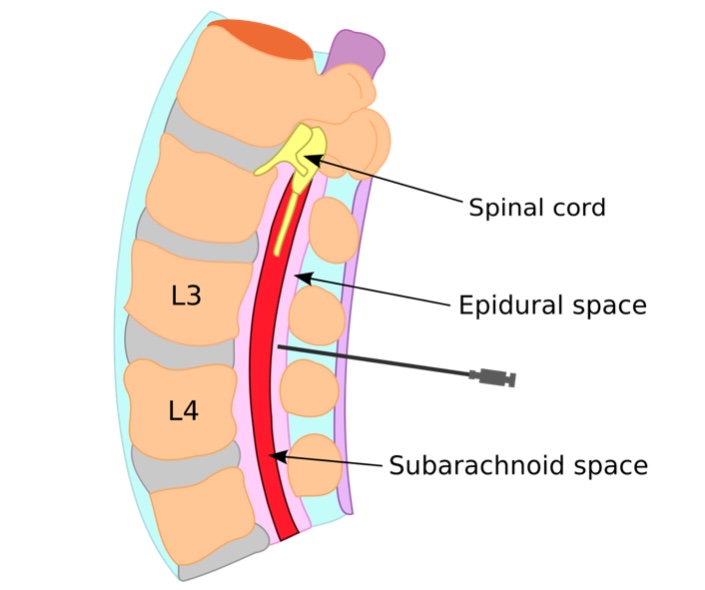
La anestesia epidural se usa comúnmente durante el parto:
Los anestesiólogos colocan un catéter entre las vértebras L3 y L4 en el espacio epidural para la administración continua de anestésicos locales. Los agentes epidurales comunes incluyen lidocaína, bupivacaína y ropivacaína.
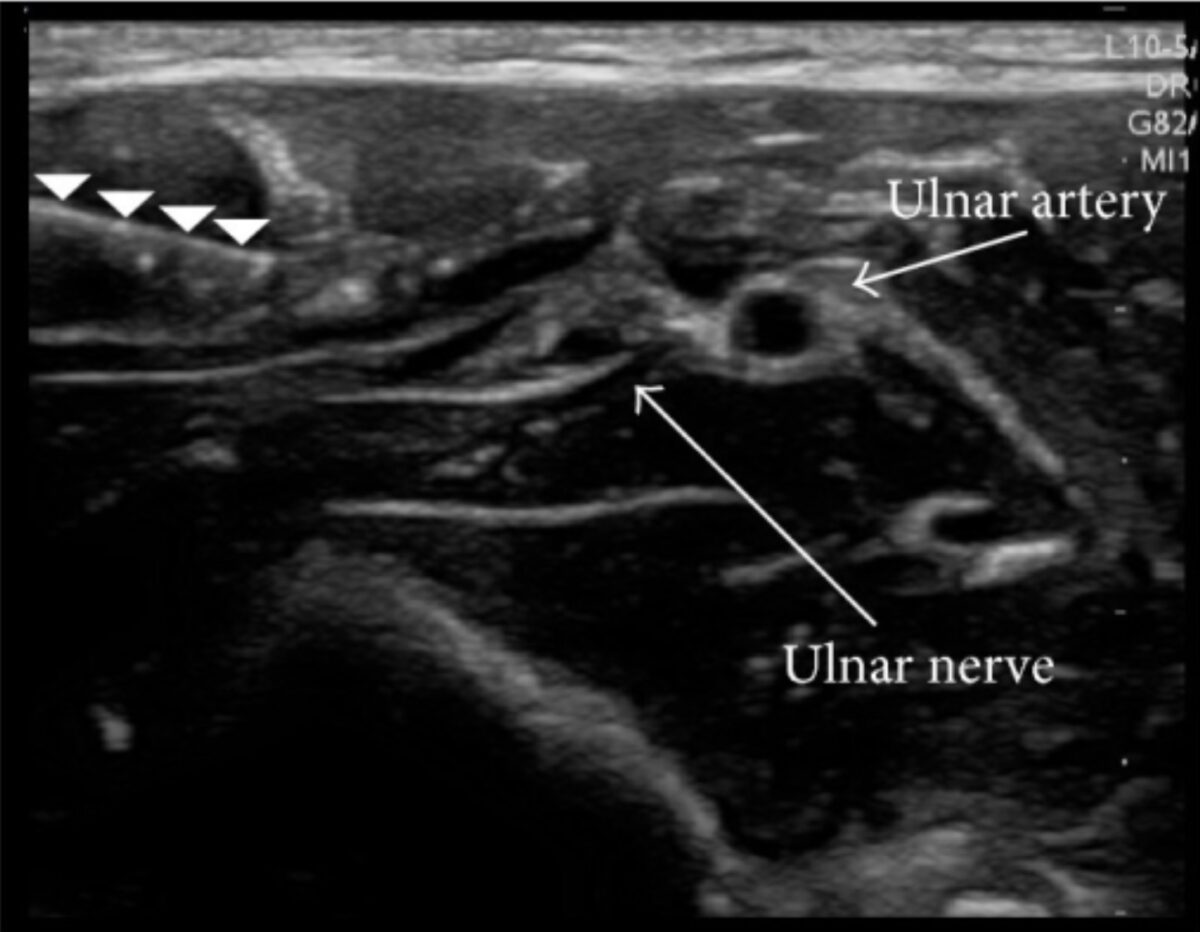
Bloqueo nervioso guiado por ultrasonido:
Ultrasonido que muestra una aguja (fila de puntas de flecha blancas) y una solución anestésica (área oscura que rodea el nervio cubital) inyectada alrededor del nervio cubital para un bloqueo exitoso del nervio periférico. El bloqueo anestésico de un haz de nervios bloquea todos los nervios derivados, proporcionando una analgesia adecuada para un procedimiento. Observe cómo el anestesiólogo identificó la arteria cubital para evitar perforarla.
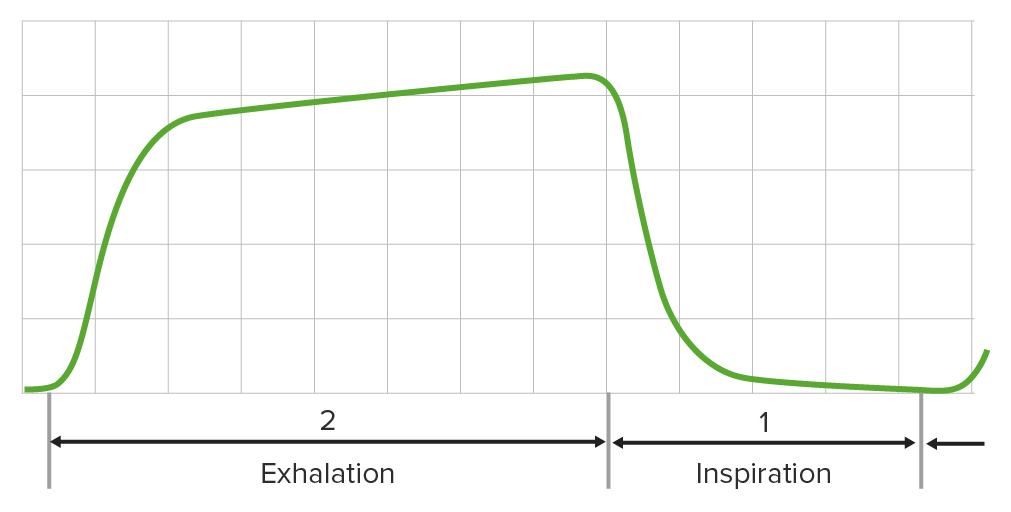
Capnograma normal que refleja niveles apropiados de CO2 en un individuo que recibe anestesia general:
La capnografía refleja una ventilación adecuada durante la cirugía.
| Estadio I | Consciente y racional con disminución de la percepción del dolor |
|---|---|
| Estadio II | Inconsciente y reflexivo con un patrón de respiración irregular |
| Estadio III | Incapacidad para proteger la vía aérea debido a una mayor relajación muscular |
| Estadio IV | Depresión cardiovascular y respiratoria (medular) |
Todos los individuos son monitoreados postoperatoriamente en una unidad de cuidados postanestésicos, donde se siguen los procedimientos estándar: