Los LOS Neisseria medicamentos antiinflamatorios no esteroideos (AINE) son una clase de medicamentos que consisten en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum aspirina, AINE reversibles y AINE selectivos. Los LOS Neisseria AINE se utilizan como agentes antiplaquetarios, analgésicos, antipiréticos y antiinflamatorios. Los LOS Neisseria efectos secundarios comunes incluyen irritación gastrointestinal, sangrado prolongado y lesión renal aguda.
Last updated: Dec 15, 2025
Los LOS Neisseria medicamentos antiinflamatorios no esteroideos ejercen sus efectos terapéuticos al AL Amyloidosis interrumpir el metabolismo de los LOS Neisseria ácidos grasos, principalmente la acción de la ciclooxigenasa (COX) sobre el ácido araquidónico.
Los LOS Neisseria AINE son generalmente muy similares:
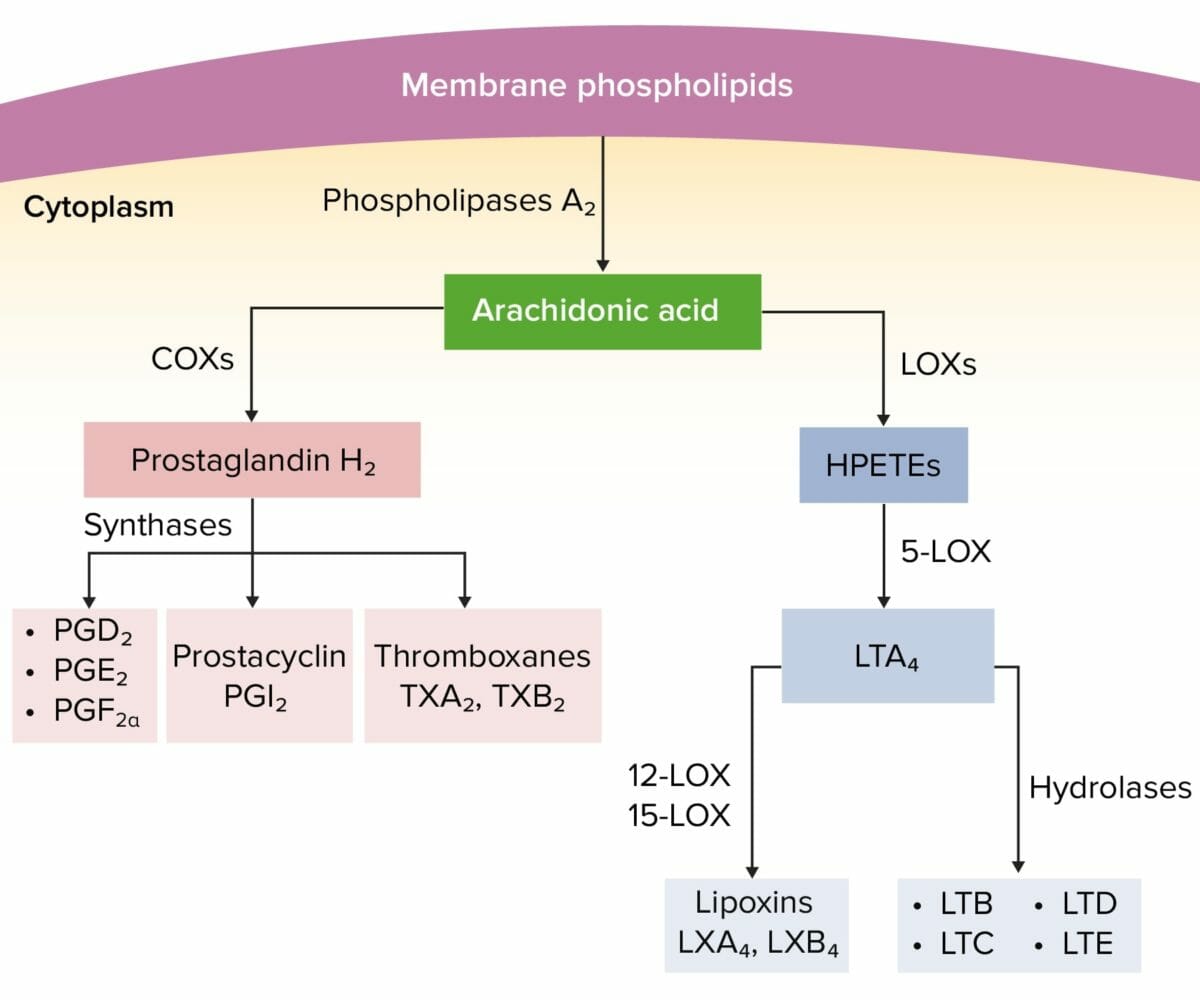
Vía del ácido araquidónico
HPETEs: ácidos hidroperoxieicosatetraenoicos
LOX: lipoxigenasa
LT: leucotrieno
Los LOS Neisseria AINE se pueden dividir en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum grupos según su capacidad para inhibir las isoformas de la ciclooxigenasa (COX-1 y COX-2).
La toxicidad por salicilatos es una serie de síntomas y alteraciones metabólicas atribuibles a la ingestión excesiva de ácido salicílico (e.g., aspirina y otras preparaciones de venta libre). La exposición accidental se observa en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum pacientes pediátricos, mientras que la exposición intencionada se observa con mayor frecuencia en EN Erythema nodosum is an immune-mediated panniculitis (inflammation of the subcutaneous fat) caused by a type IV (delayed-type) hypersensitivity reaction. It commonly manifests in young women as tender, erythematous nodules on the shins. Erythema Nodosum adolescentes y adultos jóvenes (i.e., intento de suicidio).
| Clase | Mecanismo de acción | Uso clínico | Efectos secundarios |
|---|---|---|---|
| AINE reversibles (e.g., ibuprofeno, ketorolaco, indometacina) |
|
|
|
| Aspirina |
|
|
|
| Inhibidores de la COX-2 (e.g., celecoxib Celecoxib A pyrazole derivative and selective cyclooxygenase 2 inhibitor that is used to treat symptoms associated with rheumatoid arthritis; osteoarthritis and juvenile arthritis, as well as the management of acute pain. Nonsteroidal Antiinflammatory Drugs (NSAIDs)) |
|
|
|