La hipertensión tiene muchos efectos adversos en el ojo, de los cuales la retinopatía es la presentación más común. La retinopatía hipertensiva consiste en alteraciones vasculares de la retina que se desarrollan como efecto directo de una presión arterial elevada. En los aumentos agudos de la presión arterial, la autorregulación da lugar a una contracción de las arteriolas de la retina. En la hipertensión crónica, los cambios estructurales consistentes con la arteriosclerosis afectan la vasculatura de la retina. Se produce un daño en la pared endotelial y aparecen diversos signos como hemorragias, manchas algodonosas y exudados. En los casos graves de hipertensión no controlada, se observa un papiledema. El tratamiento se centra en el control de la hipertensión. Los pacientes con retinopatía hipertensiva grave tienen un mayor riesgo de sufrir una enfermedad arterial coronaria y un accidente cerebrovascular; por lo tanto, la detección y el tratamiento de la hipertensión subyacente son importantes.
Última actualización: May 30, 2022
Retinopatía hipertensiva:
Hipertensión:
| Categoría de presión arterial | Presión arterial sistólica | Presión arterial diastólica | |
|---|---|---|---|
| Presión arterial elevada | 120-129 mm Hg | Y | <80 mm Hg |
| Hipertensión en fase 1 | 130-139 mm Hg | O | 80-89 mm Hg |
| Hipertensión en fase 2 | ≥ 140 mm Hg | O | ≥ 90 mm Hg |
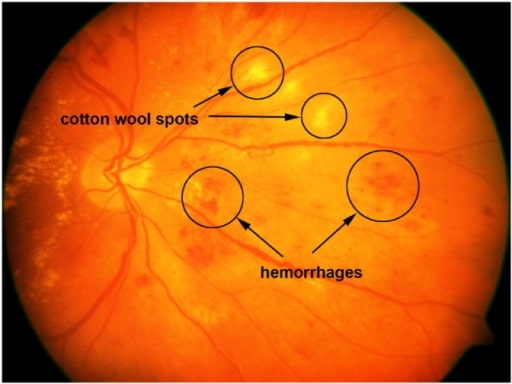
Imagen de la retina con manchas algodonosas y hemorragias.
Imagen: «A sample retinal image with cotton-wool spots and hemorrhages» por the United States National Library of Medicine. Licencia: CC BY 4.0.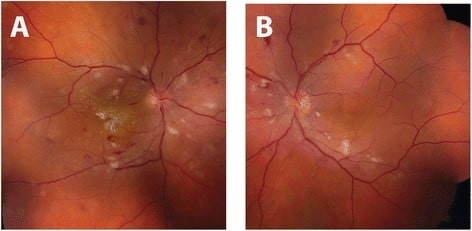
Fotografía del fondo de ojo de una retinopatía hipertensiva: Ojo derecho (A) y ojo izquierdo (B) demuestran una vasoconstricción arteriolar bilateral y manchas algodonosas con hemorragias intrarretinianas puntiformes y en forma de llamas. En el ojo derecho también se aprecian exudados intrarretinianos en forma de estrella macular.
Imagen: «Initial fundus exam» por the Department of Ophthalmology and Visual Sciences, University of Michigan, 500 S State St, Ann Arbor, MI 48109 USA. Licencia: CC BY 4.0.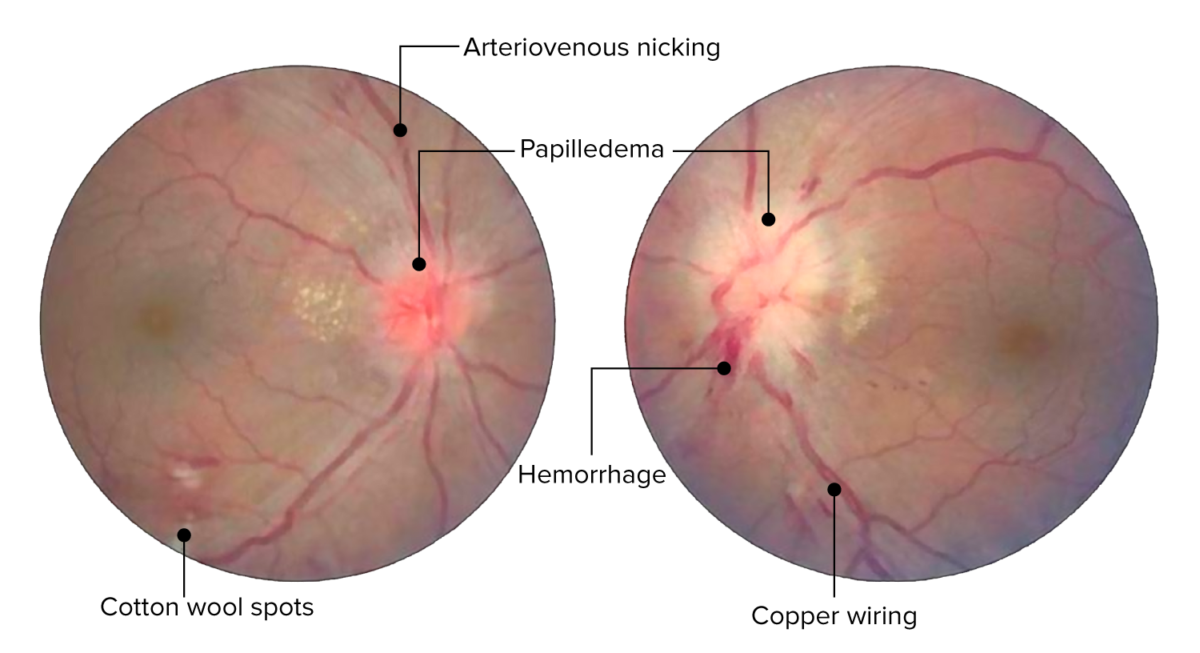
Cambios de la retina en la retinopatía hipertensiva aguda. La imagen muestra muescas arteriovenosas, cambios arteriales en hilo de cobre, hemorragias y manchas algodonosas. Edema del disco óptico bilateral presente (el izquierdo más que el derecho).
Imagen: «Central retinal vein occlusion» por Doheny Eye Institute, University of Southern California Los Angeles, CA 90033 USA. Licencia: CC BY 3.0. Editado por Lecturio.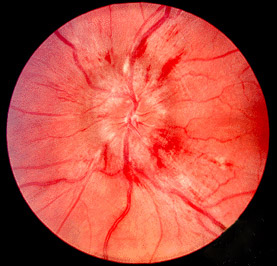
Foto que muestra el papiledema (disco óptico inflamado con márgenes de disco borrosos).
Imagen: «Papilledema» por Jonathan Trobe, MD. Licencia: CC BY 3.0.| Grado I | Vasoconstricción leve o moderada de las arteriolas de la retina, con una relación arteriovenosa de ≥ 1:2 |
|---|---|
| Grado II | Vasoconstricción moderada a grave de las arteriolas de la retina con una relación arteriovenosa <1:2 o muesca arteriovenosa |
| Grado III | Exudados blandos o hemorragias en forma de llama |
| Grado IV | Edema óptico bilateral |
| Grado de retinopatía | Hallazgos en la retina | Riesgos sistémicos |
|---|---|---|
| Ninguno | No hay signos detectables | Ninguno |
| Leve |
|
Asociación moderada con el riesgo de accidente cerebrovascular clínico, accidente cerebrovascular subclínico, enfermedad coronaria y mortalidad |
| Moderado |
|
Fuerte asociación con el riesgo de accidente cerebrovascular clínico, accidente cerebrovascular subclínico, deterioro cognitivo, enfermedad coronaria y mortalidad |
| Maligno | Signos de retinopatía moderada más inflamación del disco óptico | Fuerte asociación con la mortalidad |
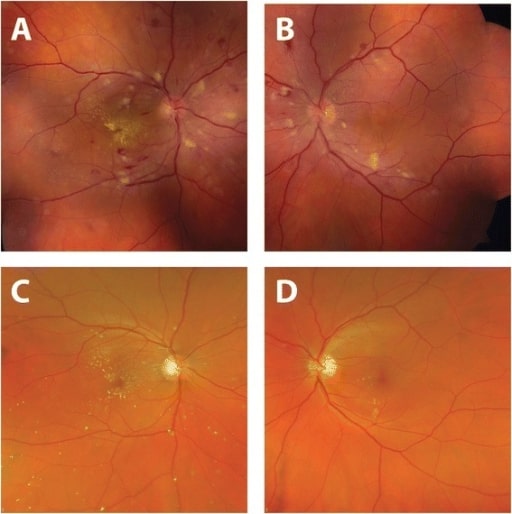
Mejora del aspecto del fondo de ojo tras el tratamiento de la hipertensión.
Fotografías del fondo de ojo tomadas en el momento de la presentación (A, B): Se observan vasoconstricciones arteriolares, hemorragias retinianas, manchas algodonosas y exudados duros (a la derecha).
Cuatro meses después del diagnóstico y tratamiento de la hipertensión sistémica (C, D): La normalización de la presión arterial dio lugar a la resolución de las hemorragias retinianas y las manchas algodonosas.
Hay una mejora de intervalo en los exudados duros en el ojo derecho con una estrella macular residual.