Las convulsiones se producen cuando una actividad neuronal sincrónica excesiva e incontrolada en el cerebro provoca cambios repentinos y transitorios en la función motora, la sensación, el comportamiento o el estado mental. Las convulsiones se clasifican principalmente en generalizadas o focales y pueden ocurrir una vez o ser recurrentes (epilepsia). Las convulsiones prolongadas o recurrentes que duran > 30 minutos se denominan estatus epiléptico. El diagnóstico depende de una toma completa de los antecedentes, el examen físico y los hallazgos del EEG. El tratamiento se dirige al desencadenante subyacente, y los medicamentos se administran según sean necesarios. La mayoría de los niños que presentan convulsiones se recuperan sin secuelas, pero el pronóstico depende de la causa inicial y de la presencia de patología neurológica subyacente.
Última actualización: May 10, 2022
Una convulsión es una actividad neuronal anormal, excesiva e hipersincrónica en el cerebro.
Separar las convulsiones en diferentes tipos guía las pruebas, el tratamiento y el pronóstico. El sistema de clasificación fue revisado en 2017 por la International League Against Epilepsy y ahora se basa en 3 características clave: la localización cerebral donde inicia la convulsión, el nivel de consciencia durante la convulsión y otras características de la convulsión.
Mnemotecnia
«Los hipos provocan convulsiones»:
Definición:
Hallazgos clínicos:
Tratamiento:
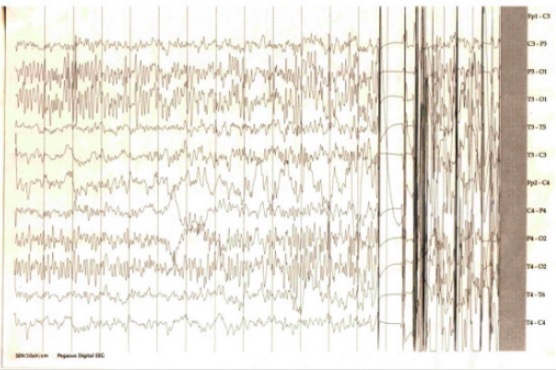
EEG que muestra picos y polipicos interictales: convulsión tónico-clónica generalizada
Imagen: «EEG showing interictal spikes and polyspikes” por Central Military Emergency University Hospital, “Dr Carol Davila” Department of Neurology, Calea Plevnei 134, Bucharest, Romania. Licencia: CC BY 2.0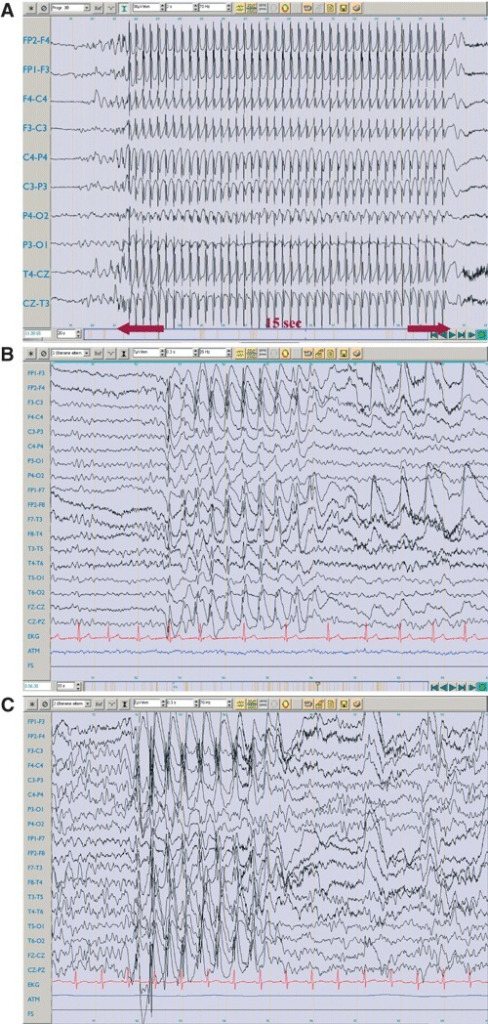
A: Descargas de punta-onda de 3 Hz, regulares, sincrónicas y bilaterales. En el caso 1, duran 15 segundos y se asocian a crisis de ausencia clínica
B: Crisis de ausencia, en el caso 2, que dura 4 segundos
C: Descargas de punta-onda que duran 3 segundos en el caso 4: este caso se vio afectado por un estado de ausencia que duró > 6 horas.
1era convulsión:
El tratamiento se basa en una serie de factores. No todos los niños que tienen una convulsión volverán a tenerla; por lo tanto, el tratamiento puede ser innecesario hasta que haya una recurrencia. El objetivo final del tratamiento es detener la convulsión mientras se minimizan los efectos secundarios perjudiciales.