As complicações associadas à transfusão ocorrem durante ou após a administração de um produto sanguíneo. Estas complicações podem ser classificadas em imunológicas ou não imunológicas, e como agudas ou tardias. As reações não imunológicas são causadas pela transmissão de doenças através dos produtos sanguíneos e as reações imunológicas são mediadas por antigénio-anticorpo. Os sintomas podem incluir prurido ligeiro, arrepios e urticária, até febre alta, dispneia grave, icterícia, hipotensão ou hemoglobinúria. As reações graves podem ser fatais.
Última atualização: Jul 5, 2022
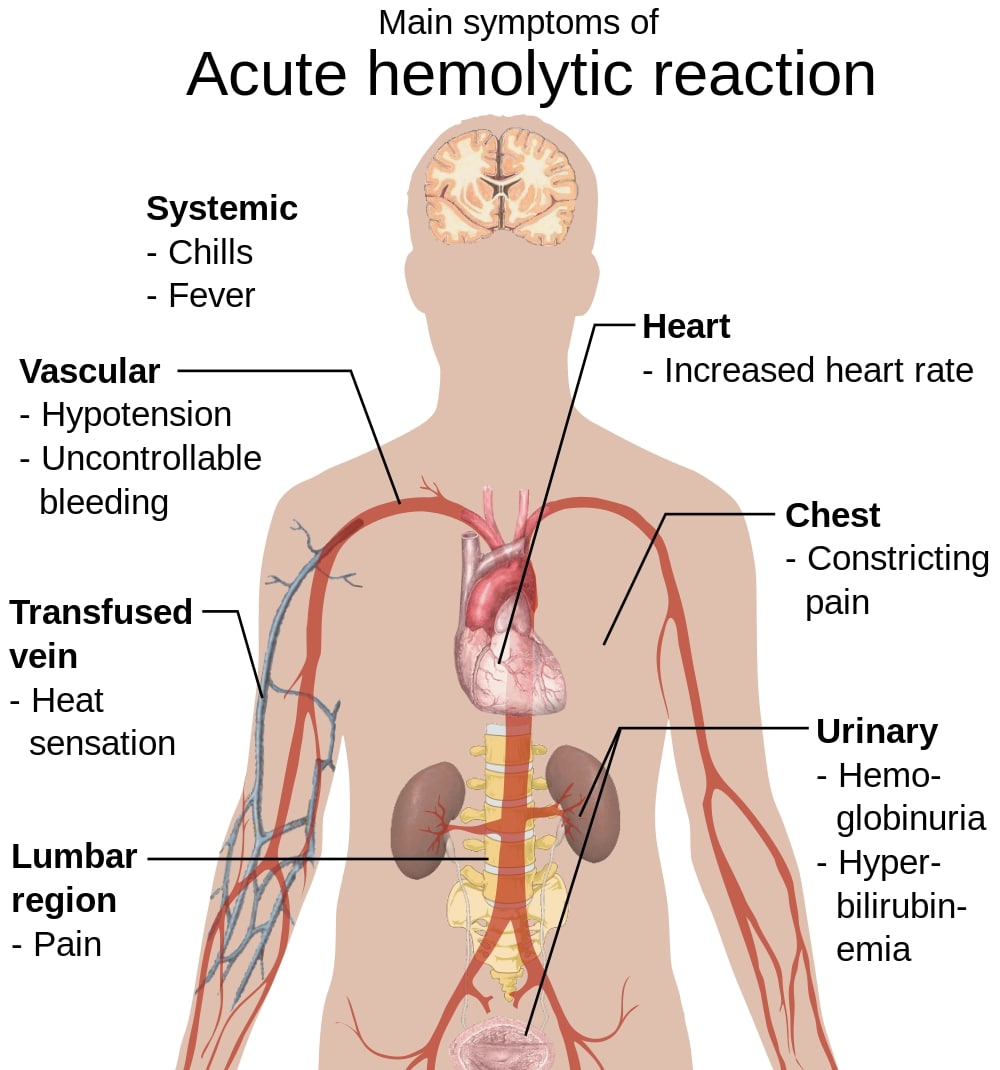
Sinais e sintomas de reações transfusionais hemolíticas agudas
Imagem: “Main symptoms of acute hemolytic reaction” por Mikael Häggström. Licença: Public Domain, edição por Lecturio.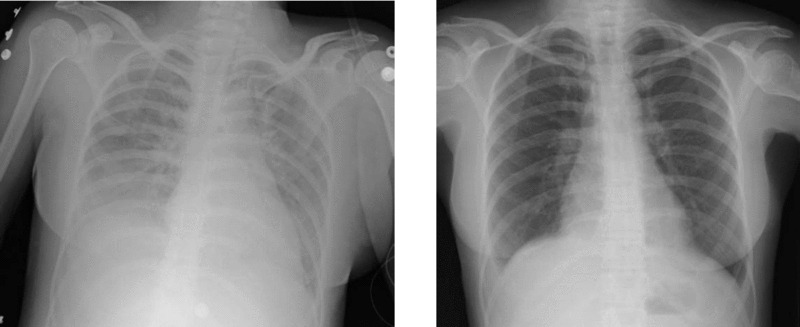
Radiografia de tórax de TRALI que revela infiltrados difusos bilaterais (esquerda); radiografia de tórax do mesmo indivíduo após o tratamento (direita)
Imagem: “Two chest X-rays” por Altaf Gauhar Haji et al. Licença: CC BY 2.0, edição por Lecturio.